أمراض الأنف والأذن والحنجرة البلعوم. أمراض الحنجرة. الأورام الخبيثة والحميدة
إرسال عملك الجيد في قاعدة المعرفة أمر بسيط. استخدم النموذج أدناه
سيكون الطلاب وطلاب الدراسات العليا والعلماء الشباب الذين يستخدمون قاعدة المعرفة في دراساتهم وعملهم ممتنين جدًا لك.
استضافت في http://www.allbest.ru/
الأمراض المزمنة والحادة في PHARYNX
اللحمية.
هذا هو فرط نمو اللوزتين الأنفية البلعومية. يحدث في سن 2 إلى 15 سنة ، بحلول سن العشرين يبدأون بالضمور. يسمى التهاب النسيج الغداني بالتهاب الغدد.
هناك ثلاث درجات لتضخم الغدد اللمفاوية:
الدرجة 1 - تم إغلاق vomer و choanae بنسبة 1/3 ؛
الدرجة 2 - تم إغلاق vomer و choanae ؛
الصف 3 - يتم إغلاق vomer و choanae بنسبة 2/3.
أعراض:
1. صعوبة مستمرة في التنفس عن طريق الأنف ، وفتح الفم.
2. ينام الأطفال وأفواههم مفتوحة والشخير والنوم المضطرب ؛
3. فقدان السمع الناجم عن خلل في الأنبوب السمعي.
4. نزلات البرد المتكررة ، التهاب الأنف لفترات طويلة ، التهاب الأذن المتكرر.
5. الأنف.
6. الحالة العامة تعاني من: خمول ، لامبالاة ، تعب ، صداع ونتيجة لذلك تأخر في النمو العقلي والبدني.
7. تشوه الهيكل العظمي للوجه على شكل وجه مميز "غداني" ، سوء إطباق.
التشخيص:
تنظير الأنف الخلفي
فحص إصبع البلعوم الأنفي.
الأشعة السينية مع عامل التباين (لاستبعاد الأورام).
الطريقة الأولى - العلاج المحافظ.
يتم إجراؤه عند درجة 1 و 2 من تضخم اللحمية وخلال فترة العمليات الالتهابية في تجويف الأنف.
الطريقة الثانية - العلاج الجراحي - بضع الغدة. يتم إجراؤه في المستشفى ، الأداة عبارة عن مادة غدية. مؤشرات الجراحة: الدرجة 3 ، الدرجة 2 مع نزلات البرد المتكررة والتهاب الأذن وغياب تأثير العلاج المحافظ ، الدرجة الأولى مع فقدان السمع.
الرعاية في فترة ما بعد الجراحة:
الراحة في السرير ، وضع الطفل على الجانب ؛
اشرح لبصق اللعاب بشكل دوري في الحفاض لمراقبة النزيف ؛
قم بإطعام الطعام السائل البارد ، يمكنك إعطاء الآيس كريم بكمية صغيرة ؛
تقييد النشاط البدني.
الطريقة الثالثة - العلاج المناخي ، لزيادة دفاعات الجسم.
المضاعفات الرئيسية للزوائد الأنفية والتهاب الغدد هي: فقدان السمع ، وتطور التهاب الأنف المزمن ، وتشوه الهيكل العظمي للوجه وسوء الإطباق.
1. تضخم اللوزتين الحنكية. يمكن أن تكون الزيادة ثلاث درجات ، لكن لا يوجد التهاب في اللوزتين. يمكن أن تتداخل اللوزتان مع التنفس وحبس الطعام وتشكيل الكلام. عند الدرجة الثالثة من الزيادة ، يتم إجراء عملية - بضع اللوزتين - قطع جزئي للوزتين الحنكية.
يتم قطع جزء من اللوزتين البارز خلف الأقواس الحنكية عن طريق بضع اللوزتين.
2. التهاب البلعوم الحاد. هذا هو التهاب حاد في الغشاء المخاطي لجدار البلعوم الخلفي.
1) انخفاض حرارة الجسم.
2) أمراض الأنف والجيوب الأنفية.
3) الأمراض المعدية الحادة.
4) العوامل المهيجة: التدخين والغبار والغازات.
الاعراض المتلازمة:
جفاف وعرق وألم في الحلق وسعال.
ألم معتدل عند البلع.
أحاسيس غير سارة في البلعوم الأنفي ، انسداد في الأذنين.
نادرا ما تحت درجة الحرارة ، تدهور في الرفاه العام.
مع تنظير البلعوم: احتقان ، تورم ، إفرازات مخاطية على الجزء الخلفي من البلعوم. يمكن أن تغطي العدوى البلعوم الأنفي وتنزل إلى الجهاز التنفسي السفلي.
العلاج: التخلص من المهيجات ، اتباع نظام غذائي بسيط ، مشروب دافئ ، غرغرة ، ري بالمحاليل ("Kameton" ، "Ingalipt") ، الاستنشاق ، مطهرات الفم ("Faringosept" ، "Septolete") ، تزييت الجدار الخلفي للبلعوم باستخدام Lugol's المحلول ومحاليل الزيت ، كمادات التسخين ، FTL.
3. التهاب البلعوم المزمن. هذا هو التهاب مزمن في الغشاء المخاطي لجدار البلعوم الخلفي. وهي مقسمة إلى 3 أنواع: نزفية أو بسيطة وضخامية وضامرة.
التهاب البلعوم الحاد المتكرر.
وجود بؤر مزمنة للعدوى في الأنف والجيوب الأنفية وتجويف الفم (الأسنان النخرية) واللوزتين الحنكيتين ؛
التعرض المطول للمهيجات (خاصة عند التدخين).
الاعراض المتلازمة:
جفاف ، عرق ، حرقان ، دغدغة.
الشعور بوجود جسم غريب في الحلق.
سعال مستمر
تراكم إفرازات مخاطية لزجة خاصة في الصباح.
لتنظير البلعوم:
1. الشكل النزلي - احتقان وسماكة في الغشاء المخاطي لجدار البلعوم الخلفي ؛
2. شكل ضخامي - احتقان ، سماكة الغشاء المخاطي ، حبيبات وحبيبات على الغشاء المخاطي ؛
3. شكل ضامر - مخاطي ، مغطى بمخاط لزج.
إزالة السبب
النظام الغذائي (التخلص من الأطعمة المهيجة) ؛
شطف وري الجدار الخلفي للبلعوم.
الاستنشاق والتشحيم بالمطهرات.
4. التهاب اللوزتين هو التهاب في الأنسجة المحيطة باللوز ، حيث تتجاوز العملية كبسولة اللوزتين وهذا يشير إلى انتهاء عملها الوقائي. هذه العملية أحادية الجانب ، وغالبًا ما توجد في القسم الأمامي والجزء العلوي. التهاب اللوزتين هو أكثر مضاعفات التهاب اللوزتين شيوعًا.
انخفاض المناعة
علاج غير صحيح أو توقف مبكرًا للذبحة الصدرية.
الاعراض المتلازمة:
- ألم شديد ومستمر يتفاقم بالبلع وقلب الرأس.
تشعيع الآلام في الأذن والأسنان.
إفراز اللعاب.
Trismus (تشنج عضلات المضغ) ؛
كلام أنفي مدغم
وضعية إجبارية للرأس (إلى جانب واحد) ناتجة عن التهاب عضلات الرقبة والبلعوم.
التهاب العقد اللمفية الرقبية.
أعراض التسمم: ارتفاع في درجة الحرارة ، والصداع ، وما إلى ذلك ؛
تغييرات في فحص الدم.
مع تنظير البلعوم: انتفاخ حاد في لوزة واحدة ، إزاحة الحنك الرخو واللهاة (عدم تناسق البلعوم) إلى الجانب الصحي ، احتقان في الغشاء المخاطي ، رائحة كريهة من الفم. يتم تمييز مرحلتين خلال الدورة: التسلل وتشكيل الخراج.
العلاج: - المضادات الحيوية واسعة الطيف:
غرغرة؛
مضادات الهيستامين.
الفيتامينات خافض للحرارة.
كمادات دافئة.
عندما ينضج الخراج ، يتم إجراء تشريح للجثة (تخدير موضعي - الري بمحلول يدوكائين) في موقع أكبر نتوء بمشرط وغسل التجويف بالمطهرات. في الأيام التالية ، يتم فصل أطراف الجرح وغسلها. يتم تسجيل مرضى التهاب نظارة اللوزتين في مستوصف مع تشخيص التهاب اللوزتين المزمن ويجب أن يتلقوا العلاج الوقائي. مع التهاب نظارة اللوزتين المتكرر ، تتم إزالة اللوزتين (عملية استئصال اللوزتين).
التهاب اللوزتين المزمن.
هذا هو التهاب مزمن في اللوزتين الحنكية. يحدث في كثير من الأحيان عند الأطفال في منتصف العمر والبالغين الذين تقل أعمارهم عن 40 عامًا. سبب التهاب اللوزتين المزمن هو: عملية حساسية معدية تسببها المكورات العنقودية ، العقديات ، الفيروسات الغدية ، فيروس الهربس ، الكلاميديا ، التوكسوبلازما.
العوامل المسببة:
انخفاض المناعة
بؤر العدوى المزمنة: التهاب الغدد ، التهاب الجيوب الأنفية ، التهاب الأنف ، نخر الأسنان.
التهاب الحلق المتكرر والسارس ونزلات البرد والتهابات الأطفال ؛
هيكل اللوزتين ، الثغرات المتفرعة العميقة (ظروف جيدة لتطور البكتيريا) ؛
عامل وراثي.
تصنيف:
1. أ. سولداتوف: تعويض ولا تعويض ؛
2. ب. Preobrazhensky: شكل بسيط ، شكل سام للحساسية (الصفوف 1 و 2).
تنقسم المظاهر السريرية إلى مظاهر موضعية وعامة.
الشكاوى: التهاب الحلق في الصباح ، جفاف ، وخز ، إحساس بوجود جسم غريب في الحلق ، رائحة الفم الكريهة ، تاريخ من التهاب اللوزتين المتكرر.
المظاهر الموضعية أثناء تنظير البلعوم:
1. احتقان ، سماكة تشبه الأسطوانة وانتفاخ حواف الأقواس الأمامية والخلفية ؛
2. التصاقات من الأقواس الحنكية مع اللوزتين.
3. تلون اللوزتين غير المتكافئ ، ورخاوتهما أو انضغاطهما ؛
4. وجود سدادات كيسية قيحية في الفجوات أو صديد كريمي سائل عند الضغط عليه بملعقة على القوس الحنكي الأمامي ؛
5. تضخم ووجع من الغدد الليمفاوية الإقليمية (تحت الفك السفلي).
المظاهر العامة:
1. درجة حرارة subfebrile في المساء.
2. زيادة التعب وانخفاض الأداء.
3. آلام دورية في المفاصل والقلب.
4. الاضطرابات الوظيفية للجهاز العصبي والبولي وغيرها ؛
5. الخفقان وعدم انتظام ضربات القلب.
نموذج تعويض أو بسيط - وجود شكاوى ومظاهر محلية. شكل غير معوض أو سام للحساسية - وجود علامات موضعية ومظاهر عامة.
يمكن أن يكون لالتهاب اللوزتين المزمن أمراض مرتبطة (عامل مسبب شائع) - الروماتيزم والتهاب المفاصل وأمراض القلب والجهاز البولي ، إلخ.
علاج او معاملة. يجب تسجيل جميع مرضى التهاب اللوزتين المزمن في المستوصف.
ينقسم العلاج إلى علاج محافظ وجراحي.
يشمل العلاج المحافظ الموضعي والعامة.
العلاج المحلي:
1. غسل ثغرات اللوزتين والشطف بالمطهرات: الفوراتسيلين ، اليودول ، الديوكسيدين ، الكلورهيكسيدين) ؛
2. تبريد (تزييت) الثغرات وسطح اللوزتين بمحلول لوغول ، صبغة دنج.
3. مقدمة في ثغرات المراهم والمعاجين المطهرة والمضادات الحيوية والمستحضرات المطهرة.
4. Oroseptics - "faringosept" ، "septolete" ، "مكافحة الذبحة الصدرية" ؛
5. FTL - UHF، UVI، phonophoresis مع الأدوية.
العلاج العام.
1. العلاج التصالحي ، المنشطات المناعية.
2. مضادات الهيستامين.
3. الفيتامينات.
يتم إجراء هذا العلاج 2-3 مرات في السنة. في حالة عدم وجود تأثير العلاج المحافظ ووجود تفاقم متكرر للمرض ، يشار إلى العلاج الجراحي - استئصال اللوزتين هو الإزالة الكاملة للوزتين الحنكية ، التي يتم إجراؤها في المرضى الذين يعانون من التهاب اللوزتين المزمن اللا تعويضي.
موانع إستئصال اللوزتين هي:
1. أمراض القلب والأوعية الدموية الشديدة.
2. الفشل الكلوي المزمن.
3. أمراض الدم.
4. داء السكري.
5. ارتفاع ضغط الدم.
6. أمراض الأورام.
في هذه الحالة ، يتم إجراء العلاج شبه الجراحي - العلاج بالتبريد أو الجلفانوكوست. يشمل تحضير المرضى لجراحة استئصال اللوزتين: فحص الدم للتأكد من تجلط الدم وعدد الصفائح الدموية ، وفحص الأعضاء الداخلية ، وتعقيم بؤر العدوى. قبل العملية تقوم الممرضة بقياس ضغط الدم والنبض والتأكد من أن المريض لا يأكل.
يتم إجراء العملية تحت تأثير التخدير الموضعي باستخدام مجموعة خاصة من الأدوات.
تشمل رعاية ما بعد الجراحة:
الراحة في الفراش ، وضعية المريض على جانبه على وسادة منخفضة ؛
يحظر الكلام والوقوف والتحرك بنشاط في السرير ؛
توضع حفاضات تحت الخد ولا يبتلع اللعاب ، بل يبصق في الحفاض ؛
مراقبة لمدة ساعتين لحالة المريض ولون اللعاب ؛
في فترة ما بعد الظهر ، يمكنك إعطاء المريض بضع رشفات من السائل البارد ؛
في حالة حدوث نزيف ، يجب إبلاغ الطبيب على الفور ؛
إطعام المريض سائلًا ، طعامًا باردًا لمدة 5 أيام بعد الجراحة ؛ استئصال اللوزتين الغدانية بعد الجراحة
قم بسقي الحلق عدة مرات في اليوم بمحلول معقم.
العمل الوقائي له أهمية كبيرة: تحديد الأشخاص المصابين بالتهاب اللوزتين المزمن ، ومراقبتهم وعلاجهم في المستوصف ، وظروف العمل الصحية الجيدة ، وعوامل أخرى.
الذبحة الصدرية مرض معدي حاد يصاحبه آفة موضعية في النسيج الليمفاوي في اللوزتين الحنكية. يمكن أن يحدث الالتهاب أيضًا في اللوزتين الأخرى في البلعوم.
الكائنات الحية الدقيقة المسببة للأمراض ، في كثير من الأحيان العقديات الحالة للدم بيتا ، والمكورات العنقودية ، والفيروسات الغدية.
أقل شيوعًا ، العامل المسبب هو الفطريات ، اللولبيات ، إلخ.
طرق انتقال العدوى:
منقول جوًا
غذائي
عن طريق الاتصال المباشر مع المريض ؛
العدوى الذاتية.
العوامل المؤهبة: انخفاض حرارة الجسم ، رضوض اللوزتين ، بنية اللوزتين ، الاستعداد الوراثي ، التهاب البلعوم الأنفي والتجويف الأنفي.
التصنيف: أكثر شيوعًا - النزلة ، الجريبي ، الجوبي ، الليفي.
أقل شيوعًا - هربسي ، فلغمانوس ، فطري.
فهرس
1. Ovchinnikov Yu.M. كتيب طب الأنف والأذن والحنجرة. - م: الطب ، 1999.
2. Ovchinnikov ، Yu.M. ، كتيب طب الأنف والأذن والحنجرة. - م: الطب ، 1999.
3. شيفريجين ، بي في ، كتيب طب الأنف والأذن والحنجرة. - م: "TRIADA-X" ، 1998.
4. ف. أنتونيف وآخرون ، أد. أ. سولداتوفا ، أد. ن. خرابكو ، مراجعة: D.I. تاراسوف ، إ. أوغولتسوفا ، يو. Revsky. - دليل لأمراض الأنف والأذن والحنجرة. - م: الطب ، 1997.
استضافت على Allbest.ru
...وثائق مماثلة
الأنواع الرئيسية لاضطرابات الجهاز الهضمي الحادة عند الأطفال. أسباب عسر الهضم البسيط ، السام ، بالحقن ، سمات علاجها. أشكال التهاب الفم وتسببها. اضطرابات الأكل والجهاز الهضمي المزمنة وأعراضها وعلاجها.
عرض تقديمي ، تمت إضافة 12/10/2015
مفهوم التقرحات وأسبابها وأماكن حدوثها عند المرضى ؛ عوامل الخطر ، المظاهر السريرية. خصائص مراحل التقرحات. المضاعفات والفحص والتشخيص والعلاج. العناية والوقاية من تقرحات الفراش لدى المرضى في عمل الأخ الطبي.
ورقة مصطلح ، تمت إضافة 2014/04/27
تعتبر الأمراض الحادة التي تصيب أعضاء البطن من الأسباب الرئيسية لدخول المستشفى في حالات الطوارئ. ملامح التغذية العلاجية في فترة ما قبل الجراحة. جوهر استئصال الزائدة الدودية واللوزتين. الأمراض التي يوجد فيها نزيف في المعدة.
عرض تقديمي ، تمت إضافة 02/28/2013
مكان الأمراض الالتهابية للحلقة الليمفاوية من البلعوم في هيكل أمراض الأنف والأذن والحنجرة. مظاهر وأعراض وتشخيص عدد من الأمراض: أنواع مختلفة من التهاب اللوزتين ، وداء البلعوم ، والدفتيريا البلعومية ، والزوائد الأنفية. خصوصية علاج هذه الأمراض.
الملخص ، تمت إضافة 02/17/2012
تصنيف التهاب لب السن ومسبباته ومرضه. المظاهر السريرية لالتهاب لب السن بأشكاله الحادة والمزمنة. إزالة اللب الجزئي. طريقة علاج التهاب لب السن مع الحفاظ الكامل على اللب. مبادئ تنظيف الأسنان المهنية.
ورقة مصطلح ، تمت الإضافة في 11/14/2009
الجوهر والمظاهر السريرية للحمل خارج الرحم. مراجعة طرق العلاج الجراحية والطبية الحديثة. مراحل إعادة التأهيل والإنعاش للمريضة بعد الحمل خارج الرحم ، وإدارة فترة ما بعد الجراحة.
عرض تقديمي ، تمت إضافة 09/27/2012
أمراض الجهاز التنفسي الحادة هي مجموعة من الأمراض المعدية متعددة الأوجه ذات المظاهر السريرية الشائعة. ديناميات معدلات الإصابة بالأمراض عند الأطفال المصابين بأمراض القصبات الهوائية. هيكل أسباب وفيات الرضع في إقليم ترانس بايكال.
العرض التقديمي ، تمت إضافة 10/31/2013
تصنيف المضاعفات والوقاية منها وعلاجها. حلول جديدة متعددة الوظائف. تحليل سجلات المرضى الخارجيين من أجل تحديد المضاعفات الأكثر شيوعًا التي تحدث عند انتهاك قواعد ارتداء العدسات اللاصقة والعناية بها.
أطروحة ، تمت إضافة 11/13/2012
مفهوم التهاب دواعم السن وأسباب تطوره. الكائنات الحية الدقيقة المسؤولة عن المسار الحاد للمرض. أعراض المراحل الأولية نادرة. المظاهر السريرية أثناء تفاقم المرض. قيمة اللثة. تجبير الأسنان.
عرض تقديمي ، تمت إضافة 03/31/2017
أسباب مرض كونيغ - تشريح تنخر العظم. أشكاله ، أعراضه في مراحل مختلفة من التطور ، طرق التشخيص. أنواع العلاج المحافظ والجراحي واختيارها حسب عمر المريض ومراحل المرض.
يمكن تقسيم الأمراض الالتهابية للبلعوم إلى مجموعتين رئيسيتين - أمراض اللوزتين وأمراض الغشاء المخاطي للبلعوم. في الحالة الأولى ، نتحدث عن التهاب اللوزتين ، في الحالة الثانية - عن التهاب البلعوم. يمكن أن تكون الذبحة الصدرية والتهاب البلعوم من الأمراض المستقلة وما يصاحبها.
2.5.1. التهاب البلعوم الحاد (التهاب البلعوم الحاد)- التهاب حاد في الغشاء المخاطي للبلعوم. يحدث كمرض مستقل ، ولكنه غالبًا ما يصاحب نزلة في الجهاز التنفسي العلوي.
المسببات - الالتهابات الفيروسية والبكتيرية. تحدث المسببات الفيروسية لالتهاب البلعوم الحاد في 70٪ من الحالات وبكتيرية في 30٪. العوامل المؤهبة هي انخفاض حرارة الجسم العام والمحلي ، وأمراض تجويف الأنف ، والجيوب الأنفية والبلعوم الأنفي ، والأمراض المعدية الشائعة ، والتدخين وتعاطي الكحول ، وأمراض الجهاز الهضمي.
التشخيص ليس صعبًا ، لكن يجب أن يؤخذ في الاعتبار أن الدفتيريا والتهاب اللوزتين النزفية وغيرها من الأمراض المعدية يمكن أن تعطي صورة سريرية مماثلة. يسمح لك الفحص الميكروبيولوجي لمسحة من سطح جدار البلعوم الخلفي واللوزتين بتوضيح التشخيص.
عيادة. يتميز بأحاسيس الجفاف والحرق والتهاب الحلق. على عكس الذبحة الصدرية ، في التهاب البلعوم النزلي الحاد ، يكون الألم في الحلق أقوى مع البلعوم "الفارغ" ، أي ابتلاع اللعاب. بلع الطعام أقل إيلامًا. بالإضافة إلى ذلك ، يشير المريض إلى التدفق المستمر للمخاط على طول الجزء الخلفي من البلعوم ، مما يجعله يقوم بحركات بلع متكررة. يعاني الرفاه العام بشكل طفيف ، ولا ترتفع درجة حرارة الجسم عن 37 درجة مئوية.
مع تنظير البلعوم ، يكون الغشاء المخاطي للبلعوم مفرط الدم ، وذمة ، في الأماكن التي تظهر فيها لويحات المخاطية. في كثير من الأحيان على الجدران الخلفية والجانبية للبلعوم يمكن للمرء أن يلاحظ بصيلات فردية على شكل ارتفاعات حمراء زاهية مستديرة - حبيبات (الشكل 82).
الشكل 82. التهاب البلعوم الحاد.
علاج او معاملة. عادة ما تكون محلية. الشطف الدافئ بمحلول مطهر (تسريب المريمية ، البابونج ، الكلوروفيلبت ، إلخ) ، رش البلعوم بمختلف الهباء الجوي بتأثيرات مضادة للبكتيريا ومضادة للالتهابات (bioparox ، hexaspray ، inhalipt ، إلخ) ، مضادات الهيستامين ، استنشاق قلوي دافئ. من الضروري استبعاد الأطعمة المهيجة (الساخنة والباردة والحامضة والتوابل والمالحة) والتدخين والكحول ومراقبة وضع الصوت اللطيف.
2.5.2. الذبحة الصدرية أو التهاب اللوزتين الحاد (التهاب اللوزتين الحاد)- مرض تحسسي حاد شائع يتجلى في التهاب موضعي حاد في اللوزتين الحنكية. مرض شائع جدًا ، يصيب بشكل رئيسي الأطفال والشباب ؛ في 75٪ من الحالات ، يكون الأشخاص الذين يعانون من الذبحة الصدرية هم أشخاص تقل أعمارهم عن 30 عامًا. الذبحة الصدرية (من lat. ango - للضغط والاختناق) معروفة منذ العصور القديمة. في الأدبيات الطبية الروسية ، يمكنك أن تجد تعريف الذبحة الصدرية على أنها "علجوم الحلق". يمكن أن نرى من التعريف أن العامل المعدي يلعب دورًا حاسمًا في تطور الذبحة الصدرية ومسارها ، لذلك من الممكن أن يصاب الشخص بالقطيرات المحمولة جواً أو بوسائل الاتصال المنزلية. كمرض معد ، يجب أن تترك الذبحة الصدرية ورائها مناعة معينة تحمي من الأمراض المتكررة من هذا النوع. في الحالات التي يستمر فيها التهاب اللوزتين في التكرار عدة مرات خلال العام ، يمكن الافتراض أن قوى المناعة في الجسم تقل. يجب أن يؤخذ هذا الظرف في الاعتبار عند اتخاذ قرار بشأن اختيار طريقة العلاج.
العوامل البيئية غير المواتية التي تساهم في الإصابة بالذبحة الصدرية هي انخفاض حرارة الجسم ومنطقة القدمين والغشاء المخاطي للوزتين.
المسببات المرضية. عادة ما يكون العامل المسبب للذبحة الصدرية هو المكورات العقدية الحالة للدم. بالإضافة إلى ذلك ، يمكن أن تكون العوامل المسببة للذبحة الصدرية هي اللولبيات في تجويف الفم والعصيات المغزلية ، وفي بعض الحالات تزرع المكورات العنقودية الذهبية والفيروسات ومسببات الأمراض اللاهوائية.
في التسبب في الذبحة الصدرية ، يتم لعب دور معين من خلال انخفاض قدرة الجسم على التكيف مع التقلبات الموسمية الباردة والحادة في الظروف البيئية ، والعامل الغذائي ، وضعف التنفس الأنفي ، وما إلى ذلك ، بالإضافة إلى انخفاض مقاومة الكائنات الحية الدقيقة. يحدث تطور الذبحة الصدرية وفقًا لنوع رد الفعل التحسسي المفرط. يمكن أن يكون عامل الحساسية بمثابة شرط أساسي لحدوث مضاعفات مثل الروماتيزم والتهاب الكلية الحاد والتهاب المفاصل والأمراض الأخرى ذات الطبيعة المعدية والحساسية.
في أغلب الأحيان ، تتأثر اللوزتين الحنكية ، في كثير من الأحيان أقل - اللوزتين البلعومية واللغوية والحنجرة. غالبًا ما تعتمد أمراض اللوزتين بشكل مباشر على حالة الأسنان وتجويف الفم ؛ يمكن الجمع بين الذبحة الصدرية والأضرار التي لحقت بالغشاء المخاطي للثة والخدين ، ويصاحب عدد من الأمراض الخطيرة الشائعة.
اعتمادًا على شدة المرض وطبيعة التغيرات المورفولوجية في اللوزتين ، تم تحديد عدة أنواع من التهاب اللوزتين:
الذبحة الصدرية النزلية. أخف شكل من أشكال المرض. تقتصر العملية الالتهابية على تلف الغشاء المخاطي للوزتين الحنكية فقط.
أعراض. التهاب الحلق عند بلع اللعاب والطعام. الألم ليس قويا جدا ، كقاعدة عامة ، هو نفسه على كلا الجانبين ؛ يشكو المريض من الضعف والصداع والشعور بألم في الأطراف. ترتفع درجة حرارة الجسم إلى 37.0-37.5 درجة مئوية. يبدأ المرض بشعور بألم في الحلق وجفاف فيه. عادة ما يتم الجمع بين الذبحة الصدرية النزلية مع عملية نزيف في الغشاء المخاطي للتجويف الأنفي والبلعوم.
الصورة السريرية. بعيد المنظار ، يتم تحديد احتقان واضح في الغشاء المخاطي الذي يغطي اللوزتين والأقواس (الشكل 83). لم يتم تغيير الحنك الرخو والغشاء المخاطي لجدار البلعوم الخلفي ، مما يجعل من الممكن التمييز بين هذا النوع من الذبحة الصدرية والتهاب البلعوم. اللسان جاف ومغطى. غالبًا ما يكون هناك زيادة طفيفة في الغدد الليمفاوية الإقليمية. مسار التهاب الحلق هذا مناسب وينتهي المرض في 3-4 أيام.

الشكل 83. الذبحة الصدرية النزلية.
الذبحة الصدرية الجرابية. شكل أكثر شدة من الذبحة الصدرية ، والذي لا يقتصر على إصابة الغشاء المخاطي بالعملية فحسب ، بل يمتد أيضًا إلى البصيلات.
أعراض. يبدأ المرض عادة بارتفاع درجة حرارة الجسم إلى 38-39 درجة مئوية.هناك التهاب حاد في الحلق ، يزداد عند البلع ، وغالبًا ما ينتشر إلى الأذن. يتم التعبير عن رد الفعل العام للجسم أيضًا - تسمم ، صداع ، ضعف عام ، حمى ، قشعريرة ، أحيانًا ألم في أسفل الظهر والمفاصل. في الدم ، لوحظ زيادة عدد الكريات البيضاء العدلات ، يمكن تسريع ESR إلى 30 مم / ساعة.
الصورة السريرية. تنظير البلعوم ، بالإضافة إلى التورم والاحمرار الواضح في اللوزتين الحنكية والأنسجة المحيطة بها على خلفية احتقان شديد ، تظهر نقاط بيضاء مائلة للصفرة ، بحجم 1-2 مم ، تقابل البصيلات المتقيحة (الشكل 84). مدة المرض عادة 6-8 أيام.

الشكل 84. الذبحة الصدرية الجرابية.
علاج او معاملة. نفس الشيء كما هو الحال مع الذبحة الصدرية.
الذبحة الصدرية. المرض الشديد ، عملية الالتهاب تلتقط الأجزاء العميقة من اللوزتين. تحت تأثير العقدية ، تحدث الوذمة الظهارية في أعماق ثغرات اللوزتين ، يليها نخر في الظهارة على سطح اللوزتين وفي أعماق الثغرات. يحدث تقشر الظهارة ، تظهر أسطح الجرح على الغشاء المخاطي ، وتتشكل لويحات ليفية ، تقع على طول الثغرات وبالقرب من أفواههم. ومن هنا جاء اسم هذا النوع من الذبحة الصدرية - الجوبي.
أعراض. التهاب الحلق الشديد عند بلع الطعام واللعاب ، والصداع ، والضعف ، والضعف ، والقشعريرة ، واضطراب النوم ، والحمى حتى 38-39 درجة مئوية.
الصورة السريرية. عند فحص الجزء الفموي من البلعوم ، تجذب اللوزتين الحنكية المتورمة والمتورمة الانتباه ، والغشاء المخاطي للوزتين مفرط في الدم ، وتظهر لويحات بيضاء رمادية على سطح اللوزتين بالقرب من أفواه الثغرات (الشكل 85). الغدد الليمفاوية الإقليمية الموجودة خلف زاوية الفك السفلي محسوسة ، فهي مؤلمة ومتضخمة. مع تطور المرض ، تتفاعل أيضًا العقد الموجودة في عمق الوريد الوداجي الخارجي. في كثير من الأحيان ، يمكن للمريض نفسه أن يلاحظ في وقت واحد علامات التهاب اللوزتين الجريبي والجوبي. مدة المرض 6-8 أيام.

الشكل 85. الذبحة الصدرية.
علاج او معاملة. يتم إجراؤه ، كقاعدة عامة ، في العيادة الخارجية في المنزل مع عزل المريض واستدعاء الطبيب للمنزل. في الحالات الشديدة ، يشار إلى الاستشفاء في قسم العدوى. من الضروري مراعاة الراحة في الفراش بشكل صارم في الأيام الأولى من المرض ، ثم في المنزل ، مع نشاط بدني محدود ، وهو أمر ضروري في علاج المرض نفسه وفي الوقاية من المضاعفات. يتم إعطاء المريض أطباق وأدوات رعاية منفصلة. الأطفال ، باعتبارهم أكثر عرضة للإصابة بالذبحة الصدرية ، لا يسمح لهم بدخول المريض.
أساس العلاج في علاج الذبحة الصدرية هو أدوية من مجموعة البنسلين ، والتي تكون العقديات أكثر حساسية لها. من الضروري تناول المضادات الحيوية لمدة 10 أيام على الأقل. المضادات الحيوية الأكثر شيوعًا هي مقاومة بيتا لاكتامازات (أوجمنتين ، أموكسيكلاف). مع عدم تحمل البنسلين ، يتم استخدام مجموعات أخرى من المضادات الحيوية ، ولا سيما السيفالوسبورينات والماكروليدات. يُنصح أيضًا بوصف مضادات الهيستامين. ينصح بمشروب دافئ وفير. محليا من الممكن استخدام المضاد الحيوي المستنشق - bioparox. توصف غرغرة البلعوم مع مغلي دافئ من الأعشاب (حكيم ، بابونج ، آذريون ، إلخ) ، محلول من الصودا ، فيوراسيلين ، كمادات دافئة في المنطقة تحت الفك السفلي. ربما تعيين الساليسيلات (الأسبرين) ، المسكنات ، حال للبلغم ، الأدوية المنشطة للمناعة ، الفيتامينات المتعددة. يوصى بالراحة في الفراش لمدة 7-8 أيام. فترة العجز في المتوسط 10-12 يوم.
10419 0
الهيئات الأجنبية
غالبًا ما تدخل الأجسام الغريبة الحلق أثناء تناول الطعام (عظام الأسماك واللحوم) أو عن طريق الخطأ (العملات المعدنية ، والألعاب ، وجزيئات السنيبلات من محاصيل الحبوب ، والأطقم الاصطناعية ، والأظافر ، والدبابيس ، وما إلى ذلك). تزداد احتمالية الحصول على أجسام غريبة لدى كبار السن عند استخدام أطقم الأسنان (يتوقفون عن التحكم في جرعة الطعام).في كثير من الأحيان ، لوحظ وجود أجسام غريبة من البلعوم عند الأطفال الذين يضعون أشياء مختلفة في أفواههم. في البلدان ذات المناخ الحار ، يمكن العثور على أجسام غريبة (علقات) في الحلق ، والتي تدخل نتيجة شرب المياه من الخزانات الملوثة. غالبًا ما تتعثر الأجسام الغريبة الحادة في منطقة مرور بلعة الطعام: اللوزتين الحنكيتين ، وجذر اللسان ، والجدران الجانبية للبلعوم ، والجيوب على شكل كمثرى.
الأجسام الغريبة الكبيرة (العملات المعدنية ، الألعاب ، حلقات الحلمة) تبقى في الجزء الحنجري من البلعوم ، قبل دخول المريء.
يتجلى وجود جسم غريب في الحلق من خلال الإحساس غير السار وألم الطعن في مكان معين أثناء البلع. في وجود أجسام غريبة كبيرة موجودة عند مدخل المريء ، بالإضافة إلى الإحساس بجسم غريب ، هناك صعوبة في البلع ، وفي بعض الضحايا - التنفس. في حالة وجود جسم غريب في البلعوم ، لوحظ زيادة إفراز اللعاب.
يجب أن يبدأ فحص المرضى الذين يعانون من أجسام غريبة من البلعوم بتنظير البلعوم. إذا لم يتم اكتشاف جسم غريب أثناء تنظير البلعوم ، فمن الضروري إجراء تنظير البلعوم غير المباشر ، والذي يمكن خلاله رؤية جسم غريب في منطقة اللوزتين اللسانيتين ، أو الوعاء ، أو الغضروف الطرجهالي ، أو جدار الجيب الكمثرى.
تظهر الأجسام الكبيرة بوضوح في الجزء الحنجري من البلعوم. قد تكون إحدى علامات وجود جسم غريب في منطقة الجيب على شكل كمثرى احتباس اللعاب فيه (البحيرة اللعابية). يعطي اللعاب الرغوي والوذمة المخاطية وضيق التنفس أسبابًا للاشتباه في وجود جسم غريب في البلعوم الحنجري. غالبًا ما يبتلع المرضى قشور الخبز التي لا معنى لها لإزالة جسم غريب ، بينما تخترق أعماق الأنسجة أو تتكسر. في هذه الحالة ، يجب إجراء فحص رقمي للجزء الفموي والحنجري من البلعوم ، حيث يمكن ملامسة جسم غريب بعمق. في حالة الاشتباه في وجود جسم معدني غريب ، يتم أخذ صور بالأشعة السينية.
يمكن إزالة الجسم الغريب المكتشف عن طريق التقاطه بالملاقط أو الملقط. إذا كان الجسم الغريب موجودًا في الجزء الحنجري من البلعوم ، يتم إجراء التخدير الموضعي عن طريق ري الغشاء المخاطي البلعومي بمحلول ديكائين 2٪ أو 10٪ محلول يدوكائين. يتم إزالة جسم غريب من الجزء الحنجري من البلعوم أثناء تنظير البلعوم غير المباشر أو (نادرًا).
إزالة الجسم الغريب في الوقت المناسب يمنع تطور المضاعفات. إذا بقي الجسم الغريب ، ثم تطور التهاب جدران البلعوم ، يمكن أن تنتشر العدوى إلى الأنسجة المجاورة. في هذه الحالة ، يتطور خراج حول البلعوم ومضاعفات أخرى.
من الممكن حدوث أجسام غريبة في البلعوم. يلجأ هؤلاء المرضى إلى أطباء مختلفين يشكون من اختناقهم بجسم غريب منذ عدة أشهر أو سنوات. حتى الآن ، يشعرون بالألم ، فضلًا عن وجود جسم غريب قادر على الحركة. أثناء الفحص الموضوعي ، لم يلاحظ أي تغيرات في الحلق.
لا يتم إزعاج الحالة العامة للمرضى. يعاني هؤلاء المرضى من عصاب مختلفة (وهن عصبي ، وهن نفسي ، وما إلى ذلك). من الصعب جدًا إقناعهم بأنه ليس لديهم جسم غريب.
نادرا ما يتم عزل الالتهاب الحاد في الغشاء المخاطي للبلعوم. غالبًا ما يتم دمجها مع التهاب الأنف الحاد والتهاب اللوزتين والتهاب الحنجرة. غالبًا ما يكون التهاب البلعوم الحاد أحد أعراض التهابات الجهاز التنفسي الحادة والحمى القرمزية والحصبة وما إلى ذلك.
المسببات
قد يحدث التهاب البلعوم الحاد المعزول بعد انخفاض حرارة الجسم العام أو المحلي ، من تناول الأطعمة الغنية بالتوابل ، لدى العمال الذين بدأوا للتو العمل في مؤسسات كيميائية خطرة.الصورة السريرية
في معظم المرضى ، لا تتأثر الحالة العامة تقريبًا. درجة حرارة الجسم طبيعية أو فرط النشاط. فقط في الأطفال يمكن أن تصل إلى أعداد كبيرة. يشكو المرضى من الإحساس بالجفاف والتعرق والألم في الحلق ، والتي تشتد أثناء البلع وقد تمتد إلى الأذن. في بعض الأحيان يكون هناك إحساس بانسداد الأذن ، وضعف السمع بسبب تورم الغشاء المخاطي للفتحات البلعومية للأنابيب السمعية. يتم تخفيف التهاب الحلق عن طريق تناول الأطعمة الدافئة غير المهيجة.تتميز الصورة بالتنظير البلعومي بوجود إفرازات مخاطية قيحية على الجزء الخلفي من البلعوم ، احتقان ووذمة في الغشاء المخاطي ، والتي تنتقل من جدران البلعوم إلى الأقواس الحنكية الخلفية واللهاة. الجريبات العقد اللمفية للجدار البلعومي الخلفي مفرطة ، منتفخة ، متضخمة ، وتبرز بوضوح تحت الغشاء المخاطي (الشكل 117). قد تتضخم الغدد الليمفاوية الإقليمية.
أرز. 117. التهاب البلعوم الحاد
علاج او معاملة
من الضروري استبعاد الطعام الذي يهيج الغشاء المخاطي للبلعوم. حتى بدون علاج ، يحدث الشفاء بعد 3-5 أيام. يمكنك القيام باستنشاق أو رش البلعوم بالمحاليل القلوية ، محلول 5٪ من الألبوسيد أو المضادات الحيوية. قم بتعيين الهباء الجوي (كاميتون ، إنجاليبت ، بروبازول ، إنجاكامف ، إلخ.) ، أقراص مص (فاليمينت ، فارينجوسيبت) ، شطف مطهر (فوراتسيلين ، إيثاكريدين لاكتات ، دفعات من النباتات الطبية). توصف المضادات الحيوية والأدوية الخافضة للحرارة فقط عند ارتفاع درجة حرارة الجسم.التهاب البلعوم المزمن
التهاب البلعوم المزمن مرض شائع. أكثر من 30٪ من المرضى الذين يذهبون إلى غرف الأنف والأذن والحنجرة في العيادات الشاملة يعانون من التهاب البلعوم المزمن بأشكال مختلفة.المسببات
الالتهاب المزمن للغشاء المخاطي للبلعوم هو مرض متعدد الأوجه. في كثير من الأحيان ، يتطور التهاب البلعوم المزمن في العمال الذين يعملون مع المواد الكيميائية الضارة في المباني الصناعية المتربة. يلعب تناول الطعام الحار والعادات السيئة (التدخين وتعاطي الكحول) دورًا مهمًا ، بالإضافة إلى ضعف التنفس الأنفي ، ووجود بؤر العدوى المزمنة في الأعضاء المجاورة (التهاب الأنف المزمن ، والتهاب الجيوب الأنفية ، والتهاب اللوزتين المزمن ، وأمراض مزمنة من تجويف الفم).الالتهاب المزمن للغشاء المخاطي البلعومي يدعم الأمراض المزمنة للقناة الهضمية (التهاب المعدة المزمن ، التهاب الأمعاء ، التهاب القولون) ، الكبد ، البنكرياس ، الرحم وملحقاته ، جهاز الغدد الصماء (السكري ، فرط نشاط الغدة الدرقية). في كثير من الأحيان ، يحدث التهاب البلعوم المزمن في المرضى الذين يعانون من عصاب مختلف ، وتؤدي أعراض التهاب البلعوم المزمن إلى تفاقم مسار العصاب.
الصورة السريرية
هناك نزلات مزمنة ، التهاب البلعوم الضخامي والضموري.التهاب البلعوم النزلي المزمن
يشكو المرضى من إحساس بجسم غريب في الحلق وإفرازات مخاطية وحرقة في المعدة. يتم تغطية الغشاء المخاطي المتضخم والمتضخم بإفرازات مخاطية قابضة. غالبًا ما تنتقل عملية التهابية مزمنة إلى الأقواس الحنكية الخلفية ، اللهاة. في بعض المرضى ، ينزل لسان منتفخ ومتضخم بشكل حاد إلى حنجرة البلعوم ، لذلك لا يمكنهم النوم إلا في وضع معين. في بعض الأحيان ، يكتسب الغشاء المخاطي للبلعوم لونًا مزرقًا أو يصبح مغطى ببقع زرقاء اللون ، مما يشير إلى اضطرابات حركية شديدة.التهاب البلعوم الضخامي المزمن
يشعر المرضى بالقلق من الألم الخفيف في الحلق والحاجة إلى طرد المخاط السميك باستمرار. الصورة بالمنظار البلعومي مختلفة. يكون الغشاء المخاطي للبلعوم مفرطًا ، سميكًا ومغطى بجزر من المخاط السميك. على الجدار الخلفي للبلعوم ، يمكن ملاحظة تكوينات العقد اللمفية المتضخمة والمتضخمة والمتضخمة بشكل دائري أو ممدود. في هذه الحالة ، يشتبه في وجود التهاب البلعوم الحبيبي.في وجود التهاب البلعوم الضخامي الجانبي ، لوحظ تضخم في أنسجة العقد اللمفية على الجدران الجانبية للبلعوم في شكل تكوينات حمراء ممدودة مستمرة. غالبًا ما يتم الجمع بين هذين الشكلين في مريض واحد. يُلاحظ أحيانًا تضخم حاد في الحبيبات والتلال الجانبية واللوزتين اللسانيتين لدى الأفراد الذين تمت إزالة اللوزتين الحنكيين. مع تفاقم العملية على تكوينات العقد اللمفية المتضخمة ، يمكن رؤية نقاط صفراء وبيضاء (بصيلات متقيحة) أو لوحة ليفية بيضاء.
التهاب البلعوم الضموري المزمن
يشكو المرضى من جفاف وحرقة وعرق وتشكيل قشور جافة في الحلق. كل هذا واضح بشكل خاص في الصباح. نتيجة محادثة طويلة ، يجف الحلق ، فيضطر المريض إلى شرب رشفة من الماء. من خلال تنظير البلعوم ، تم الكشف عن أن الغشاء المخاطي للبلعوم ضعيف بشكل حاد ، ويمكن رؤية شبكة من الأوعية الدموية من خلاله. سطح البلعوم مغطى بطبقة رقيقة من الإفرازات المجففة الشفافة ، مما يعطي ما يسمى بالورنيش اللامع. في الحالات المتقدمة ، يتم تغطية الغشاء المخاطي الجاف بقشور خضراء أو صفراء. في بعض الأحيان ، في وجود مثل هذه القشور ، لا يشتكي المرضى من أي شيء.يحدث أن المرضى يقدمون الكثير من الشكاوى ، بما في ذلك التهاب الحلق ، ويحدد تنظير البلعوم الرطوبة والغشاء المخاطي غير المتغير. في هذه الحالة ، نتحدث عن تنمل البلعوم.
علاج او معاملة
بادئ ذي بدء ، من الضروري القضاء على العوامل التي تدعم العملية الالتهابية المزمنة في الغشاء المخاطي للبلعوم: المخاطر المهنية والتدخين والكحول. يجب أن يكون النظام الغذائي مقتصدًا. من الضروري العلاج الفعال لأمراض القناة الهضمية وملاحق الرحم وأمراض الغدد الصماء واستعادة التنفس الأنفي والقضاء على مصدر العدوى في الأعضاء المجاورة وعلاج العصاب.يتم تطبيق المحاليل القلوية محليًا على شكل استنشاق ، ري ، شطف. يتأثر الغشاء المخاطي للبلعوم في المرحلة الحادة بالأدوية المضادة للالتهابات. في السنوات الأخيرة ، تم استخدام تشعيع جدار البلعوم الخلفي باستخدام ليزر الهليوم نيون لعلاج التهاب البلعوم الضموري المزمن. العلاج بالتبريد على الغشاء المخاطي للبلعوم فعال في جميع أشكال التهاب البلعوم المزمن ، وخاصة الضخامي.
DI. زابولوتني ، يو في. ميتين ، س. Bezshapochny ، Yu.V. ديفا
غالبًا ما يعني مصطلح "أمراض الحلق" في الحياة اليومية أمراض الأنف والأذن والحنجرة في البلعوم (قسم الجهاز الهضمي والجهاز التنفسي الذي يوصل تجويف الأنف وتجويف الفم والحنجرة).
كما في حالة الأعضاء الأخرى ، يمكن أن تكون أمراض الحلق نتيجة عدوى (فيروسية أو بكتيرية أو فطرية) - إصابات حادة ومزمنة ، وتأثيرات خارجية ضارة (مواد كاوية وسامة ، غبار ، دخان التبغ).
تصنيف
يمكن تقسيم أمراض الأنف والأذن والحنجرة في الحلق إلى التهابات حادة والتهابات مزمنة ومضاعفاتها.تشمل أمراض الحنجرة والحلق أيضًا تضخم اللوزتين الحنكي والبلعومي والأجسام الغريبة والجروح والحروق في البلعوم. دعنا نفكر فيها بمزيد من التفصيل بشكل منفصل.
أعراض
الأمراض الالتهابية الحادة للبلعوم
تشمل هذه المجموعة التهاب البلعوم الحاد والتهاب اللوزتين ، وهو أكثر أمراض الحلق شيوعًا عند الأطفال.

التهاب البلعوم الحاد هو التهاب حاد في الغشاء المخاطي للبلعوم يتطور بسبب التعرض للكائنات الدقيقة أو العوامل البيئية الضارة مثل التدخين والكحول وما إلى ذلك.
مع هذا المرض ، يشكو المريض في أغلب الأحيان من إحساس حارق ، وجفاف ، وألم في الحلق ، واختناق ، وتوصف الأحاسيس بأنها "تورم في الحلق". عادة ما تكون درجة الحرارة إما ألمًا.
الذبحة الصدرية هي مرض تحسسي حاد شائع يحدث عندما يتأثر النسيج اللمفاوي للحلقة البلعومية. السبب الأكثر شيوعًا هو المجموعة أ العقدية الحالة للدم بيتا.
هناك أشكال مبتذلة من الذبحة الصدرية (النزلية والجريبية والجوبية) ، وأشكال غير نمطية ، وكذلك الذبحة الصدرية المحددة في بعض الأمراض المعدية وأمراض الدم.

- أخف أشكالها ، وتتميز بألم واحتقان في الحلق ، وشعور "بالغيبوبة" ، وألم طفيف عند البلع وارتفاع طفيف في درجة الحرارة.
الذبحة الصدرية الجرابية- تزداد شدة مع ألم شديد يمتد إلى الأذن ، صداع ، ضعف ، أحياناً قيء ، اختناق. يمكن أن ترتفع درجة الحرارة حتى 39 درجة مئوية.
لاكونار - أثقل الأشكال المبتذلة. جميع اللوزتين مغطاة ، وتمتلئ الثغرات بطبقة بيضاء مائلة للصفرة ، وهناك أيضًا ألم عند البلع ، وحمى ، وأعراض تسمم ، بما في ذلك الشعور بغيبوبة في الحلق.
مع العديد من الأمراض المعدية ، يمكن أن تتطور الذبحة الصدرية أيضًا كأحد مكونات العملية الرئيسية.
مع حدوث الذبحة الصدرية:
- الدفتيريا (ثم يتم تغطية اللوزتين بطبقة بيضاء رمادية كثيفة ، وتطور الخناق - الاختناق ممكن) ؛
- حمى قرمزية؛
- مرض الحصبة؛
- ندرة المحببات؛
- سرطان الدم؛
- التهاب الحلق الهربسي (مع وجود حويصلات صغيرة على اللوزتين والتهاب الملتحمة أحادي الجانب).
لعله يصاب بعدوى فطرية.
شكل منفصل من الذبحة الصدرية هو ذبحة سيمانوفسكي بلوت فنسنت. وهو ناتج عن تكافل جرثومة مغزلية الشكل ولولبيات الفم ، مما يؤدي إلى تكوين طبقة خضراء ، وشعور "بالغيبوبة" في الحلق ، ورائحة النفس وحمى شديدة.
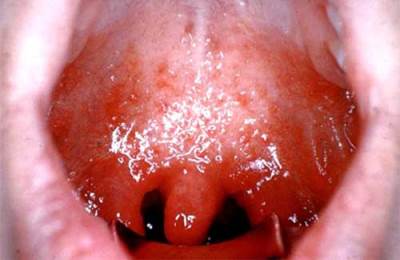
يمكن أن تحدث الذبحة الصدرية مع مضاعفات مثل التهاب نظير اللوزتين ، وخراجات في منطقة أسفل البلعوم وخراجات خلف البلعوم.
التهاب اللوزتين هو التهاب في الأنسجة المحيطة باللوز ، يتجلى في ارتفاع حاد في درجة الحرارة تصل إلى 39-40 درجة مئوية ، وعدم القدرة على تناول وابتلاع اللعاب بسبب الألم الشديد ، "غيبوبة في الحلق" ، والاختناق ؛ trismus هي أيضًا سمة مميزة - وهي أعراض لا يستطيع فيها الشخص فتح فمه بالكامل بسبب تشنج منشط في عضلات المضغ. في تجويف الفم في إسقاط اللوزتين ، يتم الكشف عن انتفاخ كبير.
الخراج المجاور للبلعوم هو تقيح للنسيج المجاور للبلعوم ، وخراج البلعوم هو خراج بلعومي. تشبه أعراضهم من نواحٍ عديدة التهاب نظير اللوزتين (باستثناء الانتفاخ المميز) ، يجب أن يتم التشخيص التفريقي من قبل طبيب الأنف والأذن والحنجرة.
تضخم اللوزتين
يشير هذا المصطلح إلى نمو الأنسجة اللمفية. في أغلب الأحيان ، تحدث عمليات الضخامة في اللوزتين الحنكية والبلعومية.
يمكن للأنسجة المتضخمة أن تجعل التنفس صعبًا ، وتسبب الاختناق ، وتعطل النطق ، وتناول الطعام ، وتسبب الشعور "بالغيبوبة" في الحلق.
الأطفال المصابون بهذا المرض لا ينامون جيدًا ، ويسعلون في الليل ، وقد يصاب بعضهم باضطرابات عصبية نفسية بسبب ذلك.
الأمراض الالتهابية المزمنة للبلعوم
وتشمل هذه الأشكال المزمنة من التهاب البلعوم والتهاب اللوزتين.
التهاب البلعوم المزمن- التهاب الغشاء المخاطي للبلعوم - يحدث بسبب عدم فعالية العلاج الكافي للأشكال الحادة. هناك أشكال نزفية وضخامية (جانبية وحبيبية) وضامرة.

يشكو المرضى من وجع ، دغدغة ، دغدغة ، "تورم" في الحلق ، اختناق ، إحساس بجسم غريب ، انسداد في الأذنين.
قد لا ترتفع درجة الحرارة. غالبًا ما يحتاجون إلى رشفة من الماء لابتلاع شيء ما.
التهاب اللوزتين المزمن- الداء التحسسي المعدي المستمر مع مظاهر موضعية في شكل التهاب اللوزتين. يحدث غالبًا نتيجة مضاعفات العمليات المعدية الأخرى (مثل التهاب اللوزتين والتسوس).
يتميز الشكل البسيط بالتهاب اللوزتين المتكرر (1-2 مرات في السنة) مع الشكاوى المقابلة: ألم ، "تورم في الحلق" ، سعال ، حمى.
في الشكل التحسسي السمي ، تضاف أعراض التسمم والحساسية إلى التهاب اللوزتين ، وغالبًا ما توجد أمراض مرتبطة به ، مثل الروماتيزم والتهاب كبيبات الكلى والتهاب المفاصل والتهاب الشغاف وغيرها.
الأجسام الغريبة والجروح وحروق الحلق
غالبًا ما تدخل الأجسام الغريبة إلى الحلق عند التحدث أو الضحك أثناء تناول الطعام ، وكذلك عند الأطفال أثناء الألعاب. في بعض الأحيان تكون الأجسام الغريبة في كبار السن أطقم أسنان. يشكو المرضى من تورم في الحلق وألم وصعوبة في التنفس والبلع.

جروح الحلق هي جروح خارجية وداخلية ، مخترقة وغير مخترقة ، منعزلة ومجمعة ، عمياء وخارقة.
غالبًا ما تكون الأعراض هي النزيف واضطرابات الجهاز التنفسي والكلام وصعوبة البلع بسبب "الغيبوبة" والاختناق ومتلازمة الألم الشديد.
يمكن أن تتطور الحروق مع الآفات الحرارية والكيميائية لجدار الحلق. غالبًا ما تحدث الحروق الحرارية بسبب التعرض لدرجات الحرارة - دخول الطعام والشراب الساخن ، في كثير من الأحيان - الهواء الساخن أو البخار.
تحدث الحروق الكيميائية عند التعرض لأحماض الهيدروكلوريك أو الأسيتيك أو النيتريك أو الصودا الكاوية أو البوتاسيوم.
يمكن أن تكون الحروق من ثلاث درجات - من الأولى ، الأسهل ، مصحوبة باحمرار الغشاء المخاطي ، إلى الثالثة - مع تنخر طبقات الأنسجة العميقة.
غالبًا ما تكون الحروق مصحوبة بألم وسيلان اللعاب والتسمم العام. بسبب المضاعفات العديدة ، تعتبر حروق الحلق حالة مهددة للحياة.
علاج او معاملة
عادة ما يتم علاج التهاب البلعوم الحاد في العيادة الخارجية ، ويتم وصفه من قبل ممارس عام أو طبيب الأنف والأذن والحنجرة. ويشمل الشطف بالمطهرات (الكلوروفيلبت ، ونقع البابونج) ، والهباء الجوي (بوليديكس) ، ومزيلات التحسس ، والأدوية المنشطة للمناعة. نادرا ما توصف المضادات الحيوية.

عادة ما يتم علاج التهاب اللوزتين في العيادة الخارجية من قبل طبيب الأنف والأذن والحنجرة ، في الحالات الشديدة - في المستشفى.
يتم وصف المضادات الحيوية من مجموعة البنسلين ومضادات الهيستامين (تافيجيت ، تيلفاست) ، واستنشاق البيوباروكس ، والشطف والأدوية غير الستيرويدية المضادة للالتهابات.
لا ينبغي أن يتم علاج الأمراض المعدية وأمراض الدم ، المصحوبة بأعراض التهاب اللوزتين ، من قبل أخصائي الأنف والأذن والحنجرة ، ولكن من قبل أخصائي الأمراض المعدية أو أخصائي أمراض الدم في المستشفيات المناسبة.
من المهم أن تتذكر! أي اشتباه في الإصابة بالدفتيريا هو مؤشر لا يمكن إنكاره للفحص وربما الاستشفاء ، لأن الدفتيريا مرض خطير للغاية.
مع الذبحة الصدرية Simanovsky-Plaut-Vincent ، يتم إجراء العلاج بالمضادات الحيوية مع مستحضرات البنسلين والعلاج التصالحي والفيتاميني ؛ تطهير تجويف الفم وتطهير اللوزتين من بؤر نخرية.

تشمل إدارة التهاب نظارة اللوزتين والخراجات الأخرى العلاج بالمضادات الحيوية والتدخل الجراحي الإلزامي لتطهير البؤر القيحية.
يتم علاج التهاب البلعوم المزمن في العيادات الخارجية مع استبعاد التعرض للعوامل الضارة (الكحول ، التدخين) ، الاستنشاق ، تزييت الحلق باستخدام طوقجول (يقوم به طبيب الأنف والأذن والحنجرة) ، ارتشاف الكراميل بالمطهرات (التحلل السداسي ، البلعوم). في علاج التهاب البلعوم المزمن ، يتم استخدام كل من الأساليب المحافظة والجراحية.تتضمن الإجراءات الأولى غسل ثغرات اللوزتين (10-15 إجراء) ، وتليين سطحها باليودنول أو طوقجول ، وإجراءات الشطف والعلاج الطبيعي (العلاج بالتردد فوق العالي أو الميكروويف).
تشمل الطرق الجراحية استئصال اللوزتين. هناك طريقة مماثلة ، ولكنها أقل جذرية - اللوزتين - أو بضع الغدة ، على التوالي ، تعالج تضخم اللوزتين الحنكية واللغوية.

يقوم طبيب الأنف والأذن والحنجرة بإزالة الأجسام الغريبة باستخدام ملقط أو حلقات خاصة. لا تقم بإزالة الجسم الغريب بنفسك بالملاقط ، حيث يمكن أن يؤدي ذلك إلى تفاقم العملية والتسبب في الاختناق.
يتم إجراء العلاج الجراحي للجروح أيضًا من قبل أخصائي الأنف والأذن والحنجرة مع الأدوات والمعدات اللازمة ، غالبًا في المستشفى.
يعتبر علاج حروق الحلق عملية صعبة ومتعددة المراحل ، وتشمل كلا من الأنف والأذن والحنجرة وغيرهم من المتخصصين. في البداية ، تهدف جميع الأنشطة عادةً إلى إنقاذ حياة المريض ، ثم - لمنع تكوين التصاقات.
في الفترة الحادة ، يتم تنفيذ تدابير مضادة للصدمة وإزالة السموم ، ويتم مكافحة اضطرابات الجهاز التنفسي والإرقاء والعلاج بالمضادات الحيوية.
في الفترة البعيدة ، يكون الإجراء الأكثر شيوعًا هو البوغيناج - توسيع تجويف الحلق لاستعادة المباح.
الوقاية
تتنوع أمراض الحلق ، لذا فإن الوقاية منها مختلفة أيضًا. يجب تجنب المواقف المؤلمة ومراقبة الأطعمة والمشروبات التي تتناولها وعدم التحدث أثناء الأكل.
من الضروري أيضًا علاج جميع الأمراض التي تحدث بشكل حاد في الوقت المناسب ، ولا تترك العملية دون علاج بأي حال من الأحوال.
تنشيط المناعة الطبيعية ، على سبيل المثال ، بمساعدة جهاز المناعة ، سيكون له أيضًا تأثير إيجابي.
يساعد على التعامل مع الالتهابات الفيروسية والبكتيرية في يومين فقط ، ويساعد على تنشيط جهاز المناعة ويزيل السموم من الجسم ، ويقلل من وقت إعادة التأهيل.
التهاب البلعوم الحاد هو التهاب حاد في الغشاء المخاطي لجميع أجزاء البلعوم. غالبًا ما يصاحب هذا المرض التهابات الجهاز التنفسي للمسببات الفيروسية والميكروبية (الأنفلونزا ، الفيروس الغدي ، العصعص).
يشكو المريض من شعور بألم أو وجع في البلعوم ، وعرق ، وجفاف ، وبحة في الصوت ، وعند الفحص يوجد احتقان في الغشاء المخاطي لجميع أجزاء البلعوم ، وتراكم مخاط لزج على الجدار الخلفي ، وأحيانًا يكون ذا طبيعة نزفية .
تعود الأعراض العامة - الضعف والحمى وعدم الراحة - إلى المرض الأساسي. لعلاج التهاب البلعوم الحاد ، يوصى باستخدام قطرات زيت البلسم في الأنف ، خليط بكميات متساوية من نبق البحر والفازلين وزيوت المنثول 3-5 مرات في اليوم ، والاستنشاق القلوي الدافئ ، وتزييت الغشاء المخاطي البلعومي بمحلول لوغول على يتم وصف الجلسرين والمسكنات والأسبرين عن طريق الفم.
يتم إجراء التشخيص التفريقي لالتهاب البلعوم الحاد مع الدفتيريا والحمى القرمزية والحصبة والحصبة الألمانية والأمراض المعدية الأخرى.
الذبحة الصدرية هي التهاب حاد في اللوزتين الحنكية والغشاء المخاطي للبلعوم.
الذبحة الصدرية وفقًا للبيانات السريرية والصورة بالمنظار البلعومي تنقسم إلى نزلة ، جرابي ، جوبي ، غشائي تقرحي ونخر.
الذبحة الصدرية هي مرض تحسسي غير محدد شائع من مسببات المكورات العقدية في الغالب ، حيث تكون التغيرات الالتهابية الموضعية أكثر وضوحًا في النسيج اللمفاوي للبلعوم ، وغالبًا في اللوزتين الحنكي والغدد الليمفاوية الإقليمية.
يتجلى سريريًا في شكل التهاب اللوزتين النزلي والجريبي والجوبي.
ذبحة صدرية غير محددةذبحة صدرية غير محددة - نزلة ، عندما يتأثر الغشاء المخاطي للوزتين فقط ، يتراكم في الثغرات الصديد - الجريبي - ضرر صديدي للبصيلات. عادة ما يحدث بسبب المكورات العقدية من المجموعة أ.
ومع ذلك ، هناك التهاب اللوزتين المكورات الرئوية والتهاب اللوزتين العنقودية والتهاب اللوزتين ، والتي تكمن في مسبباتها نباتات مكورة مختلطة. مجموعة متنوعة من التهاب الحلق هذا هو التهاب الحلق الهضمي الناجم عن المكورات العقدية الوبائية. يتم إدخال الميكروب ، كقاعدة عامة ، في حالة انتهاك تكنولوجيا الطهي من قبل عمال عديمي الضمير.
الذبحة الصدرية النزليةيصيب الغشاء المخاطي للوزتين والأقواس ، بينما يلاحظ احتقان هذه الأجزاء من البلعوم ، لكن لا توجد غارات.
يلاحظ المريض ألمًا عند البلع وحرقًا في البلعوم. لديه مسببات بكتيرية أو فيروسية. درجة الحرارة تحت الحمى ، الحمى أقل شيوعًا.
قد تتضخم الغدد الليمفاوية الإقليمية بشكل معتدل. المرض يستمر 3-5 أيام. العلاج - الشطف بالصودا والمريمية وتليين اللوزتين باليود والجلسرين وتناول الأسبرين.
يجب التمييز بين الذبحة الصدرية النزلية والتهاب البلعوم الحاد ، حيث يتأثر الغشاء المخاطي للبلعوم بأكمله ، وخاصة جداره الخلفي.
التهاب اللوزتين الجرابي والجوبيتسببها نفس العوامل الممرضة وهي متشابهة في كل من المسار السريري وفي رد الفعل العام للجسم والمضاعفات المحتملة. يكمن الاختلاف في الشكل المختلف للغارات على اللوزتين.
مع الذبحة الصدرية الجريبية ، يحدث تقيح للبصيلات ، وتلمع خلايا الدم البيضاء الميتة عبر الغشاء المخاطي. في حالة الذبحة الصدرية ، يبدأ الالتهاب بالثغرات ، حيث يتراكم القيح ، ثم يبرز من الثغرات إلى سطح اللوزتين.
بعد يوم أو يومين ، انتشرت المداهمات على كامل سطح اللوزتين ، ولم يعد من الممكن التمييز بين نوعين من التهاب اللوزتين. يشعر المرضى بألم شديد عند البلع ، وعدم الراحة في الحلق ، ورفض الطعام.
تتضخم الغدد الليمفاوية العنقية بشكل حاد ، وترتفع درجة الحرارة إلى 39 وحتى 40 درجة مئوية.
في اليوم الثاني والثالث ، يتم إجراء التشخيص التفريقي للدفتريا. بالفعل في الفحص الأول ، يجب على المريض أخذ مسحة على عصية الخناق ، ومحاولة إزالة البلاك بفرشاة قطنية.
إذا تمت إزالة اللويحة ، فإن هذا يتحدث لصالح الذبحة الصدرية ، إذا كان من الصعب إزالتها ، وظل التآكل النازف في مكانه ، فمن المرجح أن يكون هذا هو الدفتيريا.
في حالة الشك ، من الضروري إدخال مصل مضاد للفثريا.
يتكون علاج التهاب اللوزتين الجريبي والجوبي من شطف البلعوم ، وضغط عنق الرحم شبه الكحولي ، ووصف المسكنات ، ومزيلات الحساسية (ديفينهيدرامين ، وسوبراستين ، وتافيجيل) ، ومضادات حيوية واسعة الطيف في العضل. ينصح المرضى باتباع نظام غذائي بسيط.
الذبحة الصدرية التي تسببها الفيروسات الغدية، يحدث في شكل التهاب البلعوم الحاد المنتشر ، على الرغم من أنه قد يكون مصحوبًا بغارات على اللوزتين. من الأمثلة النموذجية لعدوى الفيروس الغدي آفة منتشرة في الغدد الليمفاوية وتوليفة متكررة جدًا مع التهاب الملتحمة.
هذا ينطبق بشكل خاص على الفيروس الغدي من النوع 3 ، الذي يسبب حمى البلعوم والملتحمة. يتم إعطاء صورة مماثلة من قبل فيروس الأنفلونزا ، ولكن في 10-12٪ من الحالات يمكن دمجها مع التهاب اللوزتين العقدية.
التهاب حاد في اللوزتين من موضع آخر. الذبحة الصدرية في اللوزتين اللتين لها أعراض مميزة - ألم في الحلق العميق ، والذي يزداد بشكل حاد عند محاولة إخراج اللسان.
يتم التشخيص عن طريق تنظير الحنجرة غير المباشر باستخدام مرآة الحنجرة.
الذبحة الصدرية في اللوزتين الأنفية البلعومية. يتم تحديد الألم في البلعوم الأنفي ، ويتم إطلاق إفرازات مخاطية سميكة من الأنف ، ويلاحظ سيلان الأنف الحاد. مع تنظير الأنف الخلفي ، يمكن رؤية لوزة متوذمة ذات لون مزرق ، وأحيانًا مع غارات ، يتدفق المخاط السميك أسفل الجزء الخلفي من البلعوم.
الذبحة الصدرية كمتلازمة من الأمراض المعدية الشائعةالذبحة الصدرية مع الحمى القرمزيةقد تستمر بشكل مختلف. غالبًا ما تكون الذبحة الصدرية النزلية والجوبية.
في المسار الكلاسيكي للحمى القرمزية ، هناك احمرار مميز للحنك الرخو في محيط البلعوم ، والذي لا يمتد إلى ما وراء الحنك الرخو ، وتورم في الغدد الليمفاوية العنقية وغطاء سميك مائل إلى البياض على اللسان ، يليه تطهيره عندما يأخذ اللسان لونا زاهيا.
لإجراء التشخيص ، من الضروري مراعاة جميع أعراض المرض ، وخاصة الطفح الجلدي القرمزي في منطقة عملية الخشاء والأسطح المثنية للأطراف.
هناك أشكال شديدة من الحمى القرمزية تحدث على شكل:
1) الذبحة الصدرية الغشائية الكاذبة مع تكوين إفراز ليفي منتشر على الغشاء المخاطي للوزتين والبلعوم والبلعوم الأنفي وحتى الخدين على شكل غشاء رمادى سميك ملحوم بإحكام على الأنسجة الكامنة. هناك احتقان ساطع لمحيط البلعوم ، يظهر طفح جلدي بالفعل في اليوم الأول من المرض. إن تشخيص هذا النوع من الحمى القرمزية غير مواتٍ ؛
2) الذبحة الصدرية النخرية التقرحية ، وتتميز بظهور بقع رمادية على الغشاء المخاطي ، وتتحول بسرعة إلى تقرحات. قد يكون هناك تقرح عميق مع تشكيل عيوب مستمرة في الحنك الرخو. تتأثر الغدد الليمفاوية العنقية الجانبية بالتهاب واسع النطاق.
3) التهاب اللوزتين الغنغريني ، وهو أمر نادر الحدوث. تبدأ العملية بظهور لوحة رمادية متسخة على اللوزتين ، يتبعها تدمير عميق للأنسجة حتى الشرايين السباتية.
الذبحة الصدرية مع الدفتيريايمكن أن تحدث في أشكال سريرية مختلفة. مع الدفتريا ، تتجاوز اللويحات الأقواس. بالنسبة للذبحة الصدرية ، فإن المرض هو الحدود الصارمة لتوزيع الغارات داخل اللوزتين. إذا انتشرت المداهمات خارج الأقواس ، يجب على الطبيب أن يتساءل عن تشخيص التهاب اللوزتين غير المحدد. يوجد اختبار تشخيصي بسيط. تتم إزالة اللويحة من اللوزتين باستخدام ملعقة ويتم إذابتها في كوب من الماء البارد.
إذا أصبح الماء عكرًا ، تذوب اللويحة ، فهذا يعني التهاب الحلق. إذا بقي الماء صافياً وظهرت جزيئات البلاك ، فهذا يعني الدفتيريا.
الذبحة الصدرية مع الحصبةيستمر تحت قناع النزلة في الفترة البادرية وأثناء الطفح الجلدي.
في الحالة الثانية ، لا يسبب تشخيص الحصبة صعوبات ؛ في الفترة البادرية ، من الضروري مراقبة ظهور التهاب الحصبة على شكل بقع حمراء على الغشاء المخاطي للحنك الصلب ، وكذلك فيلاتوف-كوبليك بقع على السطح الداخلي للخدين عند فتح قناة ستينون. يشبه مسار الذبحة الصدرية المصابة بالحصبة الألمانية مرض الحصبة.
الذبحة الصدرية مع الأنفلونزايحدث بنفس طريقة النزلة ، ومع ذلك ، فإن احتقان الدم المنتشر يلتقط اللوزتين والأقواس واللسان والجدار الخلفي للبلعوم.
الحمرةهو مرض خطير يحدث غالبًا مع الحمرة الوجهية. يبدأ بارتفاع في درجة الحرارة ويصاحبه ألم شديد عند البلع. الغشاء المخاطي ملون باللون الأحمر الفاتح مع حدود احمرار محددة بشكل حاد ، ويبدو أنه ملمع بسبب الوذمة.
الذبحة الصدرية مع التولاريميايبدأ بشكل حاد - مع قشعريرة ، ضعف عام ، احمرار الوجه ، تضخم الطحال.
للتشخيص التفريقي ، من المهم إقامة اتصال مع القوارض (الجرذان المائية ، فئران المنزل والفئران الرمادية) أو الحشرات الماصة للدم (البعوض ، ذبابة الحصان ، القراد).
تحدث الذبحة الصدرية المصابة بداء التولاريميا في معظم الحالات عند الإصابة بالطريق الهضمي - عند شرب الماء والطعام بعد فترة حضانة من 6-8 أيام في مريض مصاب.
علامة التشخيص التفاضلي الأخرى هي تكوين الدبل - عبوات من العقد الليمفاوية في الرقبة ، تصل أحيانًا إلى حجم بيضة الدجاج.
قد تتقيح الغدد الليمفاوية. قد تشبه صورة البلعوم النزلات أو الذبحة الصدرية الغشائية في كثير من الأحيان ، والتي يتم تشخيصها خطأً على أنها خناق.
الذبحة الصدرية مع أمراض الدمالذبحة الصدرية أحادية الخلية(عدد كريات الدم البيضاء المعدية أو مرض فيلاتوف) يمكن أن يستمر سريريًا بعدة طرق - من النزل إلى النخر التقرحي. لم يتم توضيح مسببات هذا المرض بشكل كامل. سريريًا: زيادة في الكبد والطحال (متلازمة الكبد الكبدي) ، ووجود العقد الليمفاوية التي تعمل باللمس مضغوطة ومؤلمة (عنق الرحم ، والقذالي ، وتحت الفك السفلي ، والإبط ، والأربية ، وحتى التهاب العقد الليمفاوية المتعددة).
من الأعراض المرضية ظهور خلايا أحادية النواة غير نمطية في الدم المحيطي.
الذبحة الصدرية المحببةيرتبط بالاختفاء الكامل أو شبه الكامل للخلايا المحببة في الدم المحيطي مع الحفاظ على الخلايا الوحيدة والخلايا الليمفاوية على خلفية قلة الكريات البيض الشديدة. لم يتم توضيح مسببات المرض ، فهو يعتبر متعدد الأوجه. يرتبط المرض بالاستخدام المفرط وغير المنضبط للأدوية مثل أنالجين ، بيراميدون ، أنتيبيرين ، فيناسيتين ، سلفوناميدات ، مضادات حيوية ، كلورامفينيكول ، إيناب.
عادة ما تكون الصورة السريرية شديدة وتتكون من أعراض تعفن الدم الحاد والتهاب اللوزتين النخري ، لأن الميكروبات التي تعيش في البلعوم تنتمي إلى النباتات الانتهازية ، وعندما يتم إيقاف حماية الكريات البيض والظروف المعاكسة الأخرى ، فإنها تصبح مسببة للأمراض وتخترق داخل البلعوم. الأنسجة والدم. المرض شديد مع ارتفاع في درجة الحرارة والتهاب الفم والتهاب اللثة والتهاب المريء. تضخم الكبد. يتم التشخيص على أساس فحص الدم: قلة الكريات البيض الشديدة ، أقل من 1000 خلية بيضاء لكل 1 مم 3 من الدم ، عدم وجود الخلايا الحبيبية. التكهن خطير بسبب تطور تعفن الدم ، وذمة الحنجرة ، نخر في أنسجة البلعوم مع نزيف حاد. يتكون العلاج من مكافحة عدوى ثانوية - وصف المضادات الحيوية والفيتامينات والعناية بالحنجرة (الشطف ، والتشحيم ، والري بمحلول مطهر ، وقابض ، ومحاليل بلسمية) ، ونقل كتلة الكريات البيض في الوريد. إن تشخيص هذا المرض خطير للغاية.
الاوكيا الغذائية السامةمميزة في ذلك ، على عكس ندرة المحببات ، عندما تختفي فقط الخلايا المحببة (العدلات ، الحمضات) من الدم المحيطي ، فإن الاختفاء يتعلق بجميع أشكال الكريات البيض. يرتبط المرض بابتلاع فطريات خاصة تتكاثر في الحبوب التي تُركت في الشتاء دون أن تُحصد في الحقول وتحتوي على مادة شديدة السمية - البوين ، حتى كمية صغيرة جدًا منها تؤدي إلى آفات التلامس على شكل نخر الأنسجة ، قرحات نزفية يؤثر على الجهاز الهضمي بأكمله ، وحتى الحصول على البراز على الأرداف يسبب تقرحها.
السم مستقر للحرارة ، لذا فإن المعالجة الحرارية للدقيق (طهي المخبوزات ، الخبز) لا تقلل من سميته.
من جانب البلعوم ، يظهر التهاب الحلق النخري ، عندما تبدو اللوزتان مثل الخرق الرمادية المتسخة ، وتنبعث من الفم رائحة حادة ومثيرة للغثيان.
يصل عدد الكريات البيض في الدم المحيطي إلى 1000 أو أقل ، في حين أن الكريات البيض الحبيبية غائبة تمامًا. تتميز بارتفاع درجة الحرارة وظهور طفح جلدي نزفي. يتكون العلاج في مرحلة مبكرة من غسل المعدة ، والحقن الشرجية ، وتعيين ملين ، ونظام غذائي بسيط ، وحقن الوريد من محلول ملحي بالفيتامينات ، والهرمونات ، والجلوكوز ، ونقل الدم ، وكتلة الكريات البيض.
في مرحلة الذبحة الصدرية والنخر ، توصف المضادات الحيوية. مع المظاهر السريرية الحادة للمرض ، فإن التشخيص غير موات.
الذبحة الصدرية في اللوكيميا الحادةتحدث بدرجات متفاوتة من الشدة حسب مرحلة اللوكيميا. يبدأ ظهور الذبحة الصدرية (النزلي عادةً) بشكل إيجابي نسبيًا ، ويبدأ على خلفية الرفاهية الظاهرة ، وفحص الدم فقط يسمح لنا بالشك في سرطان الدم الحاد في هذه المرحلة المبكرة من المرض ، مما يثبت مرة أخرى اختبار الدم الإلزامي لـ ذبحة.
الذبحة الصدرية المصابة بسرطان الدم المتطور ، عندما يصل عدد كريات الدم البيضاء إلى 20000 أو أكثر ، وينخفض عدد كريات الدم الحمراء إلى 1-2 مليون ، تكون الذبحة الصدرية صعبة للغاية على شكل نخر تقرحي وأشكال غرغرينا مع ارتفاع في درجة الحرارة وحالة عامة شديدة. نزيف في الأنف ، نزيف في الأعضاء والأنسجة ، زيادة في جميع العقد الليمفاوية تنضم. التشخيص غير موات ، يموت المرضى في غضون 1-2 سنوات. علاج الذبحة الصدرية هو عرضي ، موضعي ، لا يتم وصف المضادات الحيوية والفيتامينات في كثير من الأحيان.
الذبحة الصدرية المصحوبة بأورام حبيبية معدية ومسببات أمراض معينةالسل البلعوميمكن أن يحدث في شكلين - حاد ومزمن. في الشكل الحاد ، يتميز احتقان الدم بسماكة الغشاء المخاطي للأقواس ، والحنك الرخو ، واللهاة ، التي تشبه التهاب الحلق ، ويمكن أن تصل درجة حرارة الجسم إلى 38 درجة مئوية وما فوق. هناك آلام حادة عند البلع ، وظهور درنات رمادية على الغشاء المخاطي ، ثم تقرحها. السوابق المميزة ، وجود أشكال أخرى من السل تساعد في التشخيص.
من الأشكال المزمنة لمرض السل ، غالبًا ما يكون متقرحًا ، ويتطور من التسلل ، وغالبًا ما يستمر بدون أعراض. حواف القرحة مرفوعة فوق السطح ، والجزء السفلي مغطى بطبقة رمادية ، وبعد إزالتها توجد حبيبات العصير. في أغلب الأحيان ، يتم ملاحظة القرحة على الجزء الخلفي من البلعوم. يعتمد مسار العمليات في البلعوم على العديد من الأسباب: الحالة العامة للمريض ، وتغذيته ، ونظامه ، والظروف الاجتماعية ، والعلاج المناسب في الوقت المناسب.
في الشكل الحاد من مرض السل ، يكون التشخيص غير مواتٍ ، وتتطور العملية بسرعة كبيرة مع نتيجة قاتلة في غضون 2-3 أشهر.
أصبح علاج السل في البلعوم وأشكاله الأخرى ناجحًا نسبيًا بعد ظهور الستربتومايسين ، الذي يُعطى عن طريق العضل بمعدل 1 غرام يوميًا لمدة 3 أسابيع في المتوسط. يعطي العلاج بالـ R أحيانًا نتائج جيدة.
مرض الزهري في الحلق. غالبًا ما يؤثر مرض الزهري الأولي على اللوزتين الحنكيتين. عادة ما يكون القرحة الصعبة غير مؤلمة.
عادة ، على خلفية حمراء محدودة من الجزء العلوي من اللوزتين ، يتشكل ارتشاح صلب ، ثم تآكل ، يتحول إلى قرحة ، ويكون سطحه ذو كثافة غضروفية. هناك تضخم العقد الليمفاوية العنقية على جانب الآفة ، غير مؤلم عند الجس.
يتطور مرض الزُّهري الأولي ببطء ، على مدى أسابيع ، وعادةً في لوزة واحدة.
تتفاقم حالة المرضى الذين يعانون من الذبحة الصدرية الثانوية والحمى وآلام حادة. إذا اشتبه في مرض الزهري ، فمن الضروري إجراء تفاعل واسرمان.
يظهر الزهري الثانوي بعد 2-6 أشهر من الإصابة على شكل حمامي ، حطاطات. تلتقط الحمامي في البلعوم الحنك الرخو والأقواس واللوزتين والشفتين وسطح الخدين واللسان. يصعب تشخيص مرض الزهري في هذه المرحلة حتى ظهور حطاطات من حبة عدس إلى حبة ، سطحها مغطى بلمسة دهنية ، محيطها مفرط.
في أغلب الأحيان ، يتم توطين الحطاطات على سطح اللوزتين وعلى الأقواس.
تتجلى الفترة الثالثة من مرض الزهري في شكل صمغ ، والذي يحدث عادة بعد عدة سنوات من ظهور المرض. في كثير من الأحيان ، تتشكل الصمغ على الجزء الخلفي من البلعوم والحنك الرخو. أولاً ، يظهر ارتشاح محدود على خلفية احتقان الدم اللامع في الغشاء المخاطي البلعومي. قد تكون الشكاوى غائبة خلال هذه الفترة.
مع مسار آخر ، يحدث شلل جزئي في الحنك الرخو ، يدخل الطعام إلى الأنف. إن مسار مرض الزهري الثالثي متغير للغاية ، اعتمادًا على توطين ومعدل تطور الصمغ ، والذي يمكن أن يؤثر على جدران عظام جمجمة الوجه واللسان والأوعية الرئيسية للرقبة ، مما يسبب نزيفًا غزيرًا ، ينمو في الأذن الوسطى.
في حالة الاشتباه في الإصابة بمرض الزهري ، يلزم استشارة طبيب أمراض تناسلية لتوضيح التشخيص ووصف العلاج المنطقي.
Fusospirochetosis. العامل المسبب للمرض هو تكافل قضيب المغزل واللولبيات في تجويف الفم. أحد المظاهر المميزة للمرض هو ظهور تآكل على سطح اللوزتين الحنكية المغطاة بطبقة رمادية يمكن إزالتها بسهولة.
في المرحلة الأولى من المرض ، لا توجد أحاسيس ذاتية ، تتطور القرحة ، وفقط بعد 2-3 أسابيع هناك آلام خفيفة عند البلع ، قد تزداد الغدد الليمفاوية الإقليمية على جانب الآفة.
مع تنظير البلعوم خلال هذه الفترة ، تم العثور على قرحة عميقة في اللوزتين ، مغطاة بلوحة رمادية نتنة ، يمكن إزالتها بسهولة. عادة لا يتم التعبير عن الأعراض العامة.
في التشخيص التفريقي ، من الضروري استبعاد الدفتيريا ، والزهري ، وسرطان اللوزتين ، وأمراض الدم ، والتي يتم من أجلها فحص الدم ، وتفاعل واسرمان ، وتشخيص عصيات الدفتيريا.
نادرًا ما ينضم التهاب البلعوم والتهاب الفم إلى هزيمة اللوزتين ، ثم يصبح مسار المرض شديدًا.
يتكون العلاج من استخدام الشطف مع بيروكسيد الهيدروجين ، محلول 10٪ من ملح البرثوليت ، برمنجنات البوتاسيوم. ومع ذلك ، فإن أفضل علاج هو التزليق الغزير للقرحة بمحلول 10٪ من كبريتات النحاس مرتين في اليوم.
لوحظ بداية التئام القرحة بالفعل في اليوم الثالث ، والذي بدوره يعمل أيضًا كتشخيص تفريقي لمرض الزهري وأمراض الدم. إن تشخيص العلاج في الوقت المناسب مناسب.
داء المبيضاتيحدث البلعوم بسبب الفطريات الشبيهة بالخميرة ، غالبًا في المرضى المصابين بالوهن أو بعد تناول جرعات كبيرة من المضادات الحيوية غير المنضبطة التي تسبب دسباقتريوز في البلعوم والجهاز الهضمي.
هناك التهاب الحلق ، والحمى ، على خلفية احتقان الغشاء المخاطي للبلعوم ، تظهر لويحات بيضاء صغيرة مع مزيد من النخر الواسع لظهارة اللوزتين ، والأقواس ، والحنك ، والجدار البلعومي الخلفي على شكل لويحات رمادية ، بعد إزالتها التي لا تزال تآكل.
من الضروري التفريق بين المرض والدفتيريا ، والتشريح المغزلي ، والآفات في أمراض الدم. يتم التشخيص على أساس الفحص المجهري لمواد اللطاخة مع طلاء من الفطريات الشبيهة بالخميرة. يشمل العلاج الإلغاء الإلزامي لجميع المضادات الحيوية ، وري البلعوم بمحلول صودا ضعيف ، وتزييت الآفات بمحلول Lugol على الجلسرين.
يجب التمييز بين هذا المرض وداء البلعوم ، حيث تتشكل النتوءات الحادة والصلبة البارزة على السطح في ثغرات اللوزتين. نظرًا لعدم وجود علامات التهاب في الأنسجة المحيطة والأحاسيس الذاتية ، فقد لا يكتشف المريض المرض لفترة طويلة. العلاج المحافظ غير فعال. كقاعدة عامة ، من الضروري إزالة اللوزتين المصابتين.
خُراج حول اللوزةبين كبسولة اللوزتين واللفافة البلعومية توجد ألياف متجاورة ، وخلف اللفافة البلعومية ، أفقياً ، توجد ألياف الحيز المجاور للبلعوم. تمتلئ هذه الفراغات بالألياف ، والتهابها ، وفي المرحلة النهائية - والخراج يحددان عيادة المرض المسمى. غالبًا ما يحدث الخراج بسبب نباتات غير محددة نتيجة لانتشار العدوى في اللوزتين. يبدأ المرض بشكل حاد ، مع ظهور ألم عند البلع ، غالبًا من جانب واحد.
عادة ، يحدث خراج نظير اللوزة بعد الإصابة بالتهاب الحلق أثناء فترة التعافي. عند فحص البلعوم ، هناك تورم حاد واحتقان في الأنسجة حول اللوزتين (الأقواس ، والحنك الرخو ، واللهاة) ، وبروز اللوزتين من مكانه ، والإزاحة إلى خط الوسط.
يتكون الخراج في المتوسط \ u200b \ u200b حوالي يومين. الأعراض الشائعة هي الضعف والحمى وتضخم الغدد الليمفاوية العنقية على جانب الخراج. لوحظ الثالوث الكلاسيكي من الخراج paratonsillar: إفراز اللعاب الغزير ، وعضلات المضغ والأنف المفتوح (نتيجة لشلل عضلات الستارة الحنكية).
يوصف العلاج المشترك للخراجات: المضادات الحيوية عضليًا ، مع مراعاة الألم عند البلع والتجويع القسري ، والأسبرين ، والمسكنات ، وضغط نصف كحول على جانب الرقبة (على جانب الخراج) ، ومضادات الهيستامين.
في نفس الوقت ، يتم إجراء العلاج الجراحي. هناك خراجات أمامية خلفية (يتراكم القيح خلف القوس الأمامي والحنك الرخو بالقرب من القطب العلوي من اللوزتين) ، وخلفي (مع تراكم القيح في منطقة القوس الخلفي) ، وخراجي (تراكم القيح بين كبسولة اللوزتين واللفافة البلعومية ). التخدير ، كقاعدة عامة ، هو موضعي - تزييت الغشاء المخاطي بمحلول 5 ٪ من الكوكايين أو محلول 2 ٪ من الدايكايين. يتم لف منديل حول المبضع بحيث لا يبرز طرفه أكثر من 2 مم ، وإلا يمكن إصابة الأوعية الرئيسية لحوض السباتي.
يتم إجراء شق مع وجود خراج أمامي بشكل صارم في المستوى السهمي في منتصف المسافة من الضرس الخلفي إلى اللسان ، ثم يتم إدخال مسبار غير حاد أو مشبك مرقئ (هولستيد) في الشق ويتم فصل حواف الشق لتفريغ الخراج بشكل أفضل.
عند إزالة القيح ، تتحسن حالة المريض بشكل ملحوظ كقاعدة عامة. بعد يوم واحد ، يتم زرع حواف الشق مرة أخرى بمشابك لإزالة القيح المتراكم. بنفس الطريقة ، يتم فتح الخراج الخلفي من خلال القوس الخلفي. يعتبر فتح خراج خارجي أكثر صعوبة وخطورة ، والذي يكون أعمق ويتطلب مزيدًا من الحذر نظرًا لخطر إصابة الأوعية الدموية. يمكن تقديم المساعدة في ذلك عن طريق ثقب أولي بحقنة بإبرة طويلة ، إذا تم الكشف عن صديد ، يتم إجراء شق في اتجاه الثقب. بعد أي شق في البلعوم ، يشطف الفوراسيلين. نادرًا ما يكون هناك خراج خلف البلعوم - تراكم صديد في منطقة جدار البلعوم الخلفي. في الأطفال ، يرجع ذلك إلى وجود العقد الليمفاوية في الفضاء خلف البلعوم ، عند البالغين - كاستمرار للخراج المجاور لللوزة الخارجية.




