Heterotopia من المادة الرمادية من علاج الدماغ. تغاير مادة الدماغ. متغيرات هيكل البطينين
إي. شيستوفا ، س. Evtushenko ، E.M. سولوفيفا ، أ.ف. دوشاتسكايا
الكلمات الدالة:الأطفال ، تشوهات الدماغ ، اضطرابات الهجرة ، خلل التنسج القشري ، اضطرابات معمارية الدماغ.
أتاح الإدخال النشط لطرق فحص التصوير العصبي الحديثة (التصوير المقطعي المحوسب ، التصوير بالرنين المغناطيسي للدماغ) في ممارسة طبيب أعصاب الأطفال توسيع نطاق المعرفة بشكل كبير في مجال الحالات الشاذة لعملية النمو العصبي ، لتحديد دورها في تقييم الحالة العصبية الطفل والتشخيص بالمرض. أخذ استخدام التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي دراسة مدى الحياة لبنية الدماغ إلى مستوى أعلى ، وتحويل المعرفة من المستوى الرسمي "للاعتلال الدماغي الناقص التأكسج" إلى مستوى الأمراض الناجمة عن اضطراب وراثي لعوامل النسخ.
لقد أصبح من الواضح أن تشوهات الدماغ هي السبب الأكثر شيوعًا للإعاقة العصبية لدى الأطفال. تمثل "أعطال" عملية النمو العصبي ، في معظمها ، علم أمراض متعدد العوامل في الفترة الجنينية. يتم ملاحظة ميراثهم أحادي الجين بشكل غير منتظم ، في ما لا يزيد عن 1 ٪ من الحالات. تتشكل معظم التشوهات الخلقية للجهاز العصبي تحت تأثير العوامل الضارة خلال الفترات الحرجة من التطور الجنيني للأعضاء والأنظمة (وفقًا لـ P.G. Svetlov) ، ولا تعتمد طبيعة ونوع الخلل على طبيعة عامل ضار (الجينات الطافرة ، المطفرات الكيميائية ، الإشعاع المؤين ، الفيروسات) ولكن على عمر الجنين. في هذا الصدد ، غالبًا ما يكون من غير الممكن معرفة سبب إيقاف تطور عضو أو نظام.
وفقًا للأفكار الحديثة حول انتهاك التطور الجنيني ، يمكن أن تؤثر العوامل التالية على عمليات تكوين الجهاز العصبي:
سموم خارجية
الأسباب الجينية (الحالات المتفرقة تسود على الحالات الموروثة) ؛
السموم الذاتية (اضطرابات التمثيل الغذائي في الأم ، بما في ذلك ارتفاع درجة حرارة جسم الأم) ؛
العوامل المعدية (الفيروس المضخم للخلايا ، التوكسوبلازما ، الليستيريا ، إلخ).
من بين الأسباب المدرجة التي تساهم في حدوث التشوهات ، فإن العامل الخارجي هو الأكثر تأثيرًا. في الوقت الحاضر ، لا جدال في حقيقة التلوث العالمي للبيئة البشرية بمواد كيميائية سامة ، مما أدى إلى تراكمها الكبير في المحيط الحيوي ودخولها إلى الجسم بالطعام والماء والهواء. يمكن أن يزداد الحجم الكمي للطفرات الناشئة حديثًا تحت تأثير العوامل البيئية المطفرة ، خاصة مثل الإشعاع المؤين والمركبات الكيميائية النشطة وبعض العوامل البيولوجية. وهذا يخلق شروطًا مسبقة وشروطًا حقيقية لحدوث ضرر بيئي للسكان ، يتجلى أساسًا في التأثير السام للجنين. أدى تسارع التقدم العلمي والتكنولوجي إلى تغيير جذري في البيئة البشرية. أولاً ، ظهرت فيه العديد من العوامل التي لم يصادفها الشخص من قبل (على سبيل المثال ، 60 ألف مادة كيميائية جديدة). ثانيًا ، البيئة تتغير بوتيرة سريعة جدًا. لا يملك النمط الجيني للسكان الوقت للاستجابة بشكل مناسب للتغيرات في البيئة. هذا يؤدي إلى حقيقة أنه في ظل الظروف البيئية المتغيرة ، تنشأ أمراض وراثية من فئة جديدة - الأمراض البيئية. يتلخص جوهرها في حقيقة أن نسبة معينة من السكان لديها أليل يظهر تأثيرًا مرضيًا عند تعرضه لعامل بيئي معين. لم يتم بعد فك رموز فئة جديدة من الأمراض الوراثية البيئية في كثير من النواحي ، على الرغم من أنها ذات أهمية كبيرة من وجهة نظر الطب المهني وصحة الغذاء والبيئة. وبالتالي ، فإن الزيادة في عدد عيوب الدماغ بسبب الطفرات العفوية بسبب التأثير الضار للبيئة تكتسب مكانًا متزايدًا في وجهات النظر حول مسببات تشوهات الدماغ.
الدور الرائد في تشخيص العديد من تشوهات الدماغ ينتمي إلى التصوير بالرنين المغناطيسي. بمساعدة هذا الفحص ، أصبح من الممكن تحديد مثل هذه الشذوذات الدماغية لدى طفل مريض خلال حياته ، والتي لم يتم تحديدها مسبقًا ، وبالتالي ، لم يتم اعتبارها سببًا للاضطرابات العصبية لدى الأطفال.
تكتسب طريقة البحث هذه قيمة خاصة في المراحل المبكرة من تطور ما بعد الولادة ، حيث يتم تفسير الحالة المضطربة للطفل المصاب بعيب في الدماغ خلال فترة حديثي الولادة على أنها التهاب السحايا داخل الرحم أو نقص الأكسجين أو تلف الجهاز العصبي عند الولادة.
بمساعدة طرق البحث الإشعاعي ، يتم تصور حالات الشذوذ في تطور الدماغ المرتبطة بانتهاك الشكل والبنية (الهندسة المعمارية) للمادة الرمادية بشكل أكثر وضوحًا. إلى حد أقل ، ينطبق هذا على انتهاكات بنية المادة البيضاء. لذلك ، ترتبط معظم العيوب بشذوذ في القشرة الدماغية وتسمى مجتمعة خلل التنسج القشري.
يمكن أن تتطور عيوب الدماغ في جميع مراحل الجنين وجزئيًا في فترة الجنين. في حالة حدوث "انهيار" أثناء تكوين الدماغ النسيجي (الشهر 2-3 من التطور داخل الرحم) ، عندئذ تحدث عيوب جسيمة "مرئية" في كثير من الأحيان ، والتي يمكن الحكم عليها من خلال وجود خلل تعظم الوجه المصاحب في المريض. وتشمل هذه ، على سبيل المثال ، التهاب الدماغ الكلوي ، والذي يتكون من شروط محددة بدقة لتطوره - اليوم 22-24 من التطور داخل الرحم. يمكن تشخيص مثل هذه الحالات الشاذة في الدماغ دون طرق فحص إضافية ، لأنها مرتبطة بأعراض عصبية محددة شديدة ، وخلل في عضلات الوجه ، واضطرابات في العظام.
من الأمور ذات الأهمية الكبرى للطبيب تشوهات الدماغ ، والتي تتكون نتيجة العمليات غير الطبيعية لنمو الدماغ من الأسبوع السادس إلى الأسبوع العشرين من النمو داخل الرحم ، والتي تحدث في الفترات التالية:
3-4 أشهر من الحمل - عملية التكاثر (تبدأ من الأسبوع السابع) ؛
3-5 أشهر من الحمل - هجرة الطرد المركزي (بدءًا من الأسبوع الثامن) ؛
الشهر الخامس من الحمل - التنظيم العصبي (التصفيح والدوران والخدش).
تسمى حالات الشذوذ النمائي التي تتشكل خلال هذه الفترات اضطرابات هجرة الدماغ ، أو حالات الشذوذ (أمراض) الهجرة العصبية ، وخلل التنسج الناقل ، واضطرابات معمارية الدماغ ، وما إلى ذلك. غالبًا ما تختلط هذه الأسماء والمفاهيم مع بعضها البعض ، وأحيانًا يكون من الصعب فصلها عن بعضها البعض ، حيث لا توجد أعراض محددة لكل اضطراب.
اكتشف الباحثون "طفرة جينية تعطل هجرة الخلايا العصبية وتقسيمها إلى طبقات أثناء زرع هياكل الدماغ (RELN-gene ، كروموسوم 7q22). منتج هذا الجين ، بروتين reelin-glycoprotein ، والذي يعمل بمثابة" موصل "لـ الخلايا العصبية ، ".
تتجلى اضطرابات الهجرة من خلال أعراض الضرر العضوي المتوسط والشديد للجهاز العصبي. تعتمد أعراضهم إلى حد كبير على توطين اضطرابات بنية الدماغ وانتشارها. ومع ذلك ، فإن صور التصوير بالرنين المغناطيسي ذات الشذوذ الواضح في الدماغ لا ترتبط دائمًا بالمظاهر السريرية للأعراض المرضية ، والتي لا يتم شرحها بشكل جيد حاليًا. من المحتمل أن تكون مثل هذه الحالات استثناء للقواعد التي بحكم وجودها تؤكد هذه القواعد. يمكن أن تتأثر درجة الاضطرابات العصبية بانتشار (المساحة والحجم) لاضطرابات معمارية الدماغ ، والمعروفة في علم التشكل بسوء الوضع والتوهين. لسوء الحظ ، يتم تصور هذه التغييرات بشكل سيئ على التصوير بالرنين المغناطيسي.
بشكل عام ، يتم التعبير عن أعراض تشوهات الدماغ بوضوح ، ولكنها ليست محددة للغاية. كقاعدة عامة ، تظهر الاضطرابات الأكثر شدة نفسها بالفعل في فترة حديثي الولادة على أنها انتهاك للتكيف ، وهي متلازمة متشنجة. مع نمو الطفل ، يتشكل بشكل أكثر وضوحًا تأخرًا في النمو الحركي النفسي ، وعجز عصبي بؤري متفاوت الخطورة ، وغالبًا ما يكون متلازمة الشلل الدماغي. تظهر نوبات الصرع عند الطفل في فترات عمرية مختلفة ، ولكن يحدث هذا غالبًا في العقد الأول ، وغالبًا ما تكون مقاومة للعلاج. في كثير من الأحيان ، يتم الجمع بين العديد من المتلازمات مع بعضها البعض ، ولكن يمكن أن تكون أيضًا مظهرًا منفردًا لتشوه الدماغ.
يمكن أن يتأثر سن ظهور نوبات الصرع بسبب النمو غير الطبيعي للدماغ بما يسمى بالفترة الحرجة لنمو الطفل. ليس كل شيء هنا واضحًا ومفهومًا ، ولكن حقيقة أن نوبات الصرع تظهر في فترات عمرية مختلفة مع تصور للتركيز على التصوير بالرنين المغناطيسي أمر واضح.
لماذا تظهر نوبات الصرع الناتجة عن تشوهات الدماغ في فترات عمرية مختلفة؟ يمكن إعطاء الإجابة على هذا السؤال جزئيًا بالبيان التالي من قبل Yu.E. Veltishcheva: "التغييرات في البرنامج الجيني لتنظيم النمو الطبيعي للطفل وتطوره تتجلى في التكتم ، أي العزلة المشروطة للفترات الفردية لتكوين الجنين. ... في تطور ما بعد الولادة ، أو الفترات الحرجة ، أو المراحل الفردية المراحل الحرجة للتكوين - إنها نوع من "العلامات" في البرنامج الشامل للتنمية البشرية ". تم اقتراح تخصيص الفترات أو مراحل التطور الحرجة بعد الولادة من قبل Yu.E. فيلتشيف وآخرون. مرة أخرى في عام 1983. في هذه الحالة ، اعتمد المؤلفون على مظاهر موضوعية ومعروفة لكبح الجينات وتغيير الجينات. تشمل هذه الفترات الحرجة للطفل ما يلي:
حديثي الولادة.
فترة 3-6 أشهر
السنة الثانية من الحياة
سن 6 سنوات
سن البلوغ.
يجمع مفهوم خلل التنسج القشري بين المتغيرات التالية للاضطراب العصبي: lissencephaly (agyria) و pachygyria و micropolygyria و schizencephaly و transantle dysplasia. كل منهم يمكن أن يكون بؤريًا ومعممًا.
أحد مظاهر التنظيم العصبي والدبقي غير الطبيعي هو خلل التنسج الناقل. وفقًا لـ A.J. باركوفيتش ، خلل التنسج الناقل البؤري (خلل التنسج الناقل البؤري) هو موقع لاضطراب العمارة ، والذي تم تشكيله بسبب التطور غير الطبيعي لخلية جذعية ويقع من جدار بطين الدماغ إلى القشرة. يوجد في الأدبيات شيء مثل خلل التنسج الناقل البؤري المعمم - مساحة كبيرة من الدماغ ذات تلافيف وأخاديد واسعة غير منتظمة ، مع مناطق ذات كثافة مفرطة وتساوي من المادة الرمادية إلى اللون الأبيض. قد تكون المادة البيضاء غير طبيعية أيضًا. سريريًا ، يتجلى خلل التنسج الناجم عن خلل عصبي بؤري جسيم والصرع.
Lissencephaly (agyria) و pachygyria - التخلف في التلافيف الدماغي مع سطح أملس لنصفي الكرة المخية ، يمكن أن يكون كليًا وبؤريًا. بشكل عام ، يتميز lissencephaly بالتخلف العقلي ، والبدء المبكر للصرع بنوع التشنجات الطفولية. يحدث في كل من الفتيات والفتيان. غالبًا ما يتم تسجيل نمط معين من مخطط كهربية الدماغ - نشاط بيتا المعمم عالي السعة. يترافق إجمالي agyria مع انتباذ متباين النطاق ، والمعروف باسم متلازمة "القشرة المزدوجة".
تم وصف نوعين مورفولوجي من lissencephaly.
الأول - نوع بيلشوفسكي ، الذي يتميز بلحاء من 4 طبقات. تتكون الطبقة الرابعة من الخلايا العصبية غير المتجانسة. غالبًا ما يرتبط هذا النوع بحالات شذوذ أخرى - حالات عدم انتظام الدم ، والتغيرات الكبيرة والصغيرة ، وانفصام الدماغ ، وما إلى ذلك. هذا النوع له حتمية وراثية وكروموسومية. إنها السمة المورفولوجية الرئيسية لمتلازمات Warburg و Seckel (القزامة مع رأس الطيور) ومتلازمات Miller-Dilker و Norman-Roberts (الصرع والتخلف العقلي وتشوه الوجه والوصمات الأخرى) المرتبطة بحذف الكروموسوم السابع عشر.
النوع 2 - تمزق الدماغ ووكر مع الغياب التام للطبقة القشرية. ويكون مصحوبًا بنقص تنسج المخيخ والعظم وتشوهات العين وتشوهات الدماغ الأخرى. ويمكن أن يحدث مع متلازمة دندي ومتلازمة ووكر واربورغ.
Microgyria (micropolygyria) - العديد من التلافيف الصغيرة والقصيرة والضحلة. تعتبر microgyria البؤرية ذات الأحجام المختلفة أكثر شيوعًا. يمكن أن يكون الأساس البنيوي للعديد من المتلازمات الوراثية والكروموسومية (Dandy-Walker و Arnold-Chiari و Zellweger و adrenoleukodystrophy حديثي الولادة ، إلخ). Microgyria هو عيب شكلي في متلازمة فوا شافاني ماري (التخلف العقلي والشلل البصلي الكاذب).
Microgyria (polymicrogyria) هو نوع آخر من خلل التنسج القشري ، مما يشير إلى موقع العديد من التلافيف الضحلة الصغيرة مع انتهاك بنية المادة الرمادية. Polymicrogyria ، التي تقع على جانبي التلم السيلفي ، لها مظاهر سريرية محددة وتسمى "متلازمة بيريسيلفيان الثنائية الخلقية". أعراضه السريرية هي: شلل نصفي مركزي خلقي في عضلات الوجه والبلعوم والمضغ ، ضعف حركة اللسان بنسبة 100٪ ، بالإضافة إلى التخلف العقلي والصرع. تبدأ التشنجات ، كقاعدة عامة ، في السنة الأولى من الحياة. بحكم طبيعتها ، يمكن أن تكون بؤرية ومعممة ، أحيانًا حسب نوع التشنجات الطفولية ، المقاومة للعلاج بمضادات الاختلاج.
في الأدبيات ، يمكنك أن تجد مصطلحًا آخر - "خلل التنسج القشري البؤري" (FCD) ، والذي يدعي أنه مستقل. ولكن ، وفقًا للعديد من الباحثين ، هذا ليس أكثر من micropolygyria البؤرية. FCD هو انتهاك جزئي للعمليات النمائية العصبية للهجرة العصبية ، مما يؤدي إلى تكوين مناطق قشرية مرضية (الخلايا العصبية العملاقة والخلايا النجمية ذات الشكل الغريب ، وظواهر سوء التوجيه وسوء التوجيه). منطقة توطين FCD السائدة هي المناطق الأمامية والزمنية للدماغ.
المعايير التصنيفية الرئيسية للنوبات:
نوبات الصرع قصيرة الأمد (لا تزيد عن دقيقة واحدة) ؛
النوبات الجزئية المعقدة مع الحد الأدنى من الارتباك بعد النوبة ؛
يحدث التعميم الثانوي للنوبات أسرع من صرع الفص الصدغي ؛
في كثير من الأحيان ظواهر حركية توضيحية وغير عادية ؛
ارتفاع وتيرة التشغيل الآلي في المرحلة الأولية من النوبات ؛
السقوط المفاجئ المتكرر.
يتميز خلل التنسج القشري البؤري بظواهر حركية واضحة وتوضيحية وأحيانًا غير عادية (الأتمتة الإيمائية (de novo) ، والدواسة مثل تحديد الوقت) التي تصاحب النوبات. أثناء الهجوم ، يتم التعبير عن أحد المظاهر الحركية ، بما في ذلك المواقف الوضعية غير النمطية مثل المواقف التوترية الثنائية أو الأحادية الجانب و / أو الحلقات الوتيرية. بين النوبات ، يُظهر مخطط كهربية الدماغ أحيانًا إفرازات صرع بؤرية غير عادية ونشطة للغاية في شكل طفرات متكررة.
الشذوذ الغريب للهجرة العصبية هو فصام الدماغ - وهو علم أمراض شامل مع تكوين مسارات الهجرة الدبقية ، التي تمتد من البطينين إلى القشرة الدماغية. يتم تصور هذا التشوه جيدًا على التصوير المقطعي للدماغ على شكل درجات متفاوتة من شدة التشققات. في النسخة الكلاسيكية ، تنتهي هذه الشقوق في القشرة الدماغية بـ "فتح الشفتين" (الشكل 3 ب). جدران الشقوق مبطنة باللحاء السميك المرضي. مع هذا العيب ، لا يتم إزعاج الديناميكا السائلة ، يتم تعويضها بالكامل. بالقرب من الشقوق ، كقاعدة عامة ، هناك بؤر من تباين و / أو polymicrogyria. ترتبط المظاهر السريرية لمرض انفصام الدماغ بالعديد من الأعراض والمتلازمات العصبية في شكل:
شلل نصفي (مع موقع أحادي الجانب) ؛
رباعى (مع موقع ثنائي) ؛
متلازمة متشنجة
التأخير الجسيم في التطور النفسي.
الشكل الأكثر شيوعًا لاضطرابات الهجرة هو الانتباذ المغاير - مجموعة من الخلايا العصبية التي توقفت في أماكن مختلفة غير طبيعية في طريقها إلى القشرة الدماغية. يحدث هذا التوقف في موعد لا يتجاوز الشهر الخامس من التطور داخل الرحم. تسمى المنطقة المعزولة من كتلة عقيدية "التنظير المغاير". المتغيرات التالية من التنظير المغاير موصوفة حاليًا:
تباين عقيدية (عقيدية) ؛
الشريط (الطبقي ، الصفحي) مغاير ؛
تباين معزول (منفرد) ؛
متلازمة "القشرة المزدوجة".
يرتبط التباين العقدي الفرعي (العقدي) بطفرة في جين FLN1 (Xq28). في هذه الحالة ، يموت الأولاد ، وتولد الفتيات مع تباين عقدي. يمكن أن يكون التباين تحت البطانة مفردة ومتعددة. يتم توطينه في كثير من الأحيان في منطقة المثلث البطيني والقرون الصدغي والقذالي لبطيني الدماغ. غالبًا ما تُعتبر البؤر المتصورة للنظرة المتباينة تحت البطانة آفات إقفارية بؤرية للدماغ أو تكلسات ، مما يجعل تشخيص المرض أمرًا صعبًا. في المرضى الذين يعانون من انتباذ غير متجانس معزول ، تظهر النوبات عادة في العقد الثاني. عندما يتم توطين التباين في المنطقة تحت القشرية ، فإن القشرة الدماغية غالبًا ما تكون غير طبيعية ، مع تلافيف رقيقة وصغيرة. في مثل هؤلاء المرضى ، هناك درجة متفاوتة من تأخر النمو الحركي النفسي ، اعتمادًا على حجم وموقع التبدُّل المغاير. تتطور النوبات في جميع المرضى تقريبًا.
في أغلب الأحيان ، يكون لدى المرضى تغاير واحد. على عكس الورم العضلي ، لا تتراكم مادة التباين في التصلب الحدبي.
يتميز الانتباذ الشريطي (الطبقي ، الصفحي) بتراكم التغاير المتغاير الموازي للقشرة الدماغية المفترضة. يسمى هذا النوع من الانتباذ المتغاير بمتلازمة "القشرة المزدوجة". يمكن اكتشافه في lissencephaly المرتبط بـ X ، والذي يتطور نتيجة لطفرة في جين DCX (XLIS) Xq22.3-q23). في هذه الحالة ، تولد الفتيات بمتلازمة "القشرة المزدوجة".
نقدم تحليلًا سريريًا وإشعاعيًا لـ 22 طفلاً تتراوح أعمارهم بين شهرين إلى عام واحد كانوا في قسم الأعصاب في مستشفى الأطفال السريري الإقليمي في دونيتسك من 2003 إلى 2005.
للتحليل ، تم اختيار المرضى الذين يعانون من اضطرابات متوسطة وحادة في الجهاز العصبي ، والذين خضعوا للتصوير بالرنين المغناطيسي للدماغ في وضعي T1 و T2.
لاحظ جميع المرضى تأخرًا في التطور الحركي النفسي بدرجة معتدلة وشديدة ، وعدم وجود انخفاض في ردود الفعل المقوية ، وتأخر في تكوين ردود فعل التصحيح متفاوتة الشدة ، ونوبات صرع متعددة الأشكال. تم تمثيل المضبوطات من قبل متلازمات أوتهاهارا والغرب ، نوبات التوتر العضلي المعممة ، الرمع العضلي البؤري والمعمم. في فترة حديثي الولادة ، تم تشخيص 86٪ من المرضى بمتلازمة الاكتئاب ، 32٪ - متلازمة اليقظة ، 14٪ - متلازمة الاختلاج. في 65٪ من الأطفال ، اعتُبرت حالات الأطفال حديثي الولادة على أنها تلف في الدماغ بنقص التأكسج ، وفي 12٪ - فقط باعتبارها مظهرًا من مظاهر العدوى داخل الرحم. لم يخضع أي من الأطفال في فترة حديثي الولادة لفحص إشعاعي ولم يتم تشخيص إصابتهم بعيب في الدماغ.
كانت العلامة الأكثر شيوعًا للاضطرابات الجسيمة في الجهاز العصبي هي التشوهات البؤرية الناقلة. كشفت فحوصات التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب لهؤلاء الأطفال علامات مباشرة وغير مباشرة على ضعف هجرة الخلايا العصبية ، ومجموعاتهم المختلفة. تضمنت العلامات غير المباشرة لعيوب الدماغ زيادة في حجم التلم بين نصفي الكرة الأرضية ، والمساحات تحت العنكبوتية ، وتضخم البطين دون المظاهر السريرية لاستسقاء الرأس. رافقت اللافتات غير المباشرة جميع انتهاكات التفكيك الجسيمة تقريبًا. تم العثور على توسع واضح في التلم بين الكرة الأرضية والمساحات تحت العنكبوتية (كمؤشر على تخلف الدماغ) في الأجزاء الأمامية من نصفي الكرة الأرضية.
من بين العلامات المباشرة للشذوذ الدماغي لدى المرضى الذين يعانون من اضطرابات شديدة في الجهاز العصبي ، كانت الشقوق الدماغية الأكثر شيوعًا ، والتي اعتبرناها نوعًا مختلفًا من الفصام الدماغي. كانت بأحجام مختلفة ، على جانب واحد أو كلا الجانبين.
هناك علامة مباشرة أخرى متكررة على شذوذ الدماغ وهي الاضطرابات المختلفة في نمط التلافيف (التخدير). لوحظت على أنها مناطق من pachygyria (نادرًا ما تنتشر) عندما تم تحديد علامات واضحة لنمط مبسط من التلافيف الدماغية. كانت micropolygyria البؤرية أقل شيوعًا.
من المظاهر الأخرى المتكررة لخلل التنسج الناقل البؤري في هذه الفئة من المرضى حالات شذوذ إشارة MR من مختلف الأشكال والمناطق ، والتي لوحظت على طول عباءة الدماغ بالكامل. يصعب تفسير هذه التغييرات على أنها بعض التشوهات المحددة. ربما هذا هو أحد الخيارات لانتهاك الهندسة المعمارية.
جنبا إلى جنب مع pachygyria ، تضخم البطين ، اتساع التلم بين الكرة الأرضية ، لوحظ تغاير في بعض المرضى. في كثير من الأحيان التقى الانتباذ تحت البطني (التراكم العقدي للخلايا العصبية حول البطينين الجانبيين) ، وغالبًا ما يتم تفسيره بشكل غير صحيح على أنه نتيجة لتلف الدماغ الإقفاري أو على أنه تكلس بسبب عدوى داخل الرحم. في مثل هؤلاء المرضى ، ظهرت المتلازمة المتشنجة في مراحل مختلفة من التطور. كان التباين في شكل عقيدات مفردة بين القشرة والبطينين في الدماغ (تباين تحت القشرة) نادرًا ودائمًا ما يكون مصحوبًا باضطرابات أخرى ناقلة. لم يُشاهد تباين منعزل بدون تشوهات دماغية أخرى في الأطفال الذين تم فحصهم.
وتجدر الإشارة إلى أنه في جميع المرضى تم الكشف عن مجموعة مختلفة من المتغيرات المختلفة من شذوذ الهجرة ، والتي ربما تحدد شدة الأعراض العصبية. تظهر التجربة أن التشوهات الفردية تتجلى من خلال أعراض عصبية أقل وضوحًا ، والتي تكون أحيانًا غائبة تمامًا. في الوقت نفسه ، يتم تعريف الشذوذ التنموي الفردي ، على سبيل المثال ، التغاير ، على أنه نتيجة. لكن التهديد بظهور النوبات لدى الطفل في المرحلة التالية من التطور لا يزال قائماً.
نعتقد أن المعايير التالية ستساعد الممارس في تشخيص تشوهات الدماغ.
إن عدم وجود فترة حرجة ، بما في ذلك نقص الأكسجة الحاد في فترة حديثي الولادة ، في ظل وجود أمراض الحالة العصبية ، يجعل من الممكن افتراض حدوث شذوذ في نمو الدماغ ، خاصة عند حديثي الولادة.
اهتمام خاص بالزيادة في حجم بطينات الدماغ: في الطفل المبتسر ، غالبًا ما يكون تضخم البطين المعزول نتيجة لتلف نقص الأكسجين في الجهاز العصبي. في الأطفال حديثي الولادة ، غالبًا ما يكون تضخم البطين مظهرًا إشعاعيًا لشذوذ في الدماغ.
للتشخيص التفريقي مع التهاب الدماغ داخل الرحم ، ستساعد الدراسات المناعية المحددة للسائل النخاعي.
في حالة وجود متلازمة متشنجة في فترة حديثي الولادة ، يجب أن يخضع الطفل لفحص إشعاعي لوجود تشوهات في الدماغ.
يعتبر انخفاض ضغط الدم في فترة حديثي الولادة من الأعراض الشائعة للتشوهات الجسيمة للدماغ.
غالبًا ما يكون التأخير في وتيرة التطور النفسي الحركي وانتهاك تطور ردود الفعل الوضعية من متلازمات التشوهات الدماغية.
لا يمكن المبالغة في تحديد تشوهات الدماغ في أقرب وقت ممكن في الحياة. بدون التشخيص في الوقت المناسب لمثل هذه الحالات الشاذة في النمو ، سيُحكم على المريض بتلقي العلاج لتلف الدماغ الناجم عن نقص الأكسجين أو العدوى داخل الرحم حتى يصبح تشخيص تشوه الدماغ واضحًا في سن أكبر من الطفل.
المؤلفات
1 - أليخانوف أ. نموذج الأشعة العصبية لمختلف المتغيرات لاضطرابات الهجرة العصبية // مجلة علم الأعصاب والطب النفسي. - 2004. - رقم 10. - ص 81-85.
2. Bochkov N.P. مساهمة علم الوراثة في الطب // مجلة طب الأعصاب والطب النفسي. - 2002. - رقم 2. - ص 3-15.
3. Veltishchev Yu.E. الاتجاهات الفعلية للبحث العلمي في طب الأطفال // النشرة الروسية لطب الفترة المحيطة بالولادة وطب الأطفال. - 2003. - رقم 1. - س 5-11.
4. Veltishchev Yu.E.، Yurieva E.A. حول أهمية طرق التشخيص المختبري لطب الأطفال الوقائي (الوقائي) // النشرة الروسية لطب الفترة المحيطة بالولادة وطب الأطفال. - 2000. - رقم 5. - س 6-14.
5. Barkovich AJ ، Kuzniecky R.I. ، Bollen AW ، Grant P.E. خلل التنسج الناجم البؤري: تشوه محدد في التطور القشري // علم الأعصاب. - 1997. - V. 49 ، No. 4.
6. إم كوهين جونيور الطفل المصاب بعيوب خلقية متعددة. - الطبعة الثانية. - نيويورك: مطبعة جامعة أكسفورد ، 1997. - 267 ص.
7 جوردون نيل الصرع واضطرابات الهجرة العصبية. مقدمة // الطب التنموي وطب أعصاب الأطفال. - 1996. - V. 38. - ر 1053-1057.
8. Volpe J. علم الأعصاب لحديثي الولادة. - نيويورك: مطبعة رافين ، 1986.
الكلمات الدالة:الصرع ، خلل التنسج القشري البؤري ، تباين المادة الرمادية ، تصوير القشرة
استهداف: تقييم نتائج العلاج الجراحي للصرع في المرضى الذين يعانون من ضعف هجرة الخلايا العصبية في القشرة الدماغية.
المواد والأساليب: أجريت العملية على 4 مرضى تتراوح أعمارهم بين 20 إلى 37 سنة (رجلان وامرأتان) يعانون من الصرع الناجم عن اضطرابات نمو مختلفة في القشرة الدماغية.
النتائج: جميع المرضى في الصورة السريرية لديهم نوبات جزئية مع تعميم ثانوي لمدة 6 إلى 22 سنة قبل دخول المستشفى. كشف التصوير بالرنين المغناطيسي للدماغ عن خلل التنسج القشري البؤري في ثلاثة مرضى وانتشار تغاير حول البطينين للمادة الرمادية للدماغ في مريض واحد. خضع ثلاثة مرضى مصابين بـ FCD لزرع أقطاب كهربائية قشرية لتحديد منطقة القشرة المسؤولة عن تطور النوبات. المرضى الذين يعانون من FCD خضعوا لاستئصال الآفات السطحية مع تصوير القشرة أثناء العملية ، وخضع المريض المصاب بالانتباذ المحيط بالبطين لاستئصال الفص الجبهي الأيمن. لم يتم ملاحظة المضاعفات المعدية والعصبية بعد التدخلات. كشف الفحص المورفولوجي للمستحضرات عن نوع تايلور من FCD في مريضين ، ونوع غير تايلور من FCD في مريض واحد ، وانتباذ منتشر حول البطينين للمادة الرمادية في مريض واحد. بعد 12 شهرًا في فترة ما بعد الجراحة ، في ثلاثة مرضى يعانون من FCD ، تم تصنيف نتيجة العلاج الجراحي على أنها من الفئة IA وفقًا لمقياس Engel (راحة كاملة من النوبات) ، في مريض يعاني من تباين المادة الرمادية - II وفقًا لمقياس Engel (تقليل وتيرة النوبات بنسبة 50٪)
الاستنتاجات. في المرضى الذين يعانون من الصرع المقاوم للأدوية ، من الضروري أن يأخذوا في الاعتبار الدور المحتمل المسببة للأمراض للاضطرابات في هجرة الخلايا العصبية القشرية. قد يكون العلاج الجراحي خيارًا لتحقيق مغفرة سريرية مستقرة وتكيف اجتماعي للمرضى.
Schizencephaly هو شذوذ في بنية القشرة. يحدث بسبب انتهاك نمو الدماغ في 2-5 أسابيع من الحمل. يرتبط المرض بضعف هجرة الخلايا العصبية إلى القشرة الدماغية أثناء تكوين الشبكات العصبية في الدماغ.
محتوى:
ما هو مرض انفصام الدماغ؟
بسبب عدم كفاية تغذية الأوعية الدموية أو عدم وجودها ، لا يتشكل جزء من أنسجة المخ. إن الفصام الدماغي ليس عملية تدمير للأنسجة ، ولكنه نتيجة لتخلفها (عيب خطي في أنسجة المخ يتميز بغياب خلايا المادة الرمادية).
متوسط عمر ظهور الأعراض هو 4 سنوات (من 3 إلى 4 أسابيع إلى 12 سنة).
Schizencephaly نوعان.
شق مغلق - نوع 1.يتميز بقسم خطي أحادي الجانب أو ثنائي من القشرة الدماغية بهيكل غير كامل. تغلق جدران الشقوق ، وتتواصل البطينات مع الفضاء تحت العنكبوتية. التجويف المشقوق هو أخدود صغير مغطى بظهارة البطانة العصبية والسحايا العنكبوتية. لا تمتلئ بالسائل الدماغي النخاعي ، لذلك من المستحيل تشخيص علم الأمراض في فترة ما قبل الولادة من التطور في تصوير الأعصاب.
فتح (مفتوح) شق - نوع 2.يمكن رؤيته على أحد الجانبين أو كلاهما. يتم فصل جدران العيب عن بعضها بواسطة تجويف مملوء بـ CSF. طوله: من جدران البطينين إلى الفضاء تحت العنكبوتية. في الموجات فوق الصوتية ، يتم الكشف عن انفصام الدماغ المفتوح عن طريق زيادة في البطينين.
أعراض
يمثل الفصام المغلق أكثر من 50٪ من جميع الحالات المشخصة. في 30٪ من الحالات ، يصاحب المرض استسقاء الرأس التدريجي ، والذي يتم القضاء عليه عن طريق التحويلة البطينية.يعتمد عدد وشدة الأعراض على نوع الفصام: أحادي الجانب أو ثنائي ، على توطين الخلل القشري.
من جانب واحدتتسبب الشقوق في حدوث شلل جزئي أو شلل جزئي أو كامل في جانب واحد من الجسم. يتمتع معظم الأطفال ، عندما يكبرون ، بقدرات عقلية متوسطة ، ويكون مستوى القدرات الجسدية قريبًا من المعتاد.
تقتصر علامات الفصام المغلق من جانب واحد في معظم المرضى على مثل هذه الاضطرابات التنموية: قلة المبادرة ، والتخلف عن الأطفال من نفس العمر عقليًا وجسديًا (من الواضح أثناء الألعاب المشتركة) ، واضطرابات إدراك الكلام المعتدلة. تلاحظ اضطرابات في تنسيق الحركات على جانب الجسم المقابل للمنطقة المصابة.
ثنائيالشقوق لها أعراض أكثر حدة: تأخر في النمو البدني والعقلي ، صعوبات في تعلم اللغة وتدريس المواد الأساسية في المدرسة. بسبب الروابط غير الكاملة بين الدماغ والحبل الشوكي ، من الممكن الحد من الوظائف الحركية. التناقض الثنائي ممكن مع انفصام الدماغ الثنائي (الثنائي) ، حتى مع صغر حجم الشقوق.
علامات مرض انفصام الشخصية الأخرى:
- توتر عضلي منخفض
- استسقاء الرأس (تراكم السوائل في بطينات الدماغ) ؛
- صغر الرأس (رأس أصغر من الطبيعي) ، تضخم الرأس أحيانًا (بسبب استسقاء الرأس) ؛
- نوبات متكررة.
يمكن أن يزيد محيط رأس المولود الذي يقل عمره عن عام واحد مع استسقاء الرأس إلى 50-75 سم بدلاً من 40 سم الطبيعي عند 3 أشهر و 47 سم في السنة.
يتم تشخيص جميع الأطفال المصابين بانفصام الدماغ بالصرع البؤري.(منطقة نشاط محدد بوضوح).
أنواع النوبات:
- النوبات البؤرية المعقدة - عدم وضوح الوعي ، وتحول الرأس ، والتثبيت الثابت للنظرة ، والرمع العضلي (ارتعاش العضلات المتشنج) في الأطراف السفلية. يُرى عادةً على جانب واحد فقط من الجسم.
- نوبات معقدة مع تعميم ثانوي (مسبوقة بهالة أو نوبة بؤرية).
- نوبات بسيطة.
أقل شيوعًا هي نوبات الرمع العضلي (التشنجات الإيقاعية لمجموعات العضلات التي تثير حركات لا إرادية) ونوبات التوتر (ارتخاء العضلات غير المتوقع). يمكن أن تتكرر 4-8 مرات في الشهر أو أقل في كثير من الأحيان ، وأحيانًا تحدث عدة مرات فقط في العمر.
تواتر وشدة نوبات الصرعلا يعتمد على نوع الفصام ، ولكن على وجود أجزاء من خلل التنسج القشري (بنية غير طبيعية للقشرة الدماغية).
في 100 ٪ من الحالات ، يتميز الفصام الدماغي بانتهاك الوظائف القشرية العليا:الرؤية ، السمع ، الحساسية (الشم ، اللمس ، الذوق) متفاوتة الشدة. تكون اضطرابات الحركة أكثر وضوحًا مع التوطين الأمامي للشقوق.
نادرًا ما يكون الفصام الدماغي علم أمراض مستقل. عادة ما يتم الكشف عنها بالاشتراك مع مجموعة من الحالات الشاذة، التي تشكلت أيضًا نتيجة لانتهاكات عمليات التكون (تطور الجسم) أثناء الحمل:
- خلل(التخلف) أو غياب الجسم الثفني ؛
- تضخم البطين(تضخم البطينين مع انتهاك لتدفق السائل النخاعي) ؛
- نقص تنسج المخيخ(مسؤول عن الوظائف الحركية والتنسيق) ؛
- polymicrogyria(الكثير من التلافيف الإضافية ، الترتيب غير الصحيح لطبقات القشرة الدماغية) ؛
- تباين المادة الرمادية(تراكم غير طبيعي وتوطين غير صحيح) ؛
- اتساع(الإزاحة) أو عيوب الجدار التخلف قرون بطينات الدماغ.
تكتمل الصورة السريرية لمرض انفصام الدماغ بعواقب خلل في الدماغ:
- شكل رأس استسقاء الرأس (جبين مرتفع بشكل غير طبيعي ، الجزء العلوي المتضخم من الجمجمة ، حواف فوق الهدبية محددة بقوة وتحول إلى الأمام ، نمط وريدي واضح بقوة على الجبهة) ؛
- اضطرابات تعصيب العضلات التي تضمن حركة مقل العيون والعضلات الداخلية للعين والجفون ؛
- تعابير الوجه غير الطبيعية أو عدم وجودها بسبب التعصيب غير السليم لعضلات الوجه ؛
- الشلل البصلي (اضطرابات في الكلام ، والبلع ، وعدم القدرة على التحكم (تحريك) عضلات الوجه) ؛
- زيادة قوة العضلات.
- الرباعي التشنجي (شلل جزئي في جميع الأطراف ، وعدم تناسق وضعف في العضلات) ؛
- غياب أو انتهاك ردود الفعل غير المشروطة ؛
في بعض الأحيان ، تكون العلامات العصبية لمرض انفصام الدماغ أقل حدة مما يشتبه الأطباء في البداية من التصوير بالرنين المغناطيسي.
ما الذي يسبب الفصام؟
السبب الدقيق لمرض انفصام الدماغ غير محدد. طرح معظم الباحثين نظريات تتعلق بالاضطرابات الوراثية والأوعية الدموية.
الطفرات في جينات المثلية يُرى المسؤولون عن نمو وهجرة الأرومات العصبية (أسلاف الخلايا العصبية) في العديد من الأطفال المصابين بالفصام الدماغي وليس كلهم. يتم دعم النظرية الجينية للوقوع من خلال حالات انفصام الدماغ في الأشقاء.
قد يتأثر تطور المرض الالتهابات (على سبيل المثال ، الفيروس المضخم للخلايا) و أدوية .
ما هي العمليات التي تثير ظهور الفضاء في المادة الرمادية؟
يعبر آخرون عن رأي مختلف: تتشكل الشقوق في المادة الرمادية نتيجة انسداد الأوعية الدموية . يؤدي انسداد أو غياب الشريان السباتي الداخلي أو الشرايين الدماغية الوسطى إلى السكتة الدماغية الإقفارية وبالتالي إلى نخر الدماغ.
التشخيص
يتم إجراء الفحص وعلاج الأعراض في قسم الأمراض النفسية والعصبية.يستخدم الأطباء طرق التشخيص الآلية التالية:
- التصوير بالرنين المغناطيسي.
- التصوير المقطعي بالأشعة السينية.
- يُستكمل تخطيط كهربية الدماغ باختبارات بفتح وإغلاق العينين والتحفيز الضوئي وفرط التنفس (يُطلب من الطفل الشهيق والزفير بسرعة وبعمق).
في جميع الأطفال المصابين بانفصام الدماغ ، يُظهر مخطط كهربية الدماغ تباطؤًا في نشاط الخلفية ، بالإضافة إلى أحد تغييرين:
- نشاط الصرع المحلي في المناطق الصدغية الأمامية ؛
- نشاط الصرع في كل مكان دون تركيز محدد.
بسبب وجود استسقاء الرأس ، فإن الفصام المفتوح يشبه دماغ ومع ذلك ، في الحالة الثانية ، لا يتم تغطية الشق بالنسيج الظهاري ، ولكن بنسيج ضام أو دبقي (مساعد). قد يتم الخلط بين المرض التهاب الدماغ (الغياب الكامل أو الجزئي لتقسيم الدماغ الأمامي إلى نصفي الكرة الأرضية).
نادرًا ما يتم استخدام التصوير المقطعي المحوسب في تشخيص الفصام ، حيث يوفر التصوير بالرنين المغناطيسي صورة أكثر اكتمالاً لعلم الأمراض.

بمساعدة التصوير بالرنين المغناطيسي ، يتم الكشف عن الاضطرابات المصاحبة لنمو الدماغ:
- تباين المادة الرمادية (عقيدات في المادة الرمادية تحت بطانة البطينين) ؛
- نقص تنسج العصب البصري (عدد غير كافٍ من المحاور والوحدات الهيكلية للخلايا العصبية) ؛
- تكوّن الحاجز الشفّاف في التوطين الجبهي لمرض الفصام ؛
- خلل التنسج الحاجز البصري (اضطرابات نمو الغدة النخامية ، الحاجز الشفوي ، العصب البصري).
علاج او معاملة
يتم توفير علاج أعراض مرض انفصام الدماغ.
يتم علاج الفصام الرباعي ، الشلل النصفي ، التشنجات ، التشنج العضلي ، التخلف الحركي النفسي ، بالتحفيز الكهربائي أو الاستقطاب الدقيق للدماغ ، العلاج النفسي ، الأدوية المضادة للصرع ، العلاج بالبوتولينوم (منع انتقال الإشارات غير المرغوب فيها من الأعصاب إلى العضلات) ، يتم استخدام علاج العظام.
لا يعاني مرضى الفصام الخفيف من الانتكاسات بعد بدء العلاج بالأدوية المضادة للصرع.
ما الأطباء بخلاف طبيب الأعصاب وجراح الأعصاب الذين سيساعدون الطفل؟
يمكن للأطباء في 3 تخصصات على الأقل المساعدة في تحسين نوعية الحياة:
- اخصائي علاج طبيعيسيصف العلاج لتحسين تشخيص تطور المهارات الحركية ، وهي: القدرة على الجلوس والوقوف (في الحالات الشديدة). قد يستفيد الأطفال الذين يعانون من أعراض خفيفة من التمارين لتقوية عضلات الذراعين والساقين.
- خدمات أخصائي العلاج الوظيفيستكون هناك حاجة إذا لم يتمكن الطفل من أداء الأعمال التي تتطلب مهارات حركية دقيقة متطورة: تناول الطعام ، وارتداء الملابس بمفرده. سيوفر العلاج المهني حياة كاملة وأداء وظائف في المنزل ، في رياض الأطفال ، المدرسة.
- معالج النطقتحسين مهارات التحدث والبلع.
ما هو التكهن؟
Schizencephaly لديه توقعات مواتية في الغالب للحياة. في حالة توفير الإنعاش و / أو تدابير إعادة التأهيل في الوقت المناسب والعلاج اللاحق ، تحدث مغفرة. ستستمر مشاكل النشاط الحركي مدى الحياة ، وهناك خطر من التخلف العقلي ، ولكن يمكن لمعظم المرضى العيش بشكل كامل في المجتمع.بالإضافة إلى الصرع ، يعتبر استسقاء الرأس هو المشكلة الرئيسية في مرضى الفصام. مع الزيادة المستمرة في السوائل من ناحية ، هناك إزاحة للبطينين وضغط الأنسجة المحيطة ، بما في ذلك النخاع المستطيل (ينظم نشاط القلب ووظيفة الجهاز التنفسي). يتم علاج استسقاء الرأس المعتدل دوائيًا ، ولكن لا يمكن للأطباء دائمًا تقديم خيارات أخرى غير جراحة المجازة.
قصة مريض صغير: ولد عمره سنتان.
أم - 25 سنة - أب - 29 سنة - حمل أول - صحة مرضية - عدم وجود عوامل بيئية ضارة في منطقة الإقامة والعمل.
تم اقتراح استسقاء الرأس لأول مرة عن طريق الموجات فوق الصوتية في الأسبوع 34. من عيادة المنطقة ، تم إرسال المريضة إلى المركز الإقليمي للولادة.
يتوافق حجم الجنين على قياس الجنين مع عمر الحمل. عند فحص الدماغ في نصف الكرة الأيمن ، لوحظ وجود تجويف بمحتويات سائلة. جعلت الكبيبات الوعائية الموجودة فيه من الممكن التأكد من أن سبب تكوينها لم يكن كيسًا. بصرف النظر عن دائرة ويليس المفتوحة ، لم يتم العثور على تغييرات أخرى.
تم التشخيص السريري: فصام الدماغ من النوع 2 (مع شق مفتوح). بعد 5 أسابيع ولد طفل ذكر. الوزن: 3450 جرام 7 نقاط على مقياس أبغار. مباشرة بعد الولادة ، تم إجراء NSG وتأكيد التشخيص. خرجت الأم والطفل من المستشفى في اليوم الرابع.
لقد مر عامان. يتخلف الطفل عن أقرانه في التطور النفسي الحركي (الإحصائيات ، والمهارات الحركية ، وردود الفعل الحسية ، والكلام ، والتفاعل الاجتماعي) ، والقدرات الحركية محدودة. هناك متلازمة متشنجة وانخفاض في ردود الفعل في العمود الفقري.
إن وجود التشوهات القحفية الوجهية ، التي يمكن رؤيتها بصريًا ، له قيمة تنبؤية سلبية: صغر الرأس ، شكل رأس استسقاء الرأس. يمكن أن تحدث انحرافات مماثلة في الطفل المصاب بانفصام الدماغ المفتوح.
سيتم إعطاء تشخيص مناسب للحياة للطفل المصاب بانفصام الدماغ المغلق. الشقوق المفتوحة في المادة الرمادية ، على العكس من ذلك ، تؤدي إلى تأخير في التطور العقلي أو النفسي للكلام (ZPR أو ZPRR) ، واضطرابات الحركة.
تاريخ مريض بالغ: 20 سنة.
معالجة شكاوى الصعر (ضوضاء ورنين في الأذنين) ، نوبات الصرع مع آلي الكلام (نطق الكلمات غير المنضبط) ، التشنجات التوترية الارتجاجية. تؤدي نوبات الصرع إلى فقدان الوعي.
منذ لحظة الولادة وحتى دخول المستشفى بعد النوبة الأخيرة التي حدثت في الفصل بالجامعة ، لم يتم افتراض تشخيص الفصام الدماغي.
سوابق موجزة.عند الولادة ، لم يلاحظ أي تشوهات ، بدأ تأخر النمو في 9 أشهر ، وتوقف الجانب الأيمن فجأة عن الانصياع. بعد الاتصال بطبيب أعصاب الأطفال ، أجروا فحصًا بالرنين المغناطيسي والتصوير المقطعي المحوسب ، وتم تشخيصهم بالشلل الدماغي (اتضح لاحقًا أن التشخيص غير صحيح). تم وصف دورة من الأدوية الفعالة في الأوعية والأدوية العصبية ، على الرغم من عدم وجود مؤشرات ذات صلة.
حدثت النوبة الأولى للصرع في سن الثامنة. في وقت لاحق ، لوحظت نوبات مع هالة سمعية وتشنجات شديدة ، ولكن دون فقدان الوعي. تم وصف العديد من الأدوية ، بما في ذلك الأدوية المضادة للصرع ، لكن المرض تقدم.
في الآونة الأخيرة ، بدأت الهجمات قبل أيام قليلة من الحيض أو في بدايته. لعلاج الصرع ، تم وصف دورة Depakine بالاشتراك مع Lamictal. انخفض عدد النوبات ، ولكن إذا بدأت ، كانت هناك عدة نوبات يوميًا.
نتائج التشخيص عند الاتصال بالمستشفى الإكلينيكي الإقليمي.أظهر مخطط كهربية الدماغ تغيرات معتدلة في النشاط الكهربائي الحيوي ، إيقاع ألفا غير منتظم ، نشاط epiactivity في المنطقة الزمنية من نصف الكرة الأيسر. صورة التصوير بالرنين المغناطيسي هي سمة من سمات مرض انفصام الدماغ.
عيوب المظهر:الحول المتباين ، عدم تناسق المنطقة الأنفية الشفوية ، الحنك القوطي (المرتفع والضيق ، المقوس) ، شكل أقواس الأسنان مكسور ، السماك (الجلد الجاف المتقشر) في السيقان ، الذراع اليمنى والساق تقصر بمقدار 2 و 2.5 سم.
مشاكل عصبية:اللابؤرية (تشويش جزئي لخطوط الصورة ، عدم وضوح الرؤية) ، على الجانب الأيمن من الجسم ، هناك زيادة في ردود الأوتار (تقلصات في العضلات أثناء التمدد) ، الشلل السفلي (انخفاض في نشاط العضلات) ، انخفاض الحساسية. غير مستقر في وضع رومبيرج (الوقوف بشكل مستقيم وذراعيك ممدودتين). اعتلال الأعصاب المتعدد (انخفاض الحساسية في الذراعين أسفل الكوع ، فرط الحساسية في الساقين أسفل الركبة).
يتم إعطاء تشخيص متشائم للأطفال المصابين بالصرع المقاوم للأدوية (أي مع نوبات لا يمكن السيطرة عليها بالعقاقير). يؤدي وجود الأمراض المصاحبة إلى تدهور نوعية الحياة وتقليل الفرص المتاحة.
النتيجة المميتة ممكنة مع الالتهابات الحادة (بما في ذلك تلك التي أصبحت مزمنة) ، واضطرابات التمثيل الغذائي ، والتسمم الشديد ، وفشل العديد من الأعضاء.

الأجزاء المورفولوجية الرئيسية للدماغ
- يتكون الدماغ الأمامي (النهائي) من نصفي الكرة المخية.
- يتكون الدماغ البيني من المهاد ، المهاد ، الوطاء ، الغدة النخامية ، والتي لم يتم تضمينها في الدماغ البيني ، ولكنها معزولة في غدة منفصلة.
- يتكون الدماغ المتوسط من أرجل الدماغ وسقف الرباعي. التلال العلوية لسقف quadrigemina هي المركز البصري تحت القشري ، والتلال السفلية هي مركز السمع تحت القشرة.
- يتكون الدماغ المؤخر من الجسور والمخيخ.
- النخاع. تقاطع النخاع المستطيل مع الحبل الشوكي هو الثقبة الكبيرة.
يتم دمج الدماغ المتوسط والدماغ المؤخر والنخاع المستطيل في جذع الدماغ.

الهيكل الداخلي لنصفي الكرة المخية.
- مسالة رمادية او غير واضحة
- مادة بيضاء
تتكون المادة الرمادية من القشرة التي تغطي نصفي الكرة المخية بالكامل. تقع المادة البيضاء تحت المادة الرمادية للدماغ. ومع ذلك ، فإن المناطق ذات المادة الرمادية موجودة أيضًا في المادة البيضاء - مجموعات من الخلايا العصبية. يطلق عليهم نوى (نوى). عادة ، هناك حدود واضحة بين المادة البيضاء والرمادية. يمكن التمييز بين المادة البيضاء والرمادية في التصوير المقطعي المحوسب ، ولكن يمكن تمييزها بشكل أفضل في التصوير بالرنين المغناطيسي.
خلل التنسج القشري
في خلل التنسج القشري ، تكون الحدود بين المادة البيضاء والرمادية غير واضحة. في مثل هذه الحالة ، يجب استخدام انعكاس الاسترداد التسلسلي T1 بشكل إضافي. في هذه الصور ، ستكون الحدود مرئية ، باستثناء مناطق خلل التنسج القشري.

نوبة قلبية
مع الوذمة السامة للخلايا ، والتي تحدث في الدقائق الأولى من احتشاء الدماغ ، يتم أيضًا فقدان التمايز بين المادة البيضاء والرمادية ، وهي علامة مبكرة على التصوير المقطعي المحوسب لاحتشاء دماغي.







نصفي الكرة الأرضية الكبيرة في الدماغ
يتم فصل نصفي الكرة الأرضية عن طريق عملية كبيرة الشكل. هناك 4 فصوص في كل نصف كرة:
- الفص الجبهي.
- الفص الجداري
- الفص القذالي
يتم فصل الفص الجبهي عن الجداري عن طريق أخدود مركزي أو أخدود رالاند ، والذي يتم تصويره بشكل مثالي على كل من المقاطع المحورية والسهمية.
يتم فصل الفص الجبهي عن الفص الصدغي بواسطة أخدود جانبي ، والذي يتم تصويره بشكل ممتاز على كل من السهمي والمحوري ، وعلى المقاطع الأمامية.
يتم فصل الفص الجداري عن الفص القذالي بواسطة التلم الجداري القذالي الذي يحمل نفس الاسم. لا يزال هذا الخط يفصل بين البرك السباتية والقاعدية.
يخصص بعض المؤلفين جزيرة في ثلم منفصل ، وهي مساحة كبيرة من القشرة التي تغطي الجزيرة من أعلى وبشكل جانبي ، وتشكل طبقة من الغطاء الخشبي (لاتيني بارس أوبيركولاريس) وتتكون من جزء من الفصوص الأمامية والزمنية والجدارية المجاورة .
حدود المشاركة


حدود المشاركة
حدود الفص الجبهي والجداري.
أوميغا -?
التلم المركزي
أعراض الشارب- التلفيف بعد المركزي.
التلفيف الحزامي – التلفيف بعد المركزي.
لتحديد حدود الفصوص الأمامية والجدارية بشكل صحيح ، نجد أولاً التلم المركزي. تم نقش الرمز في هذا الأخدود أوميغا -؟ في المقاطع المحورية.
تساعد أيضًا أعراض الشارب الموجود بشكل عمودي على خط الوسط والصورة التي تتوافق مع التلم اللاحق المركزي. يقع التلم المركزي على التوالي أمام التلفيف اللاحق المركزي.
ثلم الحزام.
في المقاطع السهمية ، تحتاج إلى العثور على الجسم الثفني فوقها يوجد التلم الحزامي ، والذي يستمر للخلف وللأعلى في التلم اللاحق المركزي ، والذي منه يقع التلم المركزي أو التلم الرولان في الأمام.

الفص الجبهي
الفص الجبهي كبير وواحد من التلفيف الرئيسي هو التلفيف قبل المركزي ، وهو مركز الحركة القشري. في الفص الجبهي ، يلاحظ أيضًا التلفيف العلوي والمتوسط والسفلي. تنتقل التلافيف المدرجة من أعلى إلى أسفل ومتوازية مع بعضها البعض.
على السطح السفلي من الفص الجبهي توجد تلافيف مستقيمة ومدارية ، وبينهما القنوات الشمية والمصابيح. تضررت هذه المناطق من جراء الصدمة.

إصابة رضية في الفص الجبهي
في هذا المريض ، نلاحظ حدوث أضرار متناظرة في الأقسام القاعدية لكل من الفصوص الأمامية ، والتي تتوافق مع التغييرات اللاحقة للصدمة.

منطقة بروكا
ومن المناطق المهمة أيضًا منطقة بروكا ، والتي تقع في الأجزاء البعيدة من التلفيف الجبهي السفلي. توطينه مهم عند التخطيط لتدخلات جراحة الأعصاب. من السهل العثور على هذه المنطقة ، مع تذكر رمز ماكدونالدز.

احتشاء مع تورط في العملية المرضية منطقة بروكا
يعاني هذا المريض من احتشاء حاد بسبب انسداد الفرع الأمامي M2 من MCA الأيسر. تضرر الفص الجبهي مع التورط في العملية المرضية لمنطقة بروكا.

الفص الجداري
خلف التلم المركزي يوجد التلفيف اللاحق المركزي ، والذي يعمل كمحلل قشري للحساسية العامة وحساسية التحسس.
خلف الفصيصات الجدارية العلوية والسفلية.
في الفص الجداري العلوي هو جوهر محلل الجلد المسؤول عن التجسيم - القدرة على التعرف على الأشياء عن طريق اللمس.
في الفصيص الجداري السفلي ، يوجد محلل حركي مسؤول عن تعذر الأداء - الحركات الهادفة والطوعية.
استسقاء- القدرة على التعرف على الأشياء عن طريق اللمس.
اللاأدائية- انتهاك الإجراءات التعسفية.

ضمور الطليعة
يعد ضمور الطليعة من الأعراض المبكرة لمرض الزهايمر حتى قبل ضمور قشرة الفص الصدغي والحصين.
الطليعة هي جزء من الفص الجداري على السطح الداخلي لكلا نصفي الكرة المخية ، وتقع أعلى وأمام الجسم الثفني.

الفص الصدغي
في الفص الصدغي يفرز
التلفيف الصدغي العلوي
التلفيف الصدغي الأوسط
التلفيف الصدغي السفلي. هذه التلافيف الثلاثة موازية لبعضها البعض وتقع في مستوى أفقي.
تقع التلافيفات Geschl على سطح التلفيف الصدغي العلوي. هم المركز القشري للسمع.
يقع التلفيف المجاور للحصين على السطح السفلي للفص الصدغي في المناطق الوسطى. الخطاف مع الحُصين مسؤولان عن حاسة الشم. عندما يتضرر الحُصين ، تضعف الذاكرة في المقام الأول.
منطقة ويرنيك. تقع منطقة Wernicke في الأجزاء البعيدة من التلفيف الصدغي العلوي. إنها منطقة الكلام الحسية.

الفص القذالي
في الفص القذالي ، يتم تحديد الأخاديد والتلافيف غير المنتظمة ، ولكن الأكثر ثباتًا هو الأخدود المهمازي الموجود على السطح الإنسي للفص القذالي. يوجد حول الأخدود المهمازي 17 و 18 و 19 حقلاً من حقول Brodmann ، وهي المركز القشري للرؤية.

انسداد PCA
لاحظ هذا المريض سريريًا ضعف البصر بسبب تلف الفص القذالي ، والذي كان سببه احتشاء (انسداد PCA).
المادة الرمادية تحت القشرية







المادة الرمادية تحت القشرية
تشمل المادة الرمادية تحت القشرية ما يلي:
- المهاد
- النواة الاساسية
- النواة المذنبة
- نواة عدسية ، حيث يتم عزل القشرة والكرة الشاحبة.
- الصدف
تتكون الكبسولة الداخلية من الفخذ الأمامي والركبة والفخذ الخلفي.
كيف تجد الفخذ الخلفي؟
بين المهاد والنواة العدسية نجد تركيز مفرط الشدة ، وهو المسلك الهرمي. من هذا التركيز المفرط الشدة ، نرسم خطًا على الركبة ، والذي سيكون بمثابة إسقاط لعظم الفخذ الخلفي للكبسولة الداخلية.
ملحوظة: لا تخلط بين الركبة الخلفية والكرة الشاحبة.
عند تصنيف النزف داخل المخ في المادة الرمادية تحت القشرية ، اعتمادًا على الموقع بالنسبة للكبسولة الداخلية ، يتم تقسيم النزيف إلى:
- جانبي
- وسطي
- مختلط
مسألة بيضاء
ألياف صوارية تربط نصفي الكرة الأرضية.
الجسم الثفني (أكبر صوان)
الصوار الأمامي
صوار خلفي (صوار من fornix)

الصوار الأمامي
يقع الصوار الأمامي أسفل منقار الجسم الثفني خلف الصفيحة الطرفية ويربط بعض أجزاء الدماغ الشمي: الحُصين التلافيف ، والخطافات اليمنى واليسرى للفص الصدغي.
الصوار الخلفي
ينتمي الصوار الخلفي إلى المهاد ، ويقع في جذر المشاش ويربط الأجزاء المقابلة من الدماغ المتوسط والدماغ البيني.
قيمة عملية:
يتم استخدام الخط الثنائي الوجود في المستوى السهمي لتقييم الجسم الثفني. يتم رسم الخط الثنائي من خلال الحافة العلوية للمفصل الأمامي والحافة السفلية للمفصل الخلفي.

الجسم الثفني
يتكون الجسم الثفني من:
الجذع أو الجسم (الأمامي والخلفي)
كل قسم يربط بين الجزء المتماثل الوحشي من الدماغ.
تشكيل الجسم الثفني.
يتطور الجسم الثفني بترتيب خاص:
من الركبة ثم الجسم ثم الأسطوانة وفي النهاية يتطور المنقار.
ينتقل تكوّن النخاع في الجسم الثفني من المناطق الخلفية إلى المناطق الأمامية.
تساعد هذه المعرفة في تضييق التشخيص التفريقي في أمراض الجسم الثفني.

خلل وضمور الجسم الثفني
مع خلل تكوين الجسم الثفني ، تتشكل الركبة والأجزاء الأمامية من الجسم الثفني جيدًا ، لكن التلال والمنقار غائبان. هذا المرض خلقي. يظهر علم الأمراض على اليسار.
مع ضمور الجسم الثفني ، تتشكل الأجزاء الخلفية من الجسم الثفني (الجزء الخلفي من الجسم والأسطوانة) بشكل جيد ، ولكن يتم تقليل حجم المنقار والركبة والجزء الأمامي من الجسم. يتم الحصول على هذه التغييرات.
تؤثر العديد من الأمراض على الجسم الثفني ، لذا فإن وجود الآفات لا يعتبر مرضًا لمرض معين.

مرض مارشيافافا-بيغنامى
مرض Marchiafava-Bignami (التنكس المركزي للجسم الثفني ، متلازمة مارشيافافا ، انحلال النخاع الشوكي خارج الجسم).
يحدث في الأشخاص الذين يتعاطون الكحول. في هؤلاء الأفراد ، يكشف التصوير بالرنين المغناطيسي عن آفة في التلال والأجزاء الخلفية من الجذع (الجسم) من الجسم الثفني.
في المراحل المزمنة من مرض Marchiafava-Bignami ، يتم تصور الجسم الثفني على شكل شطيرة ، حيث يتم الحفاظ على الطبقات العلوية والسفلية من الجسم الثفني ، ولكن مع تنخر الطبقات الوسطى.
مادة بيضاء
المادة البيضاء:
- حول البطينين
- أقسام عميقة (مراكز شبه بيضاوية)
- ألياف U
تقع المادة البيضاء حول البطينين على مقربة من البطينين الجانبيين للدماغ.
تربط ألياف U قشرة التلافيف القريبة أو المادة البيضاء تحت القشرية.
تقع المقاطع العميقة من المادة البيضاء بين المادة البيضاء المحيطة بالبطين وتحت القشرة.
الآفات في المادة البيضاء:
تصنف آفات المادة البيضاء حسب الموقع:
- حول البطينين
- مجاور
- تحت القشرة
- آفات في المادة البيضاء العميقة

الآفات حول البطينات
حول البطينات (مفردة أو متعددة ، صغيرة أو كبيرة ، تندمج مع بعضها البعض)

الآفات Juxtacortical
juxta - تقريبا. هذه البؤر موضعية في ألياف u وهي متاخمة مباشرة للمادة الرمادية ، أي لا توجد طبقة من المادة البيضاء بين الآفة والمادة الرمادية.
في الشكل ، هذه البؤر مختلفة ، وكيفية تكرار شكل ألياف u ، يمكن أيضًا أن تكون مستديرة وغير منتظمة الشكل. هذا التوطين هو مرضي لمرض التصلب العصبي المتعدد.

الآفات تحت القشرية
البؤر تحت القشرية هي بؤر موضعية بالقرب من القشرة الدماغية ، ولكن في نفس الوقت توجد طبقة من المادة البيضاء بين البؤرة والقشرة.

بؤر في المادة البيضاء العميقة.
تم العثور على هذه البؤر في أمراض الدماغ المختلفة.




بقايا الدماغ
تتكون البطينات الجانبية من:
- الأبواق الأمامية (الأمامية)
- الأبواق الخلفية (القذالية)
- الأبواق السفلية (الزمنية)
ترتبط البطينات الجانبية بالبطين الثالث بواسطة الثقبة المزدوجة لمونرو.
البطين الثالث له شكل غير منتظم بسبب وجود الجيوب. يتوافق فتح البطين الثالث مع الصوار البيني.
البطين الثالث متصل بالبطين الرابع بواسطة قناة سيلفيان. من البطين الرابع ، يدخل السائل الدماغي النخاعي الصهاريج القاعدية من خلال الثقبة المزدوجة في لوشكا وفتحة موغندي غير المزدوجة.
عند تقييم البطينين ، يجدر الانتباه إلى قرون البطين ، كما هو الحال في الأمراض التنكسية مثل مرض الزهايمر ، ويرافق ضمور الحُصين توسع القرون الزمنية. في وضع FLAIR ، تتم زيادة الإشارة من الأبواق الخلفية (القذالية) ، وهو أمر طبيعي بالإضافة إلى عدم تناسق القرون.
المركب الثالث.
يقع البطين الثالث في خط الوسط بين الدرنات البصرية. يتصل بالبطينين الجانبيين من خلال فتحات مونرو ، والبطين الرابع من خلال قناة الدماغ.
جيوب البطين الثالث:
- فوق التصالب
- infundibullary
- فوق العصب
- الصنوبرية
عادة ، هذه الجيوب لها زوايا حادة ، ولكن مع زيادة الضغط ، الجيوب مفتوحة.
البطين الرابع من الدماغ.
البطين الرابع هو تجويف الدماغ المؤخر ، وبمساعدة الثقوب المزدوجة في Luschka وثقب Magendie غير المقترنين ، يتم توصيله بالصهاريج القاعدية.

الضفائر الوعائية
توجد الضفائر المشيمية المنتجة للسائل النخاعي النخاعي في جميع بطينات الدماغ ، لذلك يمكن رؤية تكلس الضفيرة المشيمية ، والذي غالبًا ما يظهر في القرون الخلفية للبطينين الجانبيين ، في كل من البطينين الثالث والرابع.

التصلب الجلدي.
لا ينبغي الخلط بين تكلس الضفائر المشيمية ، وهو القاعدة ، والظروف المرضية. على سبيل المثال ، مع تكلسات البطينين الجانبيين - الدرنات حول البطينين في التصلب الحدبي.

المادة الرمادية غير المتجانسة
من المهم أن نتذكر أن المادة الرمادية الوحيدة المتاخمة للبطينين الجانبيين هي النوى المذنبة ، التي لها حدود واضحة وحتى. تراكيب المادة الرمادية الإضافية التي تشوه محيط البطينين الجانبيين هي تغيرات مرضية من سمات تباين المادة الرمادية.

متغيرات هيكل البطينين
- تجويف الحاجز الشفاف ، الذي يلاحظ في معظم الأطفال حديثي الولادة (يغلق بمرور الوقت) ويبدو وكأنه شكل مثلث بين أجسام البطين الجانبي الأمامي. هذا التجويف لا يعبر أبدًا ثقبة مونرو.
- تجويف الشراع الوسيط. أحد جدران التجويف الذي يشكل سقف البطين الثالث.
- تجويف Verge هو تجويف ممتد بين أجسام البطينين الجانبيين.

كيس غرواني
يجب تمييز المتغيرات الهيكلية عن الكيس الغرواني ، والذي سيختلف عن شدة الإشارة من السائل النخاعي في جميع متواليات النبض تقريبًا. بعد إدخال عامل التباين ، لا تتراكم الأكياس الغروانية على التباين ، وهو ما يتوافق مع عملية حميدة.

معيار التصوير بالرنين المغناطيسي - القسم السهمي المتوسط. CSF - الدبابات.
أ - خزان لوحة النهاية
ب- CASTERN OF CHIASMA
ج - الخزان بين الحواف
د- خزان الالتفافية
ه - خزان رباعي التوائم
و - الخزان المخيخي
G - Cisternocerebellar cistern Prepontine pontocerebellaris
H - الخزان الطبقي المخروطي الطبقي
أنا - TANK MAGNA
الصورة بإذن من د. Coenraad J. Hattingh
علب الدماغ
من البطين الرابع للدماغ ، يدخل السائل النخاعي الصهاريج القاعدية بمساعدة الثقوب المزدوجة في Luschka وثقب Magendie غير المقترنين.
اسم الدبابات بناءً على التعريب:
في المستوى السهمي:
- صهريج فوق نجمي
- خزان الجسر الذي يمر فيه الشريان الرئيسي.
- أربعة صهاريج التل
- صهريج كبير أو قاعدي للدماغ
في المستوى المحوري:
- صهريج بين الحواف
- يربط الصهريج الجانبي الصهريج بين السيقان ورباعي التوائم. أيضًا ، تتميز الأجنحة عن الخزان الجانبي: اليمين واليسار.









برك إمداد الدم لها حدود واضحة.

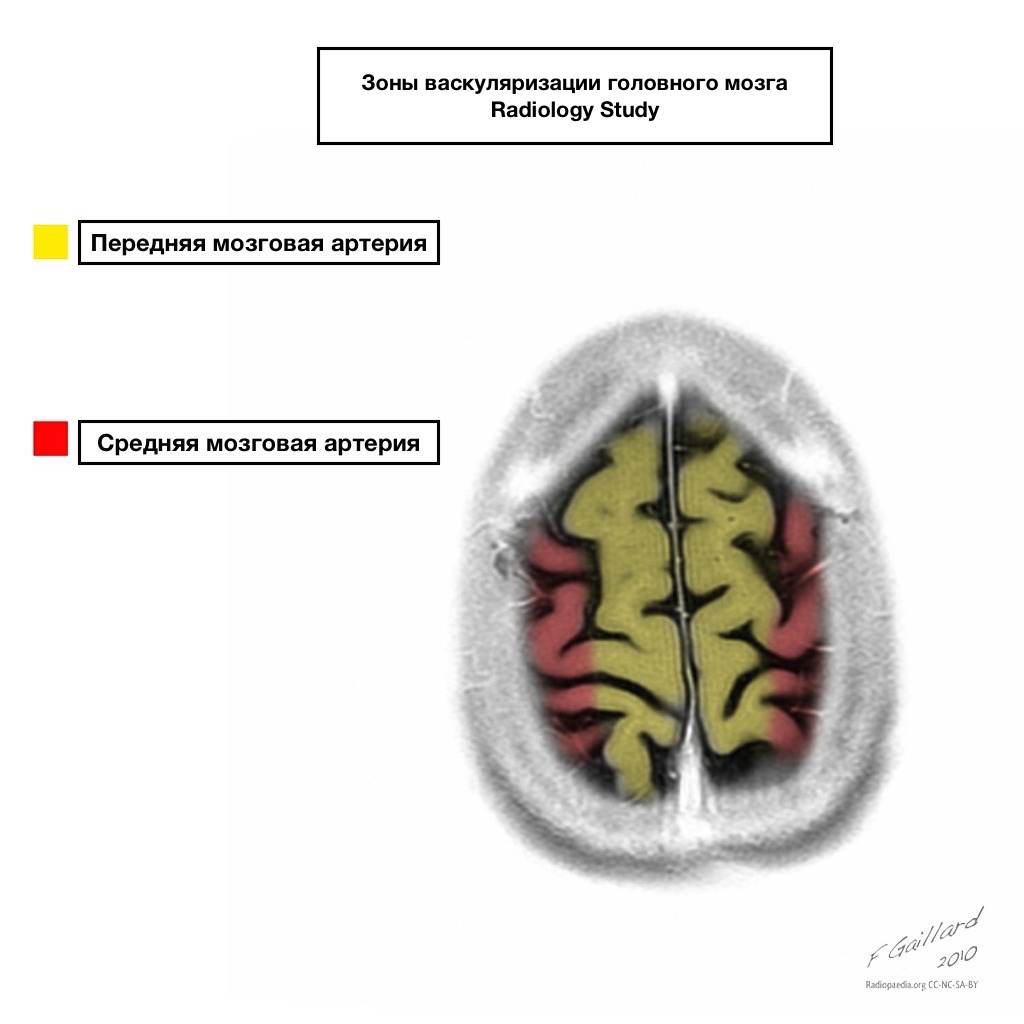
مناطق إمداد الدم المجاورة
مناطق إمداد الدم المجاورة عند تقاطع مناطق إمداد الدم:
الشريان الدماغي الأمامي
الشريان الدماغي الأوسط
الشريان الدماغي الخلفي.
في أغلب الأحيان ، تكون الاحتشاءات في هذه المناطق ذات طبيعة الدورة الدموية ، أي أنها تحدث عندما ينخفض ضغط الدم.

قذائف الدماغ
الدماغ مغطى بثلاثة أغشية.
- ترتبط القشرة الناعمة بإحكام بالدماغ ، وتذهب إلى جميع الشقوق والأخاديد ، وتوجد فيها الأوعية الدموية. في أماكن معينة ، تخترق البطينين في الدماغ وتشكل الضفيرة المشيمية.
- يقع الغشاء العنكبوتي أو العنكبوتي فوق الأخاديد وينتشر من تلفيف إلى آخر.
- تحيط القشرة الصلبة من الداخل تجاويف الجمجمة ، وتلتصق بها بإحكام وتشكل الجيوب الأنفية والعمليات الوريدية التي تفصل الهياكل الفردية للدماغ عن بعضها البعض.
عادة ، لا يتم تصور أغشية الدماغ على التصوير بالرنين المغناطيسي ، ولكن بعد إدخال التباين ، يتم تباين الأم الجافية.

التغييرات في السحايا الرخوة.
في حالات السرطان السحائي ، في الصور غير المتباينة T1 و T2 ، هناك زيادة في الإشارة من السحايا ، وبعد إدخال التباين ، يحسن التصور.

التهاب السحايا
غالبًا ما توجد التغييرات في السحايا في التغيرات الالتهابية ، على سبيل المثال ، في التهاب السحايا السلي.

تغيير الجرة
يحدث تغيير في الجافية مع انخفاض ضغط الدم داخل الجمجمة. مع هذا المرض ، يتم تصور الأم الجافية السميكة ، مما يؤدي إلى تراكم التباين بشكل مكثف. المعايير الإضافية في التشخيص هي زيادة حجم الغدة النخامية ، وتدلي اللوزتين المخيخيتين في الثقبة العظمى.

تحدث التغيرات في الجافية أيضًا في الورم السرطاني البطني ، والذي يتجلى في سماكة الأم الجافية مع التراكم الشديد لعامل التباين والوذمة الوعائية في الأجزاء المجاورة للفص الجبهي.

مساحات شل.
مسافات القشرة هي المسافات بين أصداف الدماغ.
- الفضاء تحت العنكبوتية هو الفضاء بين الأم الحنون والعنكبوت. عادة ، يجب أن يكون لها كثافة السائل النخاعي.
- الفضاء تحت الجافية هو الفضاء بين العنكبوتية والجافية.
- الفضاء فوق الجافية هو المسافة بين الجافية وعظام الجمجمة ، والتي لا يتم تصورها عادة عندما تلتحم الجافية بعظام الجمجمة.

التغيير في الفضاء تحت العنكبوتية
التغيير في الفضاء تحت العنكبوتية
تضييق. تحدث هذه التغييرات أثناء التعرض الحجمي (ورم ، احتشاء).
امتداد. تحدث هذه التغييرات في فترة ما بعد الصدمة أو بعد نوبة قلبية أو أثناء الضمور.



نزيف القشرة
مع نزيف القشرة ، يمكننا تحديد القذائف تمامًا.
أنواع نزيف الغمد:
نزيف فوق الجافية. عادة ما يُنظر إليها على أنها عدسة ولا تمتد إلى ما وراء الغرز ، ولكنها قد تعبر الجيوب الأنفية للدماغ ، والتي تختلف عن النزيف تحت الجافية ، الذي لا يعبر جيوب الدماغ أبدًا.
نزيف تحت الجافية. السبب الأكثر شيوعًا هو تمزق الأوردة السطحية نتيجة إزاحة الدماغ أثناء الصدمة. إذا تمزق الغشاء تحت العنكبوتية في هذه الحالة أيضًا ، في هذه الحالة يدخل السائل النخاعي في الفضاء تحت الجافية.
نزيف في المنطقة تحت العنكبوتية. تم الكشف عن زيادة في الإشارة من السائل النخاعي في وضع FLAIR. السبب الأكثر شيوعًا للنزيف تحت العنكبوتية هو تمزق تمدد الأوعية الدموية ، حيث توجد الشرايين التي تغذي الدماغ في الفضاء تحت العنكبوتية.

في العمليات المرضية في الأصداف ، لا يتم استخدام مصطلح الفصوص ، ولكن يتم استخدام مصطلح المنطقة بدلاً من ذلك. على سبيل المثال ، يعاني هذا المريض من ورم سحائي أمامي.
16.06.2010, 15:06
مرحبًا!
17 سنة
الارتفاع: 180
الوزن: 72
قبل عام ، كانت هناك آلام في أسفل الظهر والأرداف اليسرى.
أجرى التصوير بالرنين المغناطيسي للمنطقة القطنية العجزية
الخلاصة: تغيرات تنكسية معبرة بشكل معتدل في الملوثات العضوية الثابتة ، مع وجود نتوء للقرص L5-S1.
اختفت الآلام ، من حين لآخر فقط في الأرداف اليسرى أثناء الجلوس لفترات طويلة.
قبل نصف عام ، قاموا بإجراء تصوير بالرنين المغناطيسي للدماغ:
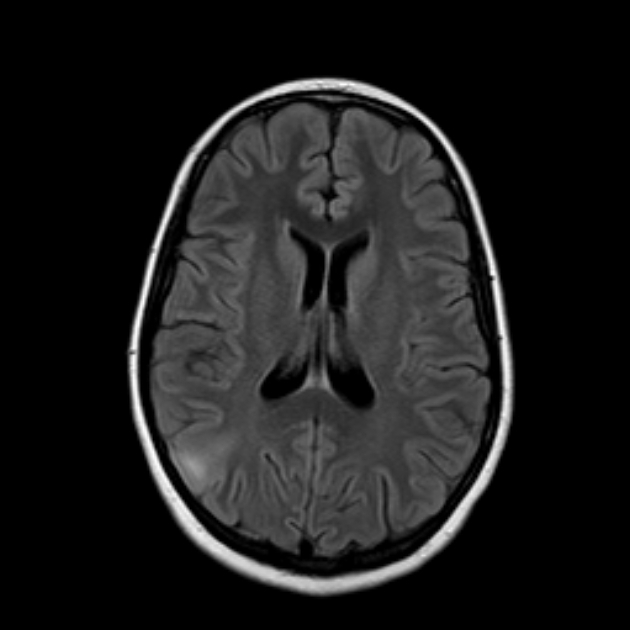
في المنطقة فوق البطينية للفص الجداري الأيمن على اليمين في المادة البيضاء ، يتم تحديد بؤرة ، تتوافق خصائصها مع المادة الرمادية. (ربما ، هناك تباين في مادة seorgo). لم يتم العثور على تغييرات بؤرية أخرى في بنية حمة الدماغ.
موصى به: التصوير بالرنين المغناطيسي مع تحسين التباين.
بعد شهر ، فعلوا ذلك مع التضخيم: في الديناميكيات من 10/13/2009 ، لم يتغير شكل وحجم وبنية التركيز في الأجزاء تحت القشرية من الفص الأمامي الأيمن. بعد إعطاء مستحضر التباين ، لم يتم الكشف عن تراكم مرضي للبؤر. إشارة التصوير بالرنين المغناطيسي من البؤرة في الأجزاء الخلفية من الفص الجبهي الأيمن هي متناسقة مع المادة الرمادية ، مما يشير إلى تباين غير متجانس ، ولكن لا يتم استبعاد طبيعة أخرى من علم الأمراض.
تم حقن عامل التباين Dotarem 20 ml عن طريق الوريد.
موصى به: متابعة التصوير بالرنين المغناطيسي بعد 6-8 أشهر.
هنا ، في أحد هذه الأيام يجب عليهم إجراء تصوير آخر بالرنين المغناطيسي للدماغ.
أيضًا ، منذ نصف عام ، تم الكشف عن هشاشة العظام الأولية (كثافة الفقرات القطنية 86 ٪) وتنخر العظم الغضروفي.
1. تم العثور على Heterotopia في المنطقة الجدارية اليمنى (في التصوير بالرنين المغناطيسي الأول) ، وفي التصوير بالرنين المغناطيسي الثاني ، والذي يشير مع التحسين إلى المنطقة اليمنى الأمامية. لماذا ا؟
لكن المشاكل بدأت في وقت لاحق. لقد بدأت في الذهاب إلى المسبح منذ شهرين. سباحة الصدر وسباحة الظهر. كان هناك نبض في الأذن اليسرى ، أي سمعت نبضاتي.
منذ 3 أسابيع بدأت بالذهاب إلى المستشفى. لقد أعطووا حقنًا من aflutop ، ceribrolysin - أولاً من خلال قطارة ، ثم في العضل. البنتوكسيفيلين - أسبوع مع قطارة + أقراص ، ثم كان هناك ثقل في منطقة القلب ، والغثيان ، والدوخة - تم إلغاء القطارة ، والبنتوكسيفلين فقط مع الأقراص. أيضا قطارة cocarboxylase ، ثم الحقن.
نتيجة لذلك ، يبدو أن النبض قد مر ، وكان مسموعًا في بعض الأحيان ، ولكن ظهر غثيان ودوار + طنين في الأذنين ، واختفت الشهية.
منذ 4 أيام أصبت بضعف في ساقي (!) وألم في رأسي. يؤلم في البقع والأحاسيس كما لو أن شيئًا ما يقرص أو يقرص.
أنا قلقة جدًا من الضعف في ساقي (!) ، فهذا لم يحدث من قبل. أنا فقط لا أستطيع أن أجد مكاني. لا أستطيع النوم بشكل طبيعي - هناك بعض الأحاسيس غير السارة للغاية في منطقة القدم والكاحل ، وربما تنميل.
هل أنا قلق جدًا بشأن هذا الضعف في ساقي والصداع لدرجة أنني لا أعرف ماذا أفعل؟
ربما يمكنك أن تنصح شيئا؟ مزيد من الإجراءات؟
16.06.2010, 18:19
ألا يجيب أي من الخبراء؟
أنا أفكر في ذلك فقط. هذا الضعف في الساقين ، صداع مفاجئ (كما لو كان يقرص) ، ورنين في الأذنين.
هذا كل شيء في سن 17 .. حسنًا ، سوف يجيب شخص ما!
16.06.2010, 18:25
قم بعمل فحص من قبل طبيب أعصاب (وصف الفحص - حالة عصبية) والتصوير بالرنين المغناطيسي نفسه. كيفية نشر الصور ، اقرأ قسم السل.
16.06.2010, 18:30
ماذا عن التصوير بالرنين المغناطيسي؟ الخاصرة (منذ سنة واحدة) أو الدماغ (قبل 8 أشهر)؟
يجب إجراء التصوير بالرنين المغناطيسي للدماغ مرة أخرى في الأيام القليلة القادمة (التحكم).
16.06.2010, 20:32
انشر كل شيء. إذا لم يكن هناك طريقة لوضع كل شيء ، ثم التصوير بالرنين المغناطيسي للرأس.
19.06.2010, 14:12
بالأمس أجروا التصوير بالرنين المغناطيسي للدماغ مع التباين (تم حقن 15 مل من Magnevist)
الخلاصة: لم يتم الكشف عن أي تغيرات مرضية في حمة الدماغ وعظام الجمجمة.
"التكوينات البؤرية أو التي تشغل حيزًا في حمة الدماغ أبدًا قبل أو بعد عدم تحديد تحسين التباين"
يقولون إنهم لم يعثروا على أي انتباذ مغاير ، لكن قيل لنا في التصوير بالرنين المغناطيسي الأخير (منذ نصف عام) أن هذا يشبه منذ الولادة وسيظل معي طوال حياتي. قالوا إنهم سيسيطرون عليه.
ولكن في آخر تصوير بالرنين المغناطيسي كان هناك جهاز على شكل كبسولة ، بالأمس كان بسيطًا على الجانب.
في آخر تصوير بالرنين المغناطيسي ، تم حقن Dotarem 20 مل ، أمس Magnevist 15 مل.
لذلك ، تعذبني الشكوك الرهيبة. كما كان ، الآن ليس كذلك.
أيضا ، ضعف في الساقين (!) ، صداع ، في كثير من الأحيان في مرحلة ما ، وكذلك الشعور بجسم غريب في الحلق ، وقليل من الدوخة والغثيان ، لا تزال مزعجة. أنام بشكل سيء.
لا توجد صور للنشر بعد ، ربما الأسبوع المقبل.
جنوب غرب. الأطباء ، الرجاء التعليق على ما سبق!
19.06.2010, 18:04
أعتقد أنك بحاجة إلى استشارة طبيب نفساني.
19.06.2010, 20:26
لاجل ماذا؟ فقط لأنني قلق على صحتي؟
أم بسبب هذه التخمينات؟
بالطبع ، أفهم أنه من الصعب الحكم بدون صور ، ولكن ربما يعطي شخص ما فكرة عن الضعف في الساقين ، والصداع المستمر تقريبًا ، والطنين في الأذنين!
في ذلك اليوم ، بدأت أشعر بألم في أسفل ظهري ازداد سوءًا عندما مشيت.
20.06.2010, 06:28
سيساعد الفحص الذي يجريه طبيب الأعصاب في التعامل مع ضعف الساقين. كل شيء من حقيقة أن الدراسات غير الضرورية أجريت لك ، لماذا التصوير بالرنين المغناطيسي للعمود الفقري ، لماذا التصوير بالرنين المغناطيسي للدماغ؟ بعد كل شيء ، فقط وجود الألم ليس أساسًا كافيًا لتعيين هذه الفحوصات. أنت لا تصف أي شيء آخر. كان العلاج أيضًا غير ضروري تمامًا ، وحتى مع الأدوية غير الفعالة وغير المستخدمة في الطب الحديث. يمكن أن يساعدك المعالج في علاج حالتك ، والتي من المحتمل أن تكون بسبب اضطراب نفسي-عاطفي. لكنها مهمة للتشاور الداخلي.
20.06.2010, 09:43
لماذا التصوير بالرنين المغناطيسي للعمود الفقري ، لماذا التصوير بالرنين المغناطيسي للدماغ؟
كيف يتم تصوير الدماغ بالرنين المغناطيسي؟ قبل نصف عام وجد عدم تماثل المادة الرمادية في الفص الجداري الأيمن. أليس من الضروري التحقق كل 6-8 أشهر بعد ذلك؟
أيضًا ، منذ عام مضى ، بدأ ألم الظهر ، منتشرًا إلى الأرداف اليسرى - ووجدوا نتوءًا. تحكم أيضًا كل 8 أشهر. هنا ، سنقوم بإجراء تصوير بالرنين المغناطيسي على المنطقة القطنية العجزية.
لقد ربطت الفتق بين الفقرات برفع الأثقال منذ عامين.
كيف لا تحتاج إلى تصوير بالرنين المغناطيسي بعد ذلك؟
_________
اليوم كان هناك نبض في الأذن اليسرى .. آخر مرة ظهر قبل شهرين بعد 7 رحلات إلى المسبح. آخر مرة مرت في غضون 3 أسابيع ، لكنهم أعطوني الحقن ، وضعوا قطارة. لست متأكدًا من أن النبض هذه المرة سيمر بهذه السرعة ، وما إذا كان سيمر .. (
كان لدي طبيب أعصاب ، وهي تكتب كل شيء .. إنها لا تقول أي شيء حقًا. قالت أننا سنجري تصوير بالرنين المغناطيسي للدماغ ونرى.
في أحد هذه الأيام ، سنقوم بإجراء مسح بالموجات فوق الصوتية لأوعية عنق الرحم (لماذا فقط عنق الرحم؟ والدماغ؟)
و EEG
استمرار الصداع في مرحلة ما ، ضعف في الساقين ، ألم في أسفل الظهر عند المشي ، زيادة النبض في الأذن اليسرى (نبضات أعلى عند التثاؤب)
20.06.2010, 13:16
حسنا. لماذا أجروا التصوير بالرنين المغناطيسي للدماغ في المقام الأول؟ حسنًا ، حسنًا ، لقد وجدوا نوعًا من عدم التجانس (الذي IMHO هو محض هراء) ، حسنًا ، فليكن ، ولكن أين هو الآن؟ هي غير موجودة ، أليس كذلك؟ كيف ساعدك التصوير بالرنين المغناطيسي أنت وطبيبك؟ ما الذي بحثت عنه ، وماذا وجدت ، ولأي غرض ، وكيف تفسر الاكتشاف أعراضك ، وكيف أثرت على علاجك؟ نفس القصة مع أسفل الظهر. إذا لم تكن هناك انتهاكات في الحالة العصبية (فحص من قبل طبيب أعصاب) ، فلا فائدة من إجراء التصوير بالرنين المغناطيسي للعمود الفقري. تكون النتوءات وحتى الفتق بدون أعراض في معظم الأشخاص الأصحاء. وجدت تسرب ، جيد. كما ثبت ارتباط الألم بهذا النتوء. كيف أثرت هذه النتيجة على العلاج؟ لماذا يتم فحص التصوير بالرنين المغناطيسي للعمود الفقري كل 8 أشهر؟ لماذا UZDG و EEG؟ هل أنت مصاب بالصرع؟ ماذا نريد أن نجد في الموجات فوق الصوتية و EEG وكيف سيؤثر ذلك على العلاج؟ هذا هو ، بالطبع ، هذه أسئلة للطبيب. لكن رأيي هو أنه مليء بالهراء ، فأنت ببساطة ولدت ، أو أنهم ببساطة لا يفهمون ما يفعلونه ولماذا. إذا كان المعالج النفسي هو نفسه ، فعندئذ ليس لديك من تلجأ إليه.
21.06.2010, 21:28
لماذا يتم فحص التصوير بالرنين المغناطيسي للعمود الفقري كل 8 أشهر؟
ليس صحيحًا تمامًا ، آسف
بعد 8 أشهر ، يجب أن يتم ذلك بالفعل ، ثم للتشاور مع جراح الأعصاب
______________
وصف المعالج
cocculus 6 (7 أقراص بعد الظهر والمساء) يوميًا
calcar.carbonica 6 (7 أقراص لكل منهما) حتى قبل أيام من موعد النوم
calcar.phosphorus 6 (7 أقراص لكل منهما) بأرقام فردية) في وقت النوم
اشربها كلها حتى 29 يونيو
عندي سؤال أيها الخبراء هل هو مثل الفيتامينات أم العقاقير القوية ؟!
بعد قراءة هذا المقال [فقط الأعضاء المسجلين والمفعلين يمكنهم رؤية الروابط]
لا أريد حقًا أن أشربه ...
22.06.2010, 11:08
وفقًا لخبراء المنظمة (WHO) ، "استخدام المعالجة المثلية ليس له قاعدة أدلة ، وفي الحالات التي يتم فيها استخدامه كبديل للعلاج الرئيسي ، فإنه يشكل تهديدًا حقيقيًا لصحة الناس وحياتهم" ( ج) ويكيبيديا.
_____
أي نوع من الأطباء وصف لي هذا؟
تم بالفعل شراء الأدوية
لكني لا أعرف ماذا أفعل ...




