Гетеротопия серого вещества головного мозга лечение. Гетеротопия вещества мозга. Варианты строения желудочков
Е.П. Шестова, С.К. Евтушенко, Е.М. Соловьева, А.В. Душацкая
Ключевые слова: дети, аномалии головного мозга, миграционные нарушения, кортикальные дисплазии, нарушения архитектоники мозга.
Активное внедрение в практику детского невролога современных нейровизуализирующих методов обследования (КТ, МРТ головного мозга) позволило значительно расширить знания в области аномалий нейроонтогенетического процесса, определить их роль при оценке неврологического статуса ребенка и прогноза заболевания. Использование КТ и МРТ перевело прижизненное изучение структуры мозга на более высокую ступень, переключив познание с формального уровня "гипоксическая энцефалопатия" на уровень болезней, вызванных генетическим нарушением транскрипционных факторов .
Стало очевидным, что аномалии развития головного мозга являются наиболее частой причиной детской неврологической инвалидности. "Поломки" нейроонтогенетического процесса в большинстве своем представляют мультифакториальную патологию эмбрионального периода. Их моногенное наследование наблюдается нечасто, не более чем в 1% случаев. Большая часть врожденных пороков нервной системы формируется под воздействием повреждающих агентов в критические периоды эмбрионального развития органов и систем (по П.Г. Светлову), причем характер, вид порока зависит не от природы повреждающего агента (мутантный ген, химические мутагены, ионизирующая радиация, вирусы), а от возраста эмбриона. В связи с этим окончательно выяснить причину остановки развития органа или системы часто не представляется возможным.
Согласно современным представлениям о нарушении эмбриогенеза, на процессы формирования нервной системы могут повлиять следующие факторы:
экзогенные токсины;
генетические причины (преобладают спорадические случаи над наследуемыми);
эндогенные токсины (метаболические нарушения у матери, в т.ч. повышение температуры материнского организма);
инфекционные возбудители (цитомегаловирус, токсоплазма, листерии и др.).
Среди перечисленных причин, способствующих возникновению пороков развития, наиболее влиятельным является экзогенный фактор. В настоящее время бесспорным является факт глобального загрязнения среды обитания человека токсическими химическими веществами, что привело к значительному накоплению их в биосфере и дальнейшему поступлению в организм с продуктами питания, водой и воздухом. Количественный объем вновь возникающих мутаций может увеличиваться под влиянием мутагенных факторов среды, особенно таких, как ионизирующая радиация, активные химические соединения, некоторые биологические факторы. Это создает реальные предпосылки и условия для возникновения экологических поражений населения, проявляющихся прежде всего в эмбриотоксическом эффекте. Ускорение научно-технического прогресса принципиально изменило среду обитания человека. Во-первых, в ней появилось много факторов, с которыми человек ранее не сталкивался (например, 60 тыс. новых химических веществ). Во-вторых, среда изменяется в очень быстром темпе. Генотип популяций не успевает адекватно реагировать на изменение среды. Это приводит к тому, что в измененных экологических условиях возникают наследственные болезни нового класса - экогенетические болезни. Суть их сводится к тому, что определенная доля популяции имеет аллель, который проявляет патологическое действие при воздействии конкретного фактора среды. Новый класс экогенетических болезней до сих пор во многом еще не расшифрован, хотя он имеет огромное значение с точки зрения медицины труда, гигиены питания, окружающей среды . Таким образом, увеличение числа пороков головного мозга вследствие спонтанных мутаций за счет пагубного влияния экологии все больше завоевывает место во взглядах на этиологию аномалий головного мозга.
Ведущая роль в диагностике многих пороков развития головного мозга принадлежит МРТ. С помощью этого обследования появилась возможность прижизненно выявить у больного ребенка такие аномалии мозга, которые ранее не определялись и соответственно не рассматривались в качестве причины неврологических расстройств у детей.
Особую ценность этот метод исследования приобретает в ранние сроки постнатального развития, так как в период новорожденности нарушенное состояние ребенка с пороком головного мозга необоснованно трактуется как внутриутробный менингоэнцефалит, гипоксическое или родовое повреждение нервной системы.
С помощью радиологических методов исследования четче визуализируются аномалии развития головного мозга, связанные с нарушением формы и строения (архитектоники) серого вещества. В меньшей степени это касается нарушения строения белого вещества. Поэтому большую часть пороков связывают с аномалией коры головного мозга и называют обобщенно корковыми дисплазиями.
Пороки головного мозга могут развиться на всех этапах эмбрионального и частично в фетальном периоде. Если "поломка" происходит во время формирования прозэнцефалона (2-3-й месяц внутриутробного развития), то возникают грубые, нередко "видимые глазом" пороки, о которых можно судить по наличию у больного сопутствующего лицевого дизостоза. К ним, например, относится голопрозэнцефалия, формирующаяся в строго фиксированные для ее развития сроки - 22-24-й дни внутриутробного развития. Такие аномалии головного мозга можно диагностировать и без дополнительных методов обследования, так как они сопряжены с грубой специфической неврологической симптоматикой, лицевым дизостозом, костными нарушениями.
Наибольший интерес для клинициста представляют пороки развития головного мозга, формирующиеся вследствие аномальных процессов развития мозга с 6-й по 20-ю неделю внутриутробного развития, происходящих в следующие периоды :
3-4-й месяц гестации - процесс пролиферации (начало с 7-й недели);
3-5-й месяц гестации - центробежная миграция (начало с 8-й недели);
5-й месяц гестации - нейронная организация (ламинация, гиритация и сулькация).
Аномалии развития, формирующиеся в эти периоды, получили названия дисмиграционных нарушений головного мозга, или аномалий (болезней) нейронной миграции, трансмантийных дисплазий, нарушений архитектоники головного мозга и т.д. Часто эти названия и понятия смешиваются друг с другом, и порой их трудно разделить между собой, так как для каждого нарушения отсутствует специфическая симптоматика.
Исследователями обнаружена "мутация гена, нарушающая миграцию и расслоение нейронов при закладке структур мозга (RELN-ген, хромосома 7q22). Идентифицирован продукт этого гена - белок реелин-гликопротеид, служащий "проводником" для нейронов" .
Дисмиграционные нарушения проявляются симптомами средней и тяжелой степени органического поражения нервной системы. Их симптоматика во многом зависит от локализации нарушений структуры мозга и от их распространенности. Тем не менее, картинки на МРТ с явной аномалией головного мозга не всегда связаны с клиническими проявлениями патологических симптомов, что в настоящее время малообъяснимо. Вероятно, такие случаи являются исключением из правил, которые своим существованием и подтверждают эти правила. На степень неврологических расстройств может повлиять распространенность (площадь, объем) нарушений архитектоники головного мозга, известных в морфологии как мальпозиция и мальориентация. К сожалению, эти изменения плохо визуализируются на МРТ.
В целом симптоматика аномалий головного мозга четко выражена, но малоспецифична. Как правило, более грубые расстройства проявляются уже в период новорожденности нарушением адаптации, судорожным синдромом. По мере роста ребенка все более четко формируется задержка психомоторного развития, очаговый неврологический дефицит разной степени выраженности, часто - синдромокомплекс церебрального паралича. Эпилептические приступы у ребенка появляются в разные возрастные периоды, но чаще это происходит в первое десятилетие, нередко они резистентны к терапии . Часто многие синдромы сочетаются друг с другом, но могут быть и изолированным проявлением порока развития головного мозга.
На возраст появления эпилептических приступов вследствие аномалий развития головного мозга может повлиять так называемый критический период развития ребенка. Не все тут ясно и понятно, но то, что эпиприступы появляются в различные возрастные периоды с наглядной визуализацией очага на МРТ, очевидно.
Почему эпиприступы, обусловленные пороками развития головного мозга, появляются в различные возрастные периоды? Ответ на этот вопрос частично может дать следующее утверждение Ю.Е. Вельтищева: "Изменения в генетической программе регуляции нормального роста и развития ребенка проявляются дискретностью, т.е. условной обособленностью отдельных периодов онтогенеза. …В постнатальном развитии критические периоды, или фазы, разделяют отдельные переломные этапы онтогенеза - они представляют собой своеобразные "верстовые столбы" в общей программе развития человека" . Выделение постнатальных критических периодов, или фаз, развития было предложено Ю.Е. Вельтищевым и соавт. еще в 1983 г. При этом авторы основывались на объективных и хорошо известных проявлениях репрессии генов и генного переключения. К таким критическим периодам ребенка относятся:
неонатальный;
период 3-6 мес.;
второй год жизни;
возраст 6 лет;
пубертатный период.
Понятие кортикальной дисплазии объединяет следующие варианты нарушения нейронной организации: лиссэнцефалия (агирия), пахигирия, микрополигирия, шизэнцефалия и трансмантийная дисплазия. Все они могут носить очаговый и генерализованный характер.
Одним из проявлений аномальной нейрональной и глиальной организации является трансмантийная дисплазия. По определению A.J. Barcovich, фокальная трансмантийная дисплазия (focal transmantle dysplasia) - это участок нарушения архитектоники, который образовался вследствие аномального развития стволовой клетки и расположен от стенки желудочка мозга до кортекса . В литературе встречается такое понятие, как генерализованная фокальная трансмантийная дисплазия - большая область мозга с широкими нерегулярными извилинами и бороздами, с областями гиперинтенсивности и изоинтенсивности серого вещества к белому. Белое вещество, возможно, также аномально. Клинически трансмантийная дисплазия проявляется грубым очаговым неврологическим дефектом и эпилепсией.
Лиссэнцефалия (агирия) и пахигирия - недоразвитие мозговых извилин с гладкой поверхностью мозговых гемисфер, может быть тотальной и очаговой. В целом для лиссэнцефалии характерна умственная отсталость, раннее начало эпилепсии по типу инфантильных спазмов. Встречается как у девочек, так и у мальчиков. Часто регистрируется специфический паттерн ЭЭГ- генерализованная бета-активность высокой амплитуды. Тотальная агирия сопровождается ленточной гетеротопией, известной как синдром "двойной коры".
Описаны два морфологических типа лиссэнцефалии .
1-й - тип Bilschowski, для которого характерна 4-слойная кора. Четвертый слой сформирован из гетеротопических нейронов. Этот тип часто ассоциируется с другими аномалиями - гетеротопиями, макро- и микрогириями, шизэнцефалией и др. Клинически у больных отмечается гипотония, умственная отсталость, эпилептические пароксизмы по типу инфантильных спазмов, миоклоний, синдрома Леннокса - Гасто. Данный тип имеет генетическую и хромосомную детерминированность. Он является основным морфологическим признаком синдромов Варбурга и Секкеля (карликовость с птицеголовостью), синдромов Miller - Dilker и Norman - Roberts (эпилепсия, умственная отсталость, лицевой дисморфизм и другие стигмы), связанные с делецией 17-й хромосомы.
2-й тип - Walker"s лиссэнцефалия с полным отсутствием кортикального слоя. Сочетается с гипоплазией мозжечка, моста, аномалией глаз и другими мальформациями мозга. Может встречаться при синдроме Dendy, синдроме Walker - Warburg.
Микрогирия (микрополигирия) - множество мелких, коротких, неглубоких извилин . Чаще встречается фокальная микрогирия различной площади. Она может являться структурной основой многих генетических и хромосомных синдромов (Денди - Уокера, Арнольда -Чиари, Цельвегера, неонатальной адренолейкодистрофии и др.). Микрогирия является морфологическим дефектом при синдроме Foix - Chavany - Marie (умственная отсталость и псевдобульбарный паралич).
Микрогирия (полимикрогирия) - еще один вариант корковой дисплазии, обозначающий участок множества мелких, неглубоких извилин с нарушением строения серого вещества. Полимикрогирия, которая располагается с обеих сторон сильвиевой борозды, имеет специфические клинические проявления и получила название "врожденный двусторонний перисильвиев синдром" . Клиническими симптомами ее являются: врожденная центральная диплегия лицевой, глоточной и жевательной мускулатуры, 100%-ное нарушение движения языка в сочетании с умственной отсталостью и эпилепсией. Судороги дебютируют, как правило, на первом году жизни. По своему характеру они могут быть как фокальными, так и генерализованными, иногда по типу инфантильных спазмов, резистентны к противосудорожной терапии.
В литературе можно встретить еще один термин - "фокальная корковая дисплазия" (ФКД), претендующий на самостоятельность. Но, по мнению многих исследователей , это есть не что иное, как фокальная микрополигирия. ФКД - частичное нарушение нейроонтогенетических процессов нейронной миграции, результатом чего является образование патологических корковых участков (гигантские нейроны и причудливой формы астроциты, явления мальпозиции и мальориентации). Область преимущественной локализации ФКД - лобные и височные отделы мозга.
Основные нозологические критерии пароксизмов:
эпиприпадки кратковременны (не более 1 мин);
сложные парциальные припадки с минимальными явлениями постприступной спутанности;
вторичная генерализация припадков происходит быстрее, чем при височной эпилепсии;
часто демонстративные и необычные двигательные феномены;
высокая частота автоматизмов в начальной фазе припадков;
частые внезапные падения.
Для фокальной корковой дисплазии характерны выраженные, демонстративные и порой необычные двигательные феномены (жестовые автоматизмы (de novo), педалирование по типу топтания на месте), сопровождающие припадки. Во время приступа выражена моторная манифестация, включающая атипичные позные установки по типу билатеральных либо унилатеральных тонических поз и/или атонические эпизоды. Между приступами на ЭЭГ иногда отмечаются необычные и черезвычайно активные фокальные эпилептические разряды в виде повторяющихся спайков.
Своеобразной аномалией нейронной миграции является шизэнцефалия - тотальная патология с формированием глиальных миграционных траекторий, простирающаяся от желудочков до коры головного мозга. Данный порок развития хорошо визуализируется на томограммах головного мозга в виде различной степени выраженности щелей. В классическом варианте эти щели в коре головного мозга заканчиваются "открытыми губами" (рис. 3б). Стенки щелей выстланы патологически утолщенной корой. При данном пороке ликвородинамика не нарушена, она полностью компенсирована. Возле щелей, как правило, находятся очаги гетеротопии и/или полимикрогирии . Клинические проявления шизэнцефалии ассоциируются со многими неврологическими симптомами и синдромами в виде:
гемиплегии (при унилатеральном расположении);
тетрапареза (при билатеральном расположении);
судорожного синдрома;
грубой задержки психомоторного развития.
Наиболее частым вариантом миграционных нарушений является гетеротопия - скопление нейронов, остановившихся в различных аномальных местах на пути следования к коре головного мозга. Такая остановка происходит не позже 5-го месяца внутриутробного развития. Изолированный участок узловатой массы называется "гетеротопион". В настоящее время описаны следующие варианты гетеротопии:
субэпендимальная нодулярная (узелковая) гетеротопия;
ленточная (слоистая, ламинарная) гетеротопия;
изолированная (одиночная) гетеротопия;
синдром "двойной коры".
Субэпендимальная узелковая (нодулярная) гетеротопия связана с мутацией гена FLN1 (Хq28). При этом мальчики погибают, а девочки рождаются с нодулярной гетеротопией. Субэпендимальная гетеротопия может быть одиночной и множественной. Локализуется чаще в области вентрикулярного треугольника и височных и затылочных рогах желудочков головного мозга. Нередко визуализируемые очаги субэпендимальной гетеротопии расценивают как очаговые ишемические поражения мозга или как кальцинаты, что затрудняет диагностику заболевания. У больных с изолированной субэпендимальной гетеротопией судороги обычно появляются во втором десятилетии. При локализации гетеротопиона в субкортикальной области кора головного мозга часто аномальная, с тонкими и мелкими извилинами. У таких больных отмечается различная степень задержки психомоторного развития, зависящаяся от размера и местоположения гетеротопиона. Пароксизмы развиваются почти у всех больных.
Наиболее часто у больных встречаются одиночные гетеротопионы. В отличие от гамартомы, при туберозном склерозе они не накапливают контрастное вещество.
Для ленточной (слоистой, ламинарной) гетеротопии характерно скопление гетеротопионов параллельно предполагаемой коре головного мозга. Данный вариант гетеротопии получил название синдрома "двойной коры". Его можно обнаружить при X-сцепленной лиссэнцефалии, развивающейся в результате мутации гена DCX (XLIS) Xq22.3-q23). При этом девочки рождаются с синдромом "двойной коры".
Представляем клинико-радиологический анализ 22 детей в возрасте от 2 месяцев до 1 года, находившихся в неврологическом отделении областной детской клинической больницы г. Донецка с 2003 по 2005 год.
Для анализа были отобраны больные со среднетяжелыми и тяжелыми расстройствами нервной системы, которым было проведено МРТ головного мозга в режимах Т1 и Т2.
У всех больных отмечали задержку психомоторного развития средней и тяжелой степени, отсутствие редукции тонических рефлексов, задержку формирования рефлексов выпрямления различной степени выраженности, полиморфные эпилептические приступы. Судороги были представлены синдромами Ohtahara и West, генерализованными тоническими пароксизмами, очаговыми и генерализованными миоклониями. В неонатальном периоде у 86% больных был диагностирован синдром угнетения, у 32% - синдром возбуждения, у 14% - судорожный синдром. У 65% детей эти состояния новорожденных были расценены только как гипоксическое поражение головного мозга, а у 12% - только как проявление внутриутробной инфекции. Ни у одного ребенка в период новорожденности не было проведено радиологическое исследование и не был диагностирован порок головного мозга.
Наиболее частым признаком грубых расстройств нервной системы были фокальные трансмантийные пороки развития. На МРТ и КТ у этих детей находили прямые и косвенные признаки нарушения миграции нейронов, различное их сочетание. К косвенным признакам пороков головного мозга относили увеличение в размерах межполушарной борозды, субарахноидальных пространств, вентрикуломегалию без клинических проявлений гидроцефалии. Косвенные признаки сопровождали практически все грубые дисмиграционные нарушения. Выраженное расширение межполушарной борозды и субарахноидальных пространств (как показатель недоразвития мозга) чаще обнаруживали в передних отделах полушарий.
Среди прямых признаков аномалий мозга у больных с тяжелыми расстройствами нервной системы наиболее часто встречались расщелины мозга, расцененные нами как вариант шизэнцефалии. Они были различных размеров, с одной или с обеих сторон.
Еще одним частым прямым признаком аномалий головного мозга были различные нарушения рисунка извилин (сулькации). Их отмечали в виде участков пахигирии (реже диффузной), когда были определены явные признаки упрощенного рисунка мозговых извилин. Реже встречали фокальную микрополигирию.
Еще одним частым проявлением фокальной трансмантийной дисплазии у данной категории больных были различные по форме и площади аномалии МР-сигнала, отмечавшиеся вдоль всей мантии головного мозга. Эти изменения трудно трактовать как какой-то определенный порок развития. Возможно, это один из вариантов нарушения архитектоники.
Наряду с пахигирией, вентрикуломегалией, расширением межполушарной борозды у части больных отмечали гетеротопии. Чаще встречали субэпендимальную гетеротопию (узловое скопление нейронов вокруг боковых желудочков), нередко неправильно трактовавшуюся как последствие ишемического поражения головного мозга или как кальцинаты вследствие перенесенной внутриутробной инфекции. У таких больных на разных этапах развития появлялся судорожный синдром. Гетеротопию в виде единичных узелков между корой и желудочками мозга (подкорковая гетеротопия) встречали редко и всегда в сочетании с другими трансмантийными расстройствами. Изолированную гетеротопию без других аномалий мозга у обследованных детей не встречали.
Надо отметить, что у всех больных выявляли различное сочетание различных вариантов дисмиграционных аномалий, что, вероятно, и определяло тяжесть неврологической симптоматики. Опыт показывает, что единичные пороки развития проявляются не такой выраженной неврологической симптоматикой, которая иногда и вовсе отсутствует. При этом единичные аномалии развития, например гетеротопии, определяются как находка. Но угроза появления пароксизмов у ребенка на следующем этапе развития остается.
Полагаем, что в диагностике аномалий головного мозга практическому врачу помогут следующие стандарты.
Отсутствие критического периода, в том числе тяжелой гипоксии в неонатальном периоде, при наличии патологии неврологического статуса дает возможность предполагать аномалию развития головного мозга, особенно у доношенного новорожденного.
Особое внимание к увеличению размеров желудочков мозга: у недоношенного ребенка изолированная вентрикуломегалия чаще всего является следствием гипоксического поражения нервной системы. У доношенного новорожденного вентрикуломегалия нередко является радиологическим проявлением аномалии мозга.
Для дифференциальной диагностики с внутриутробным энцефалитом помогут специфические иммунологические исследования ликвора.
При наличии судорожного синдрома в неонатальном периоде ребенок должен пройти радиологическое обследование на наличие аномалий головного мозга.
Гипотония в период новорожденности является частым симптомом грубых пороков развития головного мозга.
Задержка темпов психомоторного развития и нарушение развития постуральных рефлексов часто также являются синдромами аномалий головного мозга.
Выявление пороков развития головного мозга в как можно более ранние сроки жизни не может быть переоценено. Без своевременной диагностики таких аномалий развития пациент будет обречен получать терапию по поводу гипоксического поражения мозга или внутриутробной инфекции до тех пор, пока диагноз порока мозга не станет очевидным в более старшем возрасте ребенка.
Литература
1. Алиханов А.А. Нейрорадиологическая модель различных вариантов нарушения нейронной миграции // Журнал неврологии и психиатрии. - 2004. - №10. - С. 81-85.
2. Бочков Н.П. Вклад генетики в медицину // Журнал неврологии и психиатрии. - 2002. - №2. - С. 3-15.
3. Вельтищев Ю.Е. Актуальные направления научных исследований в педиатрии // Российский вестник перинатологии и педиатрии. - 2003. - №1. - С. 5-11.
4. Вельтищев Ю.Е., Юрьева Э.А. О значении методов лабораторной диагностики для профилактической (превентивной) педиатрии // Российский вестник перинатологии и педиатрии. - 2000. - №5. - С. 6-14.
5. Barkovich A.J., Kuzniecky R.I., Bollen A.W., Grant P.E. Focal transmantle dysplasia: A specific malformation of cortical development // Neurology. - 1997. - V. 49, №4.
6. Cohen M.M., Jr. The Child With Multiple Birth Defects. - Second edition. - New York: Oxford University Press, 1997. - 267 p.
7. Gordon Neil. Epilepsy and Disorders of Neuronal Migration. I Introduction // Developmental Medicine and Child Neurology. - 1996. - V. 38. - Р. 1053-1057.
8. Volpe J. Neurology of newborne. - New York: Raven Press, 1986.
Ключевые слова: эпилепсия, фокальная корковая дисплазия, гетеротопия серого вещества, кортикография
Цель : оценка результатов хирургического лечения эпилепсии у пациентов с нарушениями миграции нейронов коры головного мозга.
Материалы и методы : оперировано 4 пациента в возрасте от 20 до 37 лет (2 мужчин и 2 женщины) с эпилепсией, вызванной различными нарушениями развития коры головного мозга.
Результаты : у всех пациентов в клинической картине наблюдались парциальные приступы с вторичной генерализацией на протяжении от 6 до 22 лет до момента госпитализации. При МРТ головного мозга у троих пациентов были выявлены фокальные корковые дисплазии и у одного пациента - диффузная перивентрикулярная гетеротопия серого вещества головного мозга. Троим пациентам с ФКД была проведена имплантация кортикографических электродов для определения зоны коры ответственной за развитие приступов. Пациентам с ФКД была выполнена топэктомия очагов с интраоперационной кортикографией, пациенту с перивентрикулярной гетеротопией - лобэктомия правой лобной доли. Инфекционных и неврологических осложнений после проведенных вмешательств не отмечено. При морфологическом исследовании препаратов у 2 пациентов был выявлен Тейлоровский тип ФКД, у одной пациентки - нетейлоровский тип ФКД и у одного пациента - диффузная перивентрикулярная гетеротопия серого вещества. Через 12 месяцев в послеоперационном периоде у троих пациентов с ФКД результат хирургического лечения оценен как класс IА по шкале Engel (полное избавление от приступов), у пациента с гетеротопией серого вещества - II по шкале Engel (уменьшение частоты приступов на 50%)
Выводы . У пациентов с фармакорезистентной эпилепсией необходимо учитывать возможную этиопатогенетическую роль нарушений миграции нейронов коры. Хирургическое лечение может являться опцией, позволяющей достичь стойкой клинической ремиссии и социальной адаптации пациентов.
Шизэнцефалия — аномалия строения коры. Возникает вследствие нарушения развития головного мозга на 2-5 неделе беременности. Заболевание связано с нарушением миграции нейронов к коре больших полушарий во время формирования нейронных сетей мозга.
Содержание:
Что такое шизэнцефалия?
Вследствие недостаточного сосудистого питания или его отсутствия часть мозговой ткани не формируется. Шизэнцефалия — не процесс разрушения ткани, а следствие ее недоразвития (линейный дефект ткани мозга, характеризующийся отсутствием клеток серого вещества).
Средний возраст начала проявления симптомов заболевания — 4 года (от 3-4 недель до 12 лет).
Шизэнцефалия бывает двух типов.
Закрытая расщелина — 1 тип. Характеризуется односторонним или двусторонним линейным участком коры головного мозга с несовершенной структурой. Стенки расщелин смыкаются, желудочки сообщаются с субарахноидальным пространством. Полость расщелины — небольшая бороздка, покрытая эпендимным эпителием и арахноидальной мозговой оболочкой. Не заполняется ликвором, поэтому диагностировать патологию во внутриутробном периоде развития на нейросонографии невозможно.
Открытая (разомкнутая) расщелина — 2 тип. Может наблюдаться с одной и с обеих сторон. Стенки дефекта отделены друг от друга просветом, заполненным ликвором. Его протяженность: от стенок желудочков до субарахноидального пространства. На УЗИ разомкнутая шизэнцефалия выявляется по увеличению желудочков.
Симптомы
Сомкнутая шизэнцефалия составляет более 50 % всех диагностированных случаев. В 30 % случаев заболевание сочетается с прогрессирующей гидроцефалией, для устранения которой проводится вентрикулярное шунтирование.Количество и тяжесть симптомов зависит от вида шизэнцефалии: односторонняя или двусторонняя, от локализации дефекта коры.
Односторонние расщелины вызывают парезы, частичные или полные параличи на одной стороне тела. Большинство детей, когда вырастают, имеют средние умственные способности, уровень физических возможностей близок к норме.
Признаки односторонней закрытой шизэнцефалии у большинства пациентов ограничиваются такими нарушениями развития: отсутствие инициативы, отставание от равных по возрасту детей в умственном и физическом плане (очевидно во время совместных игр), умеренные нарушения восприятия речи. Нарушения координации движений наблюдаются на стороне тела, противоположной пораженной области.
Двусторонние расщелины имеют более тяжелую симптоматику: задержки физического и психического развития, трудности в изучении языка и обучении основным предметам в школе. Вследствие несовершенных связей между головным и спинным мозгом возможно ограничение двигательных функций. Двустороннее нарушение координации возможно при билатеральной (двусторонней) шизэнцефалии даже при небольшом размере расщелин.
Другие признаки шизэнцфалии:
- низкий мышечный тонус;
- гидроцефалия (накопление жидкости в желудочках мозга);
- микроцефалия (голова меньше нормы), иногда макроцефалия (из-за гидроцефалии);
- частые судорожные приступы.
Окружность головы новорожденного в возрасте до года при гидроцефалии может увеличиться до 50-75 см вместо нормальных 40 см в 3 месяца и 47 см в год.
У всех детей с шизэнцефалией диагностируется фокальная эпилепсия (четко ограниченная зона эпиактивности).
Разновидности приступов:
- Сложные фокальные припадки — затуманенное сознание, поворот головы, неподвижная фиксация взгляда, миоклонус (судорожные подергивания мышц) нижних конечностей. Обычно наблюдаются только на одной стороне тела.
- Сложные приступы с вторичной генерализацией (предваряются аурой или очаговым приступом).
- Простые припадки.
Реже встречаются миоклонические (ритмические подергивания групп мышц, провоцирующие непроизвольные движения) и тонические (неожиданное расслабление мышц) приступы. Они могут повторяться по 4-8 раз в месяц или реже, иногда возникают только несколько раз за жизнь.
Частотность и выраженность эпилептических приступов зависит не от разновидности шизэнцефалии, а от наличия сегментов кортикальной дисплазии (аномальной структуры коры больших полушарий).
В 100 % случаев шизэнцефалия характеризуется нарушением высших корковых функций: зрение, слух, чувствительность (обоняние, осязание, вкус) различной степени тяжести. Двигательные нарушения более выражены при лобной локализации расщелин.
Шизэнцефалия редко бывает самостоятельной патологией. Обычно выявляется в сочетании с группой аномалий , также сформировавшихся в результате нарушений процессов онтогенеза (развития организма) во время беременности:
- дисгенезия (недоразвитие) или отсутствие мозолистого тела;
- вентрикуломегалия (увеличение желудочков с нарушением оттока ликвора);
- гипоплазия мозжечка (отвечает за двигательные функции и координацию);
- полимикрогирия (множество лишних извилин, неправильное расположение слоев коры головного мозга);
- гетеротопия серого вещества (аномальное скопление и неправильная локализация);
- дилатация (смещение) или дефекты стенок, недоразвитие рогов желудочков головного мозга .
Клиническая картина шизэнцефалии дополняется последствиями порока мозга:
- гидроцефальная форма головы (аномально высокий лоб, увеличенная верхняя часть черепа, сильно очерченные и смещенные вперед надбровные дуги, сильно выраженный венозный рисунок на лбу);
- нарушения иннервации мышц, обеспечивающих движение глазных яблок, внутренних мышц глаза и век;
- аномальная мимика или ее отсутствие из-за неправильной иннервации мышц лица;
- бульбарный паралич (нарушения речи, глотания, неспособность управлять (двигать) мышцами лица);
- повышение мышечного тонуса;
- спастический тетрапарез (парез всех конечностей, асимметрия и нарушения мышечного тонуса);
- отсутствие или нарушения безусловных рефлексов;
Иногда неврологические признаки шизэнцефалии менее тяжелые, чем изначально предполагают врачи по результатам МРТ.
Что вызывает шизэнцефалию?
Точная причина шизэнцефалии неуточнена. Большинство исследователей выдвигает теории, связанные с генетическими и сосудистыми нарушениями.
Мутации в генах гомеобокса , отвечающих за рост и миграцию нейробластов (предшественников нейронов), наблюдаются у многих, но не у всех детей с шизэнцефалией. Генетическая теория возникновения подтверждается случаями шизэнцефалии у братьев и сестер.
На развитие заболевания могут повлиять инфекции (например, цитомегаловирус) и лекарства .
Какие процессы провоцируют появление пространства в сером веществе?
Другие высказывают иное мнение: расщелины в сером веществе образуются в результате сосудистой окклюзии . Закупорка или отсутствие внутренних сонных или средней мозговой артерий приводит к ишемическому инсульту и впоследствии к некрозу мозга.
Диагностика
Обследование и симптоматическое лечение проводятся в психоневрологическом отделении.Врачи используют такие инструментальные методы диагностики:
- Магнитно-резонансная томография.
- Рентгеновская компьютерная томография.
- Электроэнцефалография дополняется пробами с открыванием и закрыванием глаз, фотостимуляцией и гипервентиляцией (ребенка просят вдыхать-выдыхать быстро и глубоко).
У всех детей с шизэнцефалией на ЭЭГ выявляется замедление фоновой активности, а также одно из двух изменений:
- локальная эпилептическая активность в лобно-височных отделах;
- повсеместная эпилептическая активность без определенного очага.
Из-за наличия гидроцефалии разомкнутая шизэнцефалия похожа на порэнцефалию , однако во втором случае расщелина покрыта не эпителиальной, а соединительной или глиальной (вспомогательной) тканью. Заболевание могут перепутать с голопрозэнцефалией (полным или частичным отсутствием деления переднего мозга на полушария).
КТ редко используют в диагностике шизэнцефалии, так как МРТ позволяет получить более полное представление о патологии.

С помощью магнитно-резонансной томографии выявляются сопутствующие нарушения развития головного мозга:
- гетеротопия серого вещества (узелки в сером веществе под оболочкой желудочков);
- гипоплазия зрительного нерва (недостаточное количество аксонов, структурных единиц нейронов);
- агенезия прозрачной перегородки при лобной локализации шизэнцефалии;
- септооптическая дисплазия (нарушения развития гипофиза, прозрачной перегородки, зрительного нерва).
Лечение
Предусмотрено симптоматическое лечение шизэнцефалии.
Тетрапарез, гемипарез, судороги, спастичность мышц, задержку психомоторного развития, лечат электростимуляцией или микрополяризацией головного мозга, психотерапией, противоэпилептическими препаратами, применяют ботулинотерапию (блокировка передачи нежелательных сигналов от нервов к мышцам), используется ортопедическое лечение.
Пациенты с легкой формой шизэнцефалии не испытывают рецидивов после начала лечения противоэпилептическими препаратами.
Какие врачи кроме невролога и нейрохирурга помогут ребенку?
Врачи как минимум 3 специальностей могут помочь улучшить качество жизни:
- Физиотерапевт назначит терапию для улучшения прогноза развития моторики, а именно: возможности сидеть и стоять (при тяжелом течении). Детям с умеренной симптоматикой помогут упражнения для укрепления мышц рук и ног.
- Услуги трудотерапевта понадобятся, если ребенок не сможет выполнять действия, требующие хорошо развитой мелкой моторики: самостоятельно кушать, одеваться. Трудотерапия сделает доступной полноценную жизнь и выполнение функций дома, в садике, школе.
- Логопед улучшит навыки устной речи и глотания.
Каков прогноз?
Шизэнцефалия имеет преимущественно благоприятный прогноз для жизни. В случае своевременного оказания реанимационных и/или реабилитационных мероприятий и при последующем лечении наступает ремиссия. Проблемы с двигательной активностью сохранятся на всю жизнь, есть риск умственной отсталости, но большинство пациентов могут полноценно жить в обществе.Помимо эпилепсии, главной проблемой больных шизэнцефалией является гидроцефалия. При постоянном увеличении жидкости с одной стороны происходит смещение желудочков и сдавление окружающих тканей, в том числе продолговатого мозга (регулирует деятельность сердца и функцию дыхания). Умеренную гидроцефалию лечат фармакологически, но не всегда врачи могут предложить другие варианты, кроме шунтирования.
История маленького пациента: мальчик, 2 года.
Мать — 25 лет, отец — 29 лет, первая беременность, удовлетворительное здоровье, отсутствие вредных экологических факторов в районе проживания и на работе.
Впервые предположили гидроцефалию при УЗИ на 34 неделе. Из районной поликлиники пациентку направили в областной перинатальный центр.
Размеры плода на фетометрии соответствовали сроку беременности. При исследовании мозга в правом полушарии была отмечена полость с жидким содержимым. Сосудистые клубочки в ней позволили убедиться, что причина ее образования — не киста. Кроме разомкнутого виллизиевого круга, других изменений не выявили.
Был установлен клинический диагноз: шизэнцефалия 2 типа (с открытой расщелиной). Через 5 недель родился ребенок мужского пола. Вес: 3450 г, 7 баллов по шкале Апгар. Сразу после рождения провели НСГ, диагноз подтвердился. Мать с ребенком выписаны из роддома на 4 сутки.
Прошло 2 года. Ребенок сильно отстает от сверстников в психомоторном развитии (статика, моторика, сенсорные реакции, речь, социальное взаимодействие), двигательные возможности ограничены. Наблюдается судорожный синдром и снижение спинальных рефлексов.
Отрицательную прогностическую значимость имеет наличие черепно-лицевых аномалий, которые можно заметить визуально: микроцефалия, гидроцефальная форма головы. Подобные отклонения могут развиться у ребенка при разомкнутой шизэнцефалии.
Благоприятный для жизни прогноз ребенку дадут при сомкнутой шизэнцефалии. Разомкнутые расщелины в сером веществе, напротив, приводят к задержке психического или психо-речевого развития (ЗПР или ЗПРР), двигательным расстройствам.
История взрослой пациентки: 20 лет.
Обращение с жалобами на тортиколлис (шум и звон в ушах), эпилептические припадки с речевыми автоматизмами (неконтролируемое произношение слов), тонико-клонические судороги. Приступы эпилепсии приводят к потере сознания.
С момента рождения до обращения в больницу после последнего припадка, случившегося на занятиях в университете, диагноз шизэнцефалия не предполагался.
Краткий анамнез. При рождении отклонений не замечено, задержка развития началась в 9 месяцев, резко перестала слушаться правая сторона. После обращения к детскому неврологу сделали МРТ и КТ, поставили ДЦП (впоследствии выяснилось, что диагноз неверный). Был назначен курс вазоактивных и нейрометаболических препаратов, хотя соответствующих показаний не было.
Первый приступ эпилепсии произошел в 8 лет. Впоследствии наблюдались приступы со слуховой аурой и сильными судорогами, но без потери сознания. Было назначено множество препаратов, включая противоэпилептические средства, но болезнь прогрессировала.
В последнее время приступы начинались за несколько дней или в начале менструаций. Для лечения эпилепсии был назначен курс Депакина в сочетании с Ламикталом. Количество приступов снизилось, но если они начинались, было несколько припадков в день.
Результаты диагностики при обращении в областную клиническую больницу. На ЭЭГ зарегистрированы умеренные изменения биоэлектрической активности, нерегулярный альфа-ритм, эпиактивность в височном отделе левого полушария. МРТ-картина характерна для шизэнцефалии.
Дефекты внешности: расходящееся косоглазие, асимметрия носогубной зоны, готическое (высокое и узкое, арковидное) небо, нарушена форма зубных дуг, ихтиоз (сухая, чешуйчатая кожа) в области голеней, правая рука и нога укорочены на 2 и 2,5 см.
Неврологические проблемы: астигматизм (частичное размытие контуров изображений, нечеткое зрение), с правой стороны тела наблюдается повышение сухожильных рефлексов (судороги в мышцах при растяжении), парапарез (снижение мышечной активности), снижение чувствительности. Неустойчива в позе Ромберга (стоя прямо с вытянутыми руками). Полиневропатия (сниженная чувствительность в руках ниже локтя, гиперчувствительность в ногах ниже колена).
Пессимистичный прогноз дают детям с фармакорезистентной эпилепсией (то есть с припадками, не поддающимися купированию лекарствами). Наличие сопутствующих патологий ухудшает качество жизни и сокращает доступные возможности.
Летальный исход возможен при острых инфекциях (в том числе перешедших в хроническую форму), нарушениях метаболизма, тяжелом токсикозе, полиорганной недостаточности.

Основные морфологические отделы мозга
- передний (конечный) мозг состоит из двух больших полушарий.
- промежуточный мозг состоит из таламуса, эпиталамуса, гипоталамуса, гипофиза, который не включают в промежуточный мозг, а выделяют в отдельную железу.
- средний мозг состоит из ножек мозга и крыши четверохолмия. Верхние холмы крыши четверохолмия является подкорковым зрительным центром, а нижние холмы являются подкорковым центром слуха.
- задний мозг состоит варолиев мост и мозжечок.
- продолговатый мозг. Местом перехода продолговатого мозга в спиной мозг является большое затылочное отверстие.
Средний, задний и продолговатый мозг объединяют в ствол мозга.

Внутренняя структура больших полушарий.
- Серое вещество
- Белое вещество
Серое вещество состоит из коры, которое полностью покрывает большие полушарии головного мозга. Белое вещество расположено под серым веществом головного мозга. Однако в белом веществе также присутствуют участки с серым веществом - скопления нервных клеток . Их называют ядрами (nuclei). В норме существует четкая граница между белым и серым веществом. Дифференциация белого и серого вещества возможна на КТ, но лучше дифференцируется на МРТ.
Кортикальная дисплазия
При кортикальной дисплазии границы между белым и серым веществом стираются. В таком случае дополнительно следует использовать последовательность Т1 инверсия восстановления. На данных изображениях границы будут заметны, за исключением участков кортикальной дисплазии.

Инфаркт
При цитотоксическом отеке, развивающейся в первые минуты инфаркта головного мозга, также теряется дифференцировка между белым и серым веществом, что является ранним КТ признаком инфаркта головного мозга.







Большие полушария головного мозга
Полушария головного мозга разделяются между собой большим серповидным отростком. В каждом полушарии выделяют 4 доли:
- лобная доля.
- теменная доля
- затылочная доля
Лобная доля отделяется от теменной при помощи центральной или раландовой борозды, которая отлично визуализируется, как на аксиальных, так и на сагиттальных срезах.
Лобная доля отделяется от височной доли при помощи латеральной борозды, которая отлично визуализируется, как на сагиттальных и аксиальных, так и на фронтальных срезах.
Теменная доля отделяется от затылочной доли при помощи одноименной теменно-затылочной борозды. Данная линия еще разделяет каротидный и базиллярный бассейн.
Некоторые авторы в отдельную борозду выделяют островок, который является большим участком коры, покрывающий островок сверху и латерально, образует крышечку (лат. pars opercularis) и формируются из части прилегающих лобной, височной и теменной долей.
Границы долей


Границы долей
Границы лобных и теменных долей.
Омега - ?
Центральная борозда
Симптом усов – постцентральная извилина.
Поясная извилина – постцентральная извилина.
Для правильного определения границы лобных и теменных долей сначала находим центральную борозду. В данную борозду вписывается символ Омега – ? на аксиальных срезах.
Также помогают симптом усов, расположенных перпендикулярно срединной линии и изображение, которых соответствуют постцентральной борозде. Кпереди от постцентральной извилины расположена соответственно центральная борозда.
Поясная борозда.
На сагиттальных срезах нужно найти мозолистое тело над ним расположена поясная борозда, которая кзади и кверху продолжается в постцентральную борозду, от которой кпереди расположена центральная или роландова борозда.

Лобная доля
Лобная доля имеет большие размеры и одна из главных извилин является прецентральная извилина, являющаяся корковым центром движения. В лобной доле также отмечают верхнюю, среднюю и нижнюю извилины. Перечисленные извилины идут сверху вниз и параллельно друг другу.
На нижней поверхности лобной доле прямые и глазничные извилины, между которыми располагаются обонятельные тракты и луковицы. Данные области повреждаются при травмах.

Травматическое повреждение лобной доли
У данного пациента мы отмечаем симметричные повреждения базальных отделах обеих лобных долей, что соответствуют посттравматическим изменениям.

Зона Брока
Также важной зоной является зона Брока, которая расположена в дистальных отделах нижней лобной извилины. Ее локализация важна при планировании нейрохирургического вмешательствах. Данную зону легко найти, вспоминая о значке Макдональдс.

Инфаркт с вовлечением в патологический процесс зона Брока
У данного пациента острый инфаркт, обусловленный окклюзией передней ветви М2 левой СМА. Повреждения лобной доли с вовлечением в патологический процесс зоны Брока.

Теменная доля
Позади центральной борозды расположена постцентральная извилина, служащая корковым анализатором общей и проприоцептивной чувствительности.
Кзади расположены верхние и нижние теменные дольки.
В верхней теменной дольке располагается ядро кожного анализатора, ответственного за стереогнозию – способность узнавать предметы наощупь.
В нижней теменной дольке располагается двигательный анализатор, ответственный за апраксию – целенаправленные и произвольные движения.
Стереогнозия - способность узнавать предметы наощупь.
Апраксия - нарушение произвольных действий.

Атрофия предклинья
Атрофия предклинья является ранним симптомом болезни Альцгеймера еще до атрофии коры височных долей и гиппокампа.
Предклинье (Precuneus) участок теменной доли на внутренней поверхности обоих полушарий большого мозга, расположенный над мозолистым телом и впереди него.

Височная доля
В височной доле выделяют
Верхнюю височную извилину
Среднюю височную извилину
Нижнюю височную извилину. Данные три извилины параллельны друг другу и располагаются в горизонтальной плоскости.
Извилины Гешля, расположены на поверхности верхней височной извилины. Являются корковым центром слуха.
Парагиппокампальную извилину располагается на нижней поверхности височных долей в медиальных отделах. Крючок вместе с гиппокампом ответствены за обоняние. При повреждении гиппокампа нарушается память в первую очередь.
Зону Вернике. Зона Вернике расположена в дистальных отделах верхней височной извилины. Является сенсорной речевой зоной.

Затылочная доля
В затылочных долях определяются непостоянные борозды и извилины, но самая постоянная является шпорная борозда, расположенная на медиальной поверхности затылочной доли. Вокруг шпорной борозды расположены 17, 18 и 19 поля Бродмана, которые являются корковым центром зрения.

Окклюзия ЗМА
У данного пациента клинически отмечается нарушение зрения, обусловленные повреждением затылочной доли причиной, которой явился инфаркт (окклюзия ЗМА).
Подкорковое серое вещество







Подкорковое серое вещество
К подкорковому серому веществу относится:
- таламус
- базальные ядра
- хвостатое ядро
- лентикулярное ядро, в котором выделяют скорлупу и бледный шар.
- скорлупа
Внутренняя капсула состоит из переднего бедра, колено и заднее бедро.
Как найти заднее бедро?
Между таламусом и лентикулярным ядром находим гиперинтенсивный очаг, являющийся пирамидным трактом. От этого гиперинтенсивного очага проводим линию к колену, что и будет проекцией заднего бедра внутренней капсулы.
NB – не путать заднее колено с бледным шаром.
При классификации внутримозговых кровоизлияний в подкорковое серое вещество в зависимости от расположения по отношению к внутренней капсулы кровоизлияния делят на:
- латеральные
- медиальные
- смешанные
БЕЛОЕ ВЕЩЕСТВО
Комиссуральные волокна, с помощью которых полушария соединяются между собой.
Мозолистое тело (самая большая комиссура)
Передняя комиссура
Задняя комиссура (спайка свода)

Передняя комиссура
Передняя комиссура располагается под клювом мозолистого тела позади концевой пластинки и соединяет некоторые части обонятельного мозга: гиппокампальные извилины, левые и правые крючки височных долей.
Задняя комиссура
Задняя комиссура относится к эпиталамусу, находится у корня эпифиза и соединяет соответствующие части среднего и промежуточного мозга.
Практическое значение:
Для оценки мозолистого тела используется бикомиссуральная линия в сагиттальной плоскости. Бикомиссуральная линия проводится через верхний край передний коммисуры и нижней край задней комиссуры.

Мозолистое тело
Мозолистое тело состоит:
Ствол или тело (передний и задний отдел)
Каждый отдел соединяет гомолатеральный отдел головного мозга.
Формирование мозолистого тела.
Мозолистое тело развивается в особом порядке:
От колена, затем тела, валик и в конце развивается клюв.
Миелинизация мозолистого тела идет от задних отделов к передним отделам.
Данные знания помогают сузить дифференциальный диагноз при патологиях мозолистого тела.

Дисгенезия и атрофия мозолистого тела
При дисгенезии мозолистого тела хорошо сформировано колено и передние отделы мозолистого тела, но отсутствует валик и клюв. Данная патология является врожденной. Патология представлена слева.
При атрофии мозолистого тела хорошо сформированы задние отделы мозолистого тела (задний отдел тела и валик), но при этом уменьшены в размерах клюв, колено и передний отдел тела. Данные изменения являются приобретенными.
Многие заболевания поражают мозолистое тело, поэтому наличие очагов не являются патогномоничным для определенного заболевания.

Болезнь Маркиафавы-Биньями
Болезнь Маркиафавы-Биньями (центральная дегенерация мозолистого тела, Маркиафавы синдром, экстрапонтинный миелинолиз).
Встречается у лиц злоупотребляющих алкоголем. У данных лиц на МРТ выявляется поражение валика и задних отделов ствола (тела) мозолистого тела.
На хронических стадиях болезни Маркиафавы-Биньями визуализируется мозолистое тело в виде сэндвича, при котором сохраняется верхних и нижних слоев мозолистого тела, но с некрозом средних слоев.
Белое вещество
Белое вещество:
- перивентрикулярное
- глубокие отделы (семиовальные центры)
- U-волокна
Перивентрикулярное белое вещество расположено в непосредственной близости от боковых желудочков головного мозга.
U-волокна соединяют кору близлежащих извилин или субкортикальное белое вещество.
Глубокие отделы белого вещества расположенные между перивентрикулярным и субкортикальным белым веществом.
Очаги в белом веществе:
Очаги в белом веществе классифицируются в соответствии с локализацией:
- перивентрикулярные
- юкстакортикальные
- субкортикальные
- очаги в глубоком белом веществе

Перивентрикулярные очаги
перивентрикулярные (единичные или множественные, мелкие или крупные, сливающиеся между собой)

Юкстакортикальные очаги
juxta – около. Данные очаги локализуются в u-волокнах и непосредственно прилежат к серому веществу, то есть между очагом и серым веществом отсутствует прослойка белого вещества.
По форме данные очаги бывают разные, как повторять форму u-волокон, также могут округлой и неправильной формы. Данная локализация патогномонична для РС.

Субкортикальные очаги
Субкортикальные очаги – это очаги, которые локализуются вблизи коры головного мозга, но при этом между очагом и корой есть прослойка белого вещества.

Очаги в глубоком белом веществе.
Данные очаги встречаются при различных заболеваниях головного мозга.




ЖЕЛУДОЧКИ ГОЛОВНОГО МОЗГА
Боковые желудочки состоят из:
- передних (лобных) рогов
- задних (затылочных) рогов
- нижних (височных) рогов
Боковые желудочки соединяются с третьем желудочком с помощью парных отверстий Монро.
Третий желудочек имеет неправильную форму за счет наличия карманов. Отверстие третьего желудочка соответствует межталамической спайки.
Третий желудочек при помощи сильвиевого водопровода соединяется с четвертым желудочком. Из четвертого желудочка ликвор поступает в базальные цистерны через парные отверстия Люшка и непарную апертуру Можанди.
При оценки желудочков стоит обращать внимание на рога желудочков так, как при дегенеративных заболеваниях таких, как болезнь Альцгеймера, атрофия гиппокампа сопровождается с расширением височных рогов. В режиме FLAIR повышается сигнал от задних (затылочных) рогов, что является нормой также, как и асимметрия рогов.
ТРЕТИЙ ЖЕЛУДОЧЕК.
Третий желудочек располагается на срединной линии между зрительными буграми. Соединяется с боковыми желудочками посредством монроевых отверстий, с четвёртым желудочком посредством водопровода мозга.
Карманы третьего желудочка:
- Супрахиазмальный
- Инфундибуллярный
- Супрапинеальный
- Пинеальный
В норме данные карманы имеют острые углы, но при увеличении давления карманы раскрываются.
Четвертый желудочек головного мозга.
Четвертый желудочек является полостью заднего мозга и при помощи парных отверстий Люшка и непарного отверстия Мажанди соединяется с базальными цистернами.

Сосудистые сплетения
Сосудистые сплетения, продуцирующие ликвор, расположены во всех желудочках головного мозга, поэтому кальцификацию сосудистого сплетения, которая чаще визуализируется в задних рогах боковых желудочков, можно увидеть и в третьем, и в четвертом желудочке.

Туберозный склероз.
Не стоит путать обызвествление сосудистых сплетений, являющейся нормой, с патологическими состояниями. Например, с обызвествлениями боковых желудочков – перивентрикулярными туберсами при туберозном склерозе.

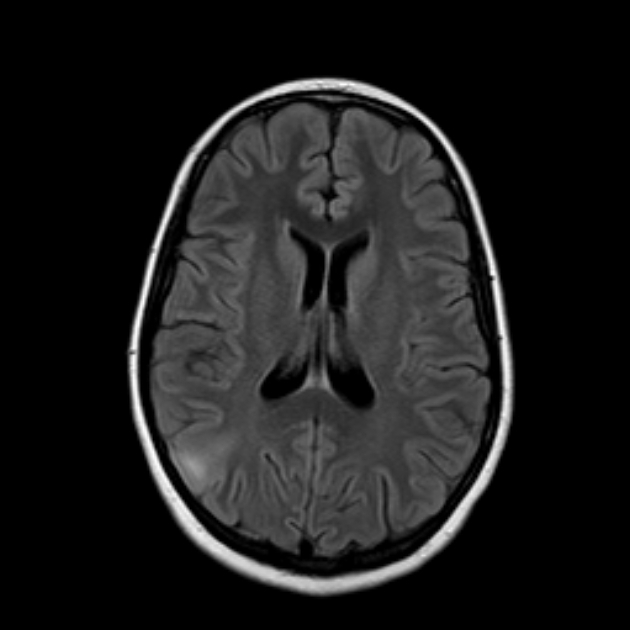
Гетеротопия серого вещества
Важно помнить, что единственное серое вещество, граничащее с боковыми желудочками – это хвостатые ядра, которые имеют четкие ровные контуры. Дополнительные структуры серого вещества, деформирующие контур боковых желудочков, являются патологическими изменениями, характерные при гетеротопии серого вещества.

Варианты строения желудочков
- полость прозрачной перегородки, которая отмечается у большинства новорожденных (закрывается со временем) и выглядит в виде треугольной формы между телами переднего бокового желудочка. Данная полость никогда ни пересекает отверстие Монро.
- полость промежуточного паруса. Одну из стенок полости, которой образует крыша третьего желудочка.
- полость Верге – это протяженная полость между телами боковых желудочков.

Коллоидная киста
Следует отличать варианты строения от коллоидной кисты, которая будет отличаться от интенсивности сигнала от ликвора практически во всех импульсных последовательностях. После введения контрастного вещества коллоидные кисты контраст не накапливают, что соответствует доброкачественному процессу.

МРТ норма - срединный сагиттальный срез. ЦСЖ - цистерны.
A - ЦИСТЕРНА КОНЦЕВОЙ ПЛАСТИНКИ
B - ЦИСТЕРНА ХИАЗМЫ
C - Межножковая цистерна
D - Обводная цистерна
Е - Квадригеминальная цистерна
F - Мостомозжечковая цистерна
G - Мостомозжечковая цистерна Prepontine pontocerebellaris Цистерна моста (препонтинная)
H - ЛАТЕРАЛЬНАЯ ЦЕРЕБЕЛЛОМЕДУЛЛЯРНАЯ ЦИСТЕРНА
I - ЦИСТЕРНА МАГНА
Изображение представлено Dr. Coenraad J. Hattingh
ЦИСТЕРНЫ ГОЛОВНОГО МОЗГА
Из четвертого желудочка головного мозга ликвор поступает в базальные цистерны при помощи парных отверстий Люшка и непарного отверстия Мажанди.
Название цистерн, исходя из локализации:
В сагиттальной плоскости:
- Супраселлярная цистерна
- Премостовая цистерна, в которой проходит основная артерия.
- Четверохолмная цистерна
- Большая или базальная цистерна мозга
В аксиальной плоскости:
- Межножковая цистерна
- Обводная цистерна соединяет межножковую и четверохолмную цистерны. Также у обводной цистерны выделяют крылья: правое и левое.
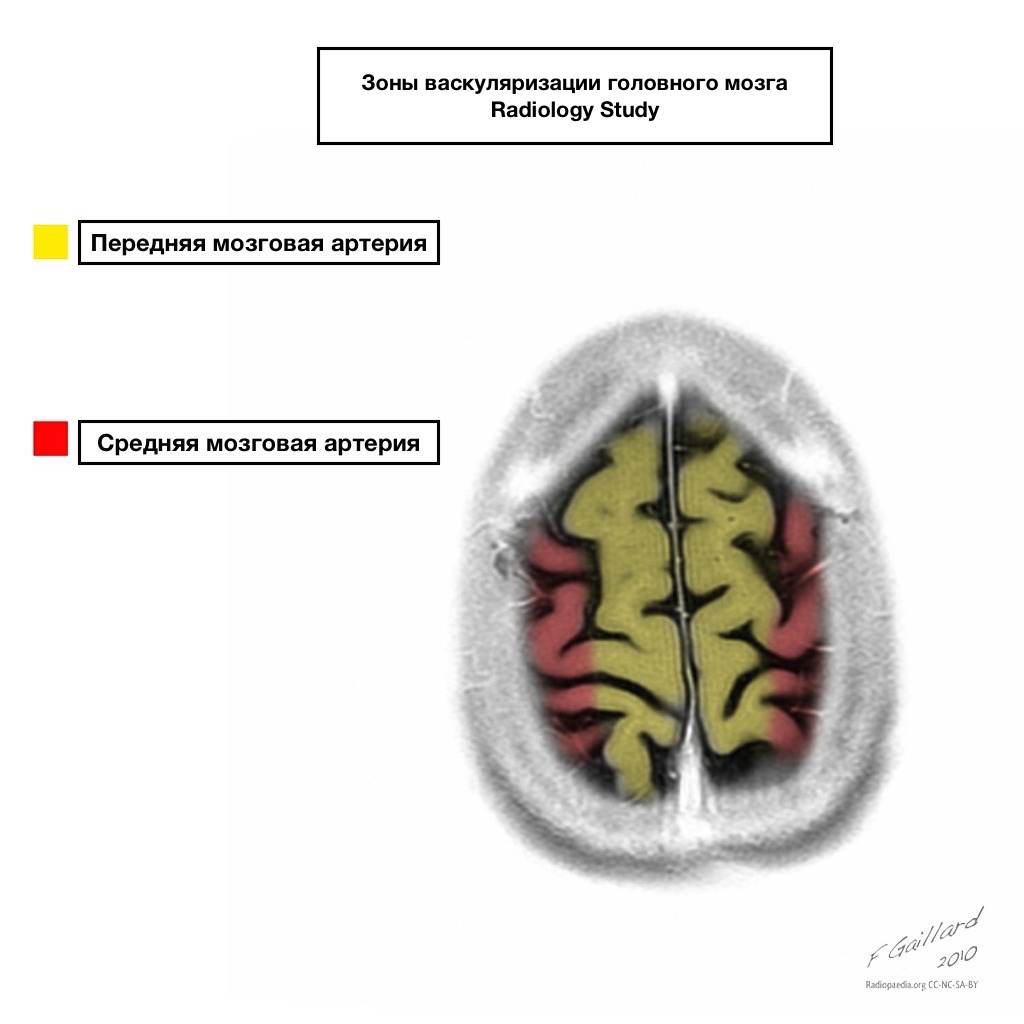









Бассейны кровоснабжения имеют четкие границы.

Зоны смежного кровоснабжения
Зоны смежного кровоснабжения на пересечении зон кровоснабжения:
Передней мозговой артерии
Средней мозговой артерии
Задней мозговой артерии.
Чаще всего инфаркта в данных зонах имеют гемодинамический характер, то есть отмечаются при падении АД.

Оболочки головного мозга
Головной мозг покрыт тремя оболочками.
- Мягкая оболочка плотно прилежит к головному мозгу, заходит во все щели и борозды, и в ней располагаются кровеносные сосуды. В определенных местах она проникает в желудочки мозга и образует сосудистые сплетения.
- Паутинная или арахноидальная оболочка ложится над бороздами и перекидывается с одной извилины на другую.
- Твердая оболочка изнутри выстилает полости черепа, плотно прилежит к ним и формирует венозные синусы и отростки, отделяющие отдельные структуры головного мозга друг от друга.
В норме оболочки головного мозга не визуализируются при МРТ, но после введения контраста твердая оболочка контрастируется.

Изменения мягких мозговых оболочек.
При лептоменингеальном карциноматозе на Т1 и Т2 безконтрастных изображениях отмечается повышение сигнала от мягких мозговых оболочек, а после введения контраста улучшает визуализацию.

Лептоменингит
Изменения мягких мозговых оболочек также нередко встречается при воспалительных изменения, например, при туберкулезном лептоменингите.

Изменение твердой мозговой оболочки
Изменение твердой мозговой оболочки встречается при интракраниальной гипотензии. При данной патологии визуализируется утолщенная твердая мозговая оболочка, интенсивно накапливающая контраст. Дополнительными критериями в постановке диагноза является увеличение в размерах гипофиза, пролабирование миндалин мозжечка в большое затылочное отверстие.

Изменение твердой мозговой оболочки также встречается при пахименингеальном карциноматозе, что проявляется утолщением твердой мозговой оболочки с интенсивным накоплением контрастного вещества и вазогенный отек, прилежащих отделов лобной доли.

Оболочечные пространства.
Оболочечные пространства – это пространства между оболочками головного мозга.
- Субарахноидальное пространство – это пространство между мягкой и арахноидальной оболочкой. В норме должна иметь интенсивность ликвора.
- Субдуральное пространство – это пространство между арахноидальной и твердой оболочкой.
- Эпидуральное пространство – это пространство между твердой оболочкой и костями черепа, которое в норме не визуализируется так, как твердая оболочка сращена с костями черепа.

Изменение субарахноидального пространства
Изменение субарахноидального пространства
Сужение. Данные изменения встречаются при объемном воздействие (опухоль, инфаркт).
Расширение. Данные изменения встречаются в посттравматический период, после инфаркта, либо при атрофии.



Оболочечные кровоизлияния
При оболочечных кровоизлияниях мы отлично можем выявить оболочки.
Виды оболочечных кровоизлияний:
Эпидуральное кровоизлияние. Обычно визуализируются в виде линзы и не распространяются за пределы швов, но могут пересекать синусы головного мозга, что является отличительной чертой от субдуральных кровоизлияний, которые никогда ни пересекают синусы головного мозга.
Субдуральное кровоизлияние. Наиболее частыми причинами является разрыв поверхностных вен в результате смещение мозга при травмах. Если в данном случае рвется и субарахноидальная оболочка, то в данном случае в субдуральное пространство попадает ликвор.
Субарахноидальное кровоизлияние. Выявляется повышение сигнала от ликвора в режиме FLAIR. Наиболее частыми причинами субарахноидального кровоизлияния является разрыв аневризмы так, как артерии, кровоснабжающие головной мозг, локализуются именно в субарахноидальном пространстве.

При патологических процессах в оболочках не используется термин доли, а вместо этого используется термин область. Например, у данного пациента менингиома лобной области.
16.06.2010, 15:06
Здравствуйте!
17 лет
Рост: 180
Вес: 72
Год назад появились боли в пояснице, левой ягодице.
Сделалли МРТ пояснично - крестцового отдела
Заключение: Умеренно выраженные дегенеративно дистрофические изменение ПОП, с наличием протрузии L5-S1 диска.
Боли прошли, только изредка в левой ягодице при длительном сидении.
Пол года назад сделали МРТ головного мозга:
В суправентрикулярной зоне правой теменной доли справа в белом веществе определяется очаг, MR -характеристики которого соответствуют серому веществу. (Вероятно, имеет место гетеротопия сеорго вещества). Других очаговых изменений струкутуры паренхимы мозга не выявлено.
Рекомендовано: МРТ с контрастным усилением.
Через месяц сделали с усилением: В динамике от 13,10,2009 - форма, размеры и структуры очага в субкортикальных отделах правой лобной доли не изменились. После ведения контрасного препарата очагов его патологического накопление не выявлено. МРТ - сигнала от очага в задних отделах правой лобной доли изоинтенсивен серому веществу, что предпологает гетеротопию, однако не исключен другой характер патологии.
В\в введен контрастный препарат Дотарем 20 мл.
Рекомендовано: контроль МРТ через 6 - 8 месяцев.
Вот, на днях должны сделать еще раз МРТ головного мозга.
Также, пол года назад была выявлена начальная остеопения (плотность поясничныз позвонков 86 %) и остеохондроз.
1. гетеротопия же была обнаружена в правой теменной области (в 1 МРТ), а во втором МРТ, который с усилением говорится о лобной правой области. почему?
Но проблемы начались позже. два месяца назад начал ходить в бассейн. Плавал брасом и на спине. Появилась пульсация в левом ухе, то есть я слышал свой пульс.
3 недели назад начал ходить в больницу. Делали уколы афлутоп, церибролизин - сначало через капельницу, потом внутримышечно. Пентоксифилин - неделю капельницей + таблетки,затем повилась тяжесть в районе сердца, тошнота, головокружение - капельницу отменили, пенктоксифмлин только таблтеками. Также кокарбаксилаза капельница, потом уколы.
В итоге пульсация как бы прошла, изредка слышна, но появилась тошнота, головокружение + звон в ушах, пропал аппетит.
4 дня назад повилась слабость в ногах (!) и боли в голове. Болит участками и ощущения такие, как будто что щиплет, подщипывает.
Это меня очень беспокоит слабость в ногах (!), такого не было раньше. Я просто не нахожу себе места. Не могу спать нормально - в районе стопы и голеностопы какие то очень неприятные ощущения, может онемения даже.
Я так беспокоюсь по поводу этой слабости в ногах и головных болей, что не знаю что и делать?
Может быть что нибудь посоветуете? Дальнейшие действия?
16.06.2010, 18:19
Неужели никто из специалистов не ответит?
Я только об этом и думаю. Эта слабость в ногах, внезапно возникающая головная больв (как будто подщипывает), звон в ушах.
Это все в 17 лет..ну ответье кто нибудь!
16.06.2010, 18:25
Выложите осмотр невролога (описание осмотра - неврологический статус) и сами МРТ. Как размещать снимки прочтите в разделе Туберкулез.
16.06.2010, 18:30
А МРТ чего? Поясницы (год назад) или головного мозга (8 мес. назад) ?
МРТ головного мозга на днях должны сделать повторно (контроль).
16.06.2010, 20:32
Все выкладывайте. Если нет возможности выложить все, то МРТ головы.
19.06.2010, 14:12
Вчера сделали МРТ головного мозга с контрастом (введено 15 мл магневиста)
Заключение: патологических изменений в паренхиме мозга, костях черепа не выявлено.
"очаговых или объемных образований в паренхиме мозга НИ ДО НИ ПОСЛЕ контрастного усиления не определяется"
Говорят никакой гетеротопии не нашли, но нам еще на прошлой МРТ (пол года назад) сказали, что это типа с рождения и это со мной на протяжении всей жизни будет. Сказали будут контролировать.
НО, на прошлой МРТ был аппарат в виде капсулы, вчера же просто, сбоку.
На прошлой Мрт вводили Дотарем 20 мл, вчера же магневист 15 мл.
Поэтому меня терзают жуткие сомнения. Как это было, теперь нет.
Также по прежнему беспокоет слабость в ногах (!), гловная боль, чаще в одной точке, так же ощущение инородноггоо тела в горле, немного головокружения и тошноты. Сплю плохо.
Снимки пока выложить возможности нет, может на следующей недели.
Ув. врачи, пожалуйста, прокомментируйте вышеизложенное!
19.06.2010, 18:04
Думаю вам нужна консультация психотерапевта.
19.06.2010, 20:26
Зачем? только из за того,что я волнуюсь из за своего здоровья?
или из за этих домыслов?
я конечно понимаю, что без снимков судить трудно, но может кто нибудь даст предположение, с чем можно связать слабость в ногах, почти постоянная головная боль, звон в ушах!
на днях появилась боль в пояснице, увеличивающаяся при ходьбе..
20.06.2010, 06:28
Осмотр невролога позволит разобраться со слабостью в ногах. Все от того, что вам делали ненужные исследования, зачем МРТ позвоночника, зачем МРТ мозга? Ведь только наличие болей, недостаточное основание для назначения этих обследований. Другого вы не описываете. Лечение тоже было совершенно не нужным, да еще и препаратами которые неэффективны и не применяются в современной медицине. Психотерапевт может помочь с лечением вашего состояния, которое с большой вероятностью обусловлено психоэмоциональным расстройством. Но это задача для очной консультации.
20.06.2010, 09:43
зачем МРТ позвоночника, зачем МРТ мозга?
как это зачем МРТ мозга? пол года назад нашли гетеротопию серого вещества в правой теменной доле. Разве после этого не нужен контроль каждые 6 - 8 месяцев?
Также год назад начались боли в пояснице, отдающие по левой ягодице - нашли протрузию. Также контроль каждый 8 месяцев. Вот, собираемся сделать МРТ на пояснично кресцовый отдел.
межпозвонковую грыжу связываю с поднятием тяжестей года 2 назад.
Как после этого не нужно было делать МРТ?
_________
Сегодня появилась пульсация в левом ухе..в прошлый раз появилась 2 месяца назад, после 7 хождений в бассейн. В прошлый раз прошла в течении 3 недель, но мне уколы делали, капельницу ставили. Не у верен, что на этот раз пульсация так быстро пройдет, и пройдет ли..(
У невролога был, она все пишет..толком ничего не говорит. Сказала сделаем МРТ мозга и посмотрит.
На днях будем делать УЗДГ шейных сосудов (почему только шейных? а головного мозга?)
и ЭЭГ
по прежнему головная в одной точке, слабость в ногах, боль в пояснице при ходьбе, прибавилась пульсация в леовм ухе (при зевании громче пульсирует)
20.06.2010, 13:16
Все верно. Первый раз зачем делали МРТ мозга? Ну ладно, нашли какую-то гетеротопию (что имхо полный бред), ну пусть, но где она сейчас? Нет ее, да? Чем помогла МРТ вам и вашему врачу? Что искали, что нашли, с какой целью, как находка объяснила ваши симптомы, как повлияла на лечение? С поясницей такая же история. Если в неврологическом статусе (осмотр невролога) нет нарушений, нет смысла делать МРТ позвоночника. Протрузии и даже грыжи вполне себе бессимптомно существуют у большинства здоровых людей. Нашли протрузию, хорошо. Как доказали связь болей с данной протрузией. Как повлияла эта находка на лечение? Зачем контроль МРТ позвоночника каждые 8 месяцев? Зачем УЗДГ, ЭЭГ? У вас эпилепсия? Что хотим найти на УЗДГ, ЭЭГ и как это повлияет на лечение? То есть это вопросы, конечно, для врача. Но мое мнение, это полны бред, вас разводят просто, либо просто не понимают что делают и зачем. Если и психотерапевт такой же, то действительно, обратиться вам не к кому.
21.06.2010, 21:28
Зачем контроль МРТ позвоночника каждые 8 месяцев?
не совсем правильно выразился, извиняюсь
через 8 месяцев, то есть вот уже надо будет делать.а потом на консультацию к нейрохирургу
______________
терапевт прописал
коккулюс 6 (по 7 таблеточек днем и вечером) ежедневно
калькар.карбоника 6 (по 7 табл) по четным перед сном
калькар.фосфор 6 (по 7 табл) по нечетным) перед сном
пить все это до 29 июня
У меня вопрос, увыжаемые специалисты, это вроде витаминов или сильно действующие препараты?!
после прочтения этой статьи [Ссылки могут видеть только зарегистрированные и активированные пользователи]
не особо и хочется это пить...
22.06.2010, 11:08
По мнению экспертов организации (ВОЗ), «использование гомеопатии не имеет доказательной базы, а в тех случаях, когда применяется в качестве альтернативы основному лечению, оно несёт реальную угрозу здоровью и жизни людей» (с) Википедия.
_____
это что за врач то мне назначил такое?
лекарства куплены уже
а что делать не знаю...




