Ишемическая болезнь сердца. Внезапная смерть при ишемической болезни сердца. Острая ишемическая болезнь сердца смерть. Смертность от ишемической болезни сердца Статистика по ишемической болезни сердца статьи
В настоящее время сердечно-сосудистые заболевания являются основной причиной смертности и инвалидности во всем мире. Ведущая роль в структуре смертности от сердечно-сосудистых заболеваний принадлежит ишемической болезни сердца.
Ишемическая болезнь сердца (ИБС) – хроническое заболевание, которое развивается при недостаточном поступлении кислорода к миокарду. Основной причиной (более чем в 90% случаев) недостаточного поступления кислорода является образование атеросклеротических бляшек в просвете коронарных артерий, артерий кровоснабщающих сердечную мышцу (миокард).
Распространенность
По данным Всемирной Организации Здравоохранения (ВОЗ) смертность от сердечно-сосудистых заболеваний составляет 31% и является наиболее частой причиной смертельных исходов во всем мире. На территории Российской Федерации этот показатель составляет 57,1%, из которых на долю ИБС выпадает более половины всех случаев (28,9%), что в абсолютных цифрах составляет 385,6 человек на 100 тысяч населения в год. Для сравнения смертность от той же причины на территории Евросоюза составляет 95,9 человек на 100 тысяч населения в год, что в 4 раза меньше, по сравнению с нашей страной.
Частота ИБС резко увеличивается с возрастом: у женщин с 0,1-1% в возрасте 45-54 лет до 10-15% в возрасте 65-74 лет, а у мужчин с 2-5% в возрасте 45-54 лет до 10-20% в возрасте 65-74 лет.
Причина развития и факторы риска
Основной причиной развития ишемической болезни сердца является атеросклеротическое поражение коронарных артерий. Вследствие определенных факторов риска, в течение длительного времени откладывается холестерин на стенках сосудов. Затем из холестериновых отложений постепенно образуется бляшка. Атеросклеротическая бляшка, постепенно увеличиваясь в размерах, нарушает ток крови к сердцу. Когда бляшка достигает значительных размеров, что вызывает дисбаланс в доставке и потребления крови миокардом, тогда ишемическая болезнь сердца начинает проявляться различными формами. Основной формой проявления является стенокардия.
Факторы риска ИБС можно разделить на модифицируемые и немодифицируемые.
Немодифицируемые факторы риска – это те факторы, на которые мы не можем влиять. К таковым относятся
- Пол . Мужской пол является фактором риска сердечно-сосудистых заболеваний. Однако вступая в климактерический период, женщины лишаются защитного гормонального фона, и риск развития неблагоприятных сердечно-сосудистых событий становится сопоставимым с мужским полом.
- Возраст. После 65 лет риск сердечно-сосудистых заболеваний резко возрастает, но не в равной степени для всех. Если у пациента минимальное количество дополнительных факторов, то риск развития неблагоприятных событий остается минимальным.
- Наследственность. Следует также учитывать семейную предрасположенность с сердчено-сосудистыми заболеваниями. Влияющими на риск является наличие сердечно-сосудистых заболеваний по женской линии до 65 лет, по мужской до 55 лет.
- Другие немодифицируемые факторы риска. К другим немодифируемым факторам относятся этническая принадлежность (например, у негроидов более высокий риск инсульта и хронической почечной недостаточности), географическая принадлежность (например, высокая частота инсульта и ИБС в России, Восточной Европе и странах Балтии; низкий риск ИБС в Китае).
Модифицируемые факторы риска – факторы, на которые можно повлиять изменением образа жизни, либо назначением лекарственных препаратов. Модифицируемые можно разделить на поведенческие и на физиологические и метаболические.
Поведенческие факторы риска:
- Курение. По данным Всемирной Организации Здравоохранения, 23% смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35-69 лет, в среднем на 20 лет. Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5 раз чаще, чем среди некурящих.
- Пищевые привычки и двигательная активность.
- Стресс.
Физиологические и метаболические особенности:
- Дислипидемия. Под этим термином понимается повышение общего холестерина, триглицеридов и нарушение баланса между фракциями холестерина. Уровень общего холестерина у пациентов должен быть на уровне не выше 5 ммоль/л. Уровень липопротеидов низкой плотности (ЛПНП) у пациентов не перенесших инфаркт миокарда не должен быть выше 3 ммоль/л, а у лиц которые перенесли инфаркт миокарда этот показатель должен соответствовать значению < 1,8 ммоль/л. Также негативный вклад в развитие неблагоприятных сердечно-сосудистых событий вносят липопротеиды высокой плотности (ЛПВП) и триглецириды. ЛПВП должны быть выше 1,42 ммоль/л, а верхняя рекомендуемая граница для триглицеридов – 1,7 ммоль/л.
- Артериальная гипертония. Для снижения риска сердечно-сосудистых осложнений важно достигать целевого уровня артериального давления менее 140/90 мм рт.ст. У пациентов с высоким и очень высоким риском сердечно-сосудистых осложнений необходимо снизить артериальное давление до 140/90 мм рт.ст. и менее, в течение 4 недель. В дальнейшем, при условии хорошей переносимости, рекомендуется снижение АД до 130/80 мм рт.ст. и менее.
- Ожирение и характер распределения жира в организме. Ожирение – обменно-алиментарное хроническое заболевание, которое проявляется избыточным развитием жировой ткани и прогрессирует при естественном течении. Оценить избыточную массу тела можно по формуле определяющую индекс массы тела (ИМТ):
ИМТ= масса тела (кг)/рост 2 (м 2). Если ИМТ 25 и более – показание для снижения веса.
- Сахарный диабет. Учитывая высокий риск развития нежелательных сердечно-сосудистых событий при СД, а также тот факт, что первый инфаркт миокарда или мозговой инсульт у больных СД чаще заканчиваются летально, гипогликемическая терапия является важным компонентом первичной профилактики нежелательных сердечно-сосудистых событий у больных СД II типа.
Для расчета степени риска разработана шкала SCORE . Данная шкала позволяет рассчитать 10-ти летний риск сердечно-сосудистого заболевания.
Клинические проявления ИБС

Наиболее характерными жалобами при ишемической болезни сердца являются:
Загрудинная боль, связанная с физической нагрузкой или стрессовыми ситуациями
Одышка
Перебои в работе сердца, ощущение нарушения ритма сердца, слабость,
Из данных анамнеза большое значение имеют продолжительность и характер болей, одышки или аритмии, связь их с физической нагрузкой, объём физической нагрузки, который пациент может выдержать без возникновения приступа, эффективность различных лекарственных средств при возникновении приступа (в частности, эффективность нитроглицерина).
При стенокардии болевой синдром продолжается до 30 минут, в случае развития инфаркта миокарда боль может продолжаться несколько часов.
Формы ИБС
Диагностика ИБС

Диагностика ишемической болезни сердца включает оценку имеющихся у пациента жалоб: характер и локализация болевых ощущений, их продолжительность, условия возникновения, эффект от приема препаратов нитроглицерина.
Обязательно проводится электрокардиографическое исследование (предпочтителен мониторинг ЭКГ), нагрузочные тесты (велоэргометрия, тредмил-тест и др), золотым стандартом в диагностике является - селективная коронарография . Дополнительно применяются сцинтиграфия миокарда, компьютерная томография (для исключения пороков сердца и аневризм сердца). В плане определения прогнозов и оценки риска сердечно-сосудистых осложнений - определение холестерина и липопротеидов сыворотки крови и др.
Лечение ИБС
Основной целью в лечении хронической ишемической болезни сердца является снижение потребности сердца в кислороде, либо увеличение доставки кислорода. В связи с вышеизложенным лечение ИБС можно разделить на медикаментозное и хирургическое.
К медикаментозному лечению относится лекарственная терапия, основными группами препаратов являются бета-адреноблокаторы, нитроглицерин (для купирования острых приступов), нитраты длительного действия, блокаторы кальциевых каналов. При гиперхолестеринемии назначают статины, для предупреждения тромбообразования – малые дозы ацетилсалициловой кислоты. При наличии сопутствующей артериальной гипертонии – препараты снижающие артериальное давление.
При отсутствии эффекта от консервативной терапии проводится хирургическое лечение:
Профилактика ИБС
Предупредить заболевание всегда легче, чем лечить!
Поскольку основная роль в развитии ишемической болезни сердца отводится атеросклерозу, то и профилактика этого недуга должна быть направлена на борьбу с развитием атеросклеротического поражения коронарных артерий. Необходимо воздействовать на факторы риска. Если на немодифицируемые факторы повлиять мы никак не можем, то всю профилактику направляем на модифицируемые факторы:

Прекращение курения! Курение является одной из основных причин развития атеросклероза, артериальной гипертонии, ишемической болезни сердца и инсульта. И, напротив, прекращение курения приводит к снижению риска заболевания.
Контроль веса и соблюдение рекомендации по диете. Назначается диета с низким содержанием холестерина и жиров: ограничивается употребление жирных сортов мяса, жирных молочных продуктов, наваристых бульонов; часть животных жиров рекомендуется заменить растительными. Полезны морепродукты, а также овощи и фрукты содержащие большое количество клетчатки.
Не менее важна и борьба с гиподинамией. Для ежедневных кардиотренировок необходимо выполнять курс специальных упражнений, проводить достаточно времени на свежем воздухе.
Контроль артериального давления. Необходимо четко соблюдать рекомендации по медикаментозному и не медикаментозному лечению артериальной гипертонии. Наиболее эффективно создать дневник давления с записью утренних и вечерних показаний. Такой простой способ не только поможет осуществлять ежедневный самоконтроль, но и даст максимально полную картину заболевания вашему врачу.
P .S . Помните, не занимайтесь самолечением, так как не знание осложнений препаратов, может привести к неблагоприятным последствиям.
В нашем центре мы поможем не только провести полный объем всех необходимых обследований , но и подобрать самый эффективный и безопасный способ лечения сердечно-сосудистых заболеваний.
Экология здоровья: Если эта эпидемия распространилась столь широко, но при этом её можно предотвратить, почему мы ничего не делаем?..
Глава из книги Майкла Грегера «Как не умереть. Пища, способная предотвращать и лечить болезни»
Представьте себе, если бы террористы создали биологическое оружие, которое бы распространялось без препятствий и беспощадно убивало ежегодно примерно 400 тысяч американцев. Это равнозначно одному человеку каждые 83 секунды – каждый час, круглые сутки, год за годом.
Эта пандемия не сходила бы с первых полос новостей. Лучшие военные и медицинские умы занимались бы поиском лекарства от этой чумы. И работа бы не прекратилась, пока террористическая атака не была бы остановлена.
К счастью, мы не теряем ежегодно сотни тысяч людей из-за угрозы, которую можно предотвратить … или теряем?
На самом деле, теряем. Это биологическое оружие – не смертельный микроб, но оно убивает ежегодно столько же американцев, сколько погибло во всех предыдущих войнах. Его можно остановить – но не в лаборатории, а прямо в нашем продовольственном магазине, на кухне и за обеденным столом. Для этого не нужны ни вакцины, ни антибиотики. Достаточно простой вилки.
Так что же происходит? Если эта эпидемия распространилась столь широко, но при этом её можно предотвратить, почему мы ничего не делаем?
Убийца, о котором идёт речь, - это ишемическая болезнь сердца , и она поражает практически каждого, кто есть стандартную американскую пищу.
Наш главный убийца
Убийца №1 в США – это жировые отложения на стенках артерий, именуемые атеросклеротическими бляшками .
У большинства американцев, потребляющих обычную пищу, бляшки накапливаются внутри коронарных артерий – кровеносных сосудов, окружающих сердце подобно короне, и снабжающих его кровью, богатой кислородом.
Образование бляшки названо атеросклерозом – от греческих слов athere (кашица) и sklerosis (затвердение), это уплотнение артерий карманами с кашицей из холестерина, накапливающейся под внутренней выстилкой сосудов.
Этот процесс занимает десятилетия, бляшки постепенно сужают пространство для тока крови.
Затруднённое кровоснабжение сердечной мышцы может вести к болям в груди и ощущению сдавленности, которые возникают при нагрузке и известны как грудная жаба . Если бляшка разрывается, внутри артерии может образоваться кровяной сгусток (тромб) . Такое внезапное нарушение кровотока может вызвать сердечный приступ (инфаркт) , повреждающий или даже убивающий часть сердца.
Когда речь идёт о болезни сердца, вы можете вспомнить своих друзей или близких, страдавших многие годы до своей смерти от боли в груди и одышки. Однако для большинства американцев, внезапно умирающих от ишемической болезни сердца, первый симптом болезни может оказаться последним. Это называется «внезапная коронарная смерть» . Смерть наступает в течение часа после появления симптомов.
Другими словами, вы можете даже не осознать, что рискуете, пока не будет слишком поздно. Вы можете чувствовать себя превосходно, а часом позже – уйти из жизни. Именно поэтому так важно предотвратить ишемическую болезнь сердца, пока вы с ней не познакомитесь ближе.
Пациенты часто задают вопрос: «Разве болезнь сердца – не последствие старения?» Мне хорошо понятно, откуда берётся это распространённое заблуждение. Сердце в течение жизни сокращается миллиарды раз. Разве мотор не должен когда-нибудь заглохнуть? Нет.
Существует масса фактов, свидетельствующих, что раньше во многих частях мира об ишемической болезни сердца даже не слышали. Например, в известном Китайском Исследовании (проект Китай-Корнелл-Оксфорд) учёные выясняли пищевые привычки и частоту хронических заболеваний у сотен тысяч китайцев, живущих в сельской местности.
Например, в провинции Гуижоу с населением 500 тысяч человек в течение 3 лет не было зарегистрировано ни одного случая смерти от ишемической болезни сердца у мужчин в возрасте до 65 лет.
В 1930-40е годы врачи, получившие западное образование, создали большую сеть миссионерских больниц в Африке к югу от Сахары. Они заметили, что многие из хронических болезней, опустошающих страны так называемого развитого мира, отсутствовали на большей части Африканского континента. В Уганде – стране восточной Африки с многомиллионным населением – ишемическая болезнь сердца «почти отсутствовала».
Может быть, жители этих стран просто умирали слишком рано, не доживая до болезни сердца? Нет. Врачи сравнили данные вскрытий в Уганде и США у людей, умерших в одном и том же возрасте. Учёные обнаружили, что из 632 вскрытий в Сент-Луисе, штат Миссури, у 136 были сердечные приступы. А у 632 людей того же возраста в Уганде? Лишь один сердечный приступ. У угандийцев инфаркты случались в 100 раз реже, чем у американцев. Врачи были настолько поражены, что изучили ещё 800 случаев смерти в Уганде. Из более 1400 случаев вскрытий лишь в 1 случае выявлен один небольшой заживший рубец в сердце, то есть, инфаркт не был смертельным. Повсюду в промышленно развитых странах ишемическая болезнь сердца является ведущей причиной смерти. В центральной Африке ИБС была настолько редкой, что убивала менее 1 из тысячи.
Исследования иммигрантов показывают, что устойчивость к болезни сердца никак не связана с африканскими генами . Когда люди переселяются из регионов с низким риском в регионы с высоким риском, заболеваемость резко возрастает по мере принятия диеты и образа жизни на новом месте жительства . Исключительно низкая частота ИБС в сельских районах Китая и Африки связана с исключительно низким уровнем холестерина в этих популяциях.
Хотя диета в Китае и диета Африке отличаются, у них есть нечто общее: обе диеты основаны на растительных продуктах, таких как зерновые и овощи . Употребляя много пищевых волокон и очень мало животного жира, люди имеют средний уровень холестерина ниже 150 мг/дЛ (6, 7) – столько же, сколько у людей, находящихся на растительной диете.
Что всё это значит? Это значит, что ишемическая болезнь сердца – это результат выбора.
Если вы посмотрите на зубы людей, живших за 10 тысяч лет до изобретения зубной щётки, то увидите, что на них почти нет кариеса. Они никогда не пользовались зубными нитями – и всё же не имели кариеса. Это потому, что в то время ещё не было конфет. Причина, по которой люди получают кариес – это удовольствие от сладостей, которое перевешивает расходы и дискомфорт от лечения зубов. А если речь идёт об атеросклеротических бляшках в артериях? Это вам не удаление зубного налёта. Это вопрос жизни и смерти.
Болезнь сердца – главная причина, от которой мы умираем. От каждого из нас зависит, что есть и как жить, но не лучше ли делать сознательный выбор, изучив предсказуемые последствия наших действий? Так же, как мы можем избегать сладкого, чтобы не портить зубы, мы можем избегать транс-жиров, насыщенных жиров и других продуктов, вызывающих закупорку артерий.
Давайте посмотрим, как развивается ишемическая болезнь сердца в течение жизни, и узнаем, как простой выбор диеты может предотвратить, остановить и даже излечить болезнь.
Рыбий жир – это миф?
Согласно рекомендациям Американской ассоциации кардиологов, люди в группе высокого риска ишемической болезни сердца должны консультироваться с врачом о приёме пищевых добавок с рыбьим жиром, содержащим омега-3 жиры. Благодаря им капсулы с рыбьим жиром создали многомиллиардный бизнес. Ежегодно американцы потребляют более 100 тысяч тонн рыбьего жира.
А что говорит наука? Способны ли добавки с рыбьим жиром предотвращать и лечить ИБС, или это сказки? В Журнале Американской медицинской ассоциации был опубликован системный обзор и мета-анализ лучших рандомизированных клинических испытаний эффектов омега-3 жиров на продолжительность жизни, смертность от заболеваний сердца, частоту внезапных смертей, инфарктов и инсультов. В обзор были включены работы не только с добавками на основе рыбьего жира, но и влияние советов есть больше жирной рыбы.
Что оказалось? В целом учёные не обнаружили положительного влияния рыбьего жира на общую смертность , смертность от заболеваний сердца, частоту внезапных смертей, инфарктов или инсультов.
А может, он помогает предотвратить повторный инфаркт? Увы, такого эффекта не обнаружено.
Откуда вообще взялась эта идея, что омега-3 жиры, содержащиеся в рыбе и добавках на основе рыбьего жира полезны? Как-то было отмечено, что якобы у эскимосов реже бывает болезни сердца, но это оказалось мифом. Некоторые ранние исследования выглядели обнадёживающе. Например, проведённое в 1980х годах исследование DART с участием 2000 мужчин выявило, что в группе, которой рекомендовали есть жирную рыбу, смертность была на 29% меньше. Это впечатляет, и неудивительно, что исследование привлекло к себе такое внимание. Но люди забыли о повторном исследовании, DART-2, давшем противоположные результаты. Второе исследование было проведено той же группой учёных, в нём участвовали 3000 мужчин. Но в этот раз у участников, которым рекомендовали есть жирную рыбу и особенно тех, кого снабдили капсулами с рыбьим жиром, был повышен риск смерти от болезни сердца.
После сопоставления всех исследований учёные сделали вывод: использование в ежедневной клинической практике омега-3 жиров не обосновано .
Что же делать врачам, когда пациенты следуют рекомендациям Американской ассоциации кардиологов и требуют добавок с рыбьим жиром? Вот что сказал об этом директор отдела по Липидам и обмену веществ Сердечно-сосудистого института Mount Sinai:
“С учётом отрицательных результатов этого и других мета-анализов, наша задача как врачей – остановить активные продажи всем нашим пациентам добавок на основе рыбьего жира …”
Ишемическая болезнь сердца начинается в детстве
Исследование, опубликованное в 1953 году в Журнале Американской медицинской ассоциации, радикально изменило наше понимание того, как развивается ишемическая болезнь сердца. Учёные провели серию из 300 вскрытий американцев, погибших в Корейской войне, средний возраст которых составил 22 года. Поразительно, но у 77% солдат уже были видимые признаки атеросклероза коронарных сосудов. У некоторых артерии были сужены на 90% или более. Это исследование «ярко показало, что атеросклеротические изменения появляются в коронарных артериях за многие годы и десятилетия до того, как ишемическая болезнь сердца (ИБС) становится клинически явной проблемой».
Более поздние исследования жертв случайных смертей в возрасте от 3 до 26 лет обнаружили, что жировые полоски – первая стадия атеросклероза – присутствуют почти у всех американских детей к возрасту 10 лет. После достижения 20 и 30 лет эти жировые полоски могут превращаться в полноценные бляшки – такие, какие были найдены у американских солдат во время Корейской войны. И к 50-60 годам они начинают нас убивать.
Если читателю этих строк больше 10 лет, для вас вопрос состоит не в том, желаете ли вы с помощью здоровой пищи предотвратить болезнь сердца, а в том, хотите ли вы излечиться от той болезни сердца, которая у вас уже есть.
Насколько рано начинают появляться эти жировые полоски? Атеросклероз может начинаться уже до рождения. Итальянские учёные посмотрели внутрь артерий новорождённых, умерших вскоре после рождения. Оказалось, что если у матери высокий уровень холестерина из ЛПНП (липопротеинов низкой плотности), то артерии их детей будут с большей вероятностью повреждены. Эти находки указывают, что атеросклероз может начинаться как болезнь неправильного питания не в детстве, а уже внутриутробно .
Стало общей привычкой беременным женщинам отказываться от курения и употребления алкоголя. Но для заботы о будущем поколении необходимо переходить и на здоровое питание.
Согласно главному редактору Американского Журнала по кардиологии, доктору Робертсу, единственным критическим фактором риска для образования атеросклеротических бляшек является холестерин, а именно повышенный уровень в крови ЛПНП (липопротеинов низкой плотности).
ЛПНП также называют «плохим» холестерином, т.к. с помощью него холестерин откладывается в стенки артерий.
Вскрытия тысяч молодых жертв несчастных случаев показали, что уровень холестерина в крови тесно связан с выраженностью атеросклероза в их артериях.
Чтобы резко снизить уровень ЛПНП, вам нужно резко сократить употребление трёх веществ:
1) транс-жиров, которые поступают из обработанных продуктов и содержатся в мясе и молочных продуктах;
2) насыщенных жиров, присутствующих преимущественно в продуктах животного происхождения и искусственной пище (фастфуд и т.п.);
3) в меньшей степени – пищевого холестерина, содержащегося исключительно в животных продуктах, особенно яйцах.
Замечаете закономерность? Все три источника плохого холестерина – фактора риска №1 для инфаркта – содержатся в животных продуктах и обработанной искусственной пище . Это хорошо объясняет, почему в популяциях с традиционной диетой на основе растительных продуктах в целом были защищены от эпидемии ишемической болезни сердца.
Это же холестерин, болван!
Доктор Робертс был не только главным редактором Американского Журнала кардиологии в течение более чем 30 лет; он – исполнительный директор Института Сердца и сосудов Baylor и автор более чем 1000 научных публикации и более десятка книг по кардиологии. Он в теме.
В своей редакционной статье «Это же холестерин, болван!» доктор Робертс доказывает, что существует только один истинный фактор риска ишемической болезни сердца: холестерин .
Вы можете быть диванным курильщиком-лежебокой с ожирением и диабетом, и у вас по-прежнему не будет атеросклероза, пока уровень холестерина в крови находится на достаточно низком уровне.
Оптимальный уровень ЛПНП – 50-70 мг/дл, и очевидно, чем ниже – тем лучше. Такой уровень имеет новорождённый, такой уровень имеют люди в популяциях, где практически нет ИБС, и на этом уровне останавливается прогрессирование атеросклероза в испытаниях по снижению уровня холестерина.
Уровень ЛПНП около 70 мг/дл соответствует общему уровню холестерина примерно 150 – это уровень, ниже которого отсутствовали смерти от ишемической болезни сердца в известном Фрамингемском Исследовании Сердца (Framingham Heart Study) – проекте длительностью несколько десятилетий, направленном на выявление факторов риска болезни сердца.
Доктор Робертс пишет: «Если бы такая цель была поставлена, это бы положило конец великому бедствию Западного мира».
Средний уровень холестерина у жителей США гораздо выше 150 мг/дл – он составляет около 200 мг/дл. Если у вас в анализах уровень общего холестерина составит 200 мг/дл, то врач может оценить его как нормальный. Однако в обществе, где нормально умирать от инфаркта, иметь «нормальный» холестерин не так уж и хорошо.
Чтобы полностью обезопасить себя от инфаркта, вам нужно снизить уровень ЛПНП по меньшей мере ниже 70 мг/дл. Как отметил доктор Робертс, чтобы достичь этой цели для всей нашей популяции, есть два пути: посадить более сотни миллионов американцев пожизненно на лекарства или рекомендовать им всем перейти на диету на основе цельных растительных продуктов.
Так что выбор простой: лекарства или диета . Все виды медицинской страховки включают в себя холестерин-снижающие статины, так зачем менять диету, если вы можете просто пить таблетки всю оставшуюся жизнь? К сожалению эти препараты работают не так хорошо, как о них принято думать, и к тому же могут вызывать нежелательные побочные эффекты.
Желаете жареной картошки с вон тем Липитором?
Препарат Липитор – статин, снижающий холестерин – стал бестселлером всех времён, с мировыми продажами более 140 млрд долларов. Этот класс лекарств вызвал настолько большой энтузиазм в медицинском сообществе, что некоторые медицинские чиновники предлагали добавлять его в питьевую воду, как добавляют фториды. Один кардиологический журнал даже предложил продавать в качестве добавки к фастфуду «МакСтатин» наряду с кетчупом, чтобы помочь нейтрализовать эффекты вредной пищи.
Для людей с высоким риском ишемической болезни сердца, нежелающим или неспособным снизить уровень холестерина естественным образом, с помощью пищи, преимущества статинов в целом больше их рисков.
Однако у этих препаратов есть побочные эффекты – такие как повреждение печени или мышц . Некоторые врачи назначают регулярные анализы крови пациентам, принимающим эти средства – чтобы отслеживать токсическое воздействие на печень. Также можно проверять кровь на присутствие продуктов разрушения мышц; однако данные биопсий показывают, что у людей, принимающих статины, может идти разрушение мышц даже без лабораторных признаков или симптомов типа слабости или болей в мышцах.
Снижение мышечной силы и работоспособности, иногда связанные со статинами, могут быть не столь важны для более молодых людей; однако для пожилых они повышают риск падений и травм.
Не так давно возникли новые опасения. В 2012 году вышло новое обязательное требование к предупреждению врачей и пациентов о том, что эти препараты могут вызывать побочные эффекты в отношении головного мозга: потеря памяти и спутанность.
Также оказалось, что статины повышают риск развития диабета.
В 2013 году исследование с участием нескольких тысяч пациенток с раком груди показало, что длительное применение статинов может удвоить риск инвазивного рака молочной железы у женщин. Главной причиной смерти у женщин является ишемическая болезнь сердца, а не рак, поэтому польза статинов всё-таки перевешивает воможные риски, но зачем брать на себя риск, если можно снижать уровень холестерина естественным путём?
Доказано, что растительная диета снижает уровень холестерина столь же эффективно, как лучшие статины, но без всякого риска . На самом деле, «побочные эффекты» здорового питания всегда желательны: меньше риск рака и диабета, защита печени и головного мозга – об этом много говорится в данной книге.
Ишемическую болезнь сердца можно вылечить
Переходить на здоровое питание никогда не рано, а вот когда уже поздно? Основатели медицины здорового образа жизни – Натан Притыкин, Дин Орниш и Калдуэлл Эсселстин (Nathan Pritikin, Dean Ornish, Caldwell Esselstyn Jr.) набрали пациентов с далеко зашедшей болезнью сердца и предложили им растительную диету, очень похожую на ту, которую используют те популяции в Азии и Африке, что не страдают от ишемической болезни сердца. Они надеялись, что здоровое питание остановит развитие болезни и предотвратит прогрессирование.
Но произошло нечто удивительное.
Болезнь начала уходить. Пациентам становилось всё лучше. Как только они отказались от диеты, засоряющей артерии, их организмы начали растворять некоторые из уже сформировавшихся бляшек. Просвет артерий расширился без лекарств или операций, даже в некоторых случаях тяжёлого поражения трёх коронарных артерий. Это указывает, что организм сам стремился к исцелению, но ему никогда не давали на это шанса.
Вы можете пойти к врачу и пожаловаться на боль в голени. «Не проблема» - вы услышите в ответ; вам выпишут обезболивающие. Вы вернётесь домой и будете продолжать биться голенью об стол три раза в день, но от обезболивающих вам будет полегче. Спасибо современной медицине! Именно это происходит, когда люди принимают нитроглицерин от боли в груди. Медицина может дать значительное облегчение, но она ничего не делает с причиной болезни.
Ваш организм хочет вернуть себе здоровье, если вы позволите ему это сделать. Но если вы продолжите вредить себе три раза в день, вы нарушите процесс исцеления.
Возьмём курение и риск рака лёгких. Одна из наиболее поразительных вещей, которые я узнал в медицинском институте: через 15 лет после того, как вы бросите курить, ваш риск получить рак лёгких сравнится с риском человека, который никогда не курил. Ваши лёгкие могут полностью очиститься от всей смолы, как будто вы никогда не курили.
Ваше тело хочет быть здоровым. И каждую ночь вашей жизни курильщика, когда вы засыпаете, начинается процесс исцеления пока – бац! – вы не зажжёте сигарету следующим утром. Точно так же, как вы вредите лёгким каждой затяжкой, вы вредите своим артериям каждым укусом. Практикуя умеренность, вы просто бьёте себя молотком поменьше, так зачем бить себя вообще? Можно перестать себе вредить, сойти с накатанной колеи и дать возможность телу провести процесс исцеления.
Эндотоксины, калечащие ваши артерии
Вредные продукты нарушают не только структуру ваших артерий, но также и их работу. Артерии – это не просто трубки, через которые течёт кровь. Это – динамичные живые органы.
Уже примерно 20 лет назад стало известно, что один приём фаст-фуда – сосиски и яйца МакМаффин – на несколько часов снижает эластичность артерий, вдвое ограничивая их способность нормально расслабляться.
И как только это воспалительное состояние начинает проходить спустя 5-6 часов – пора обедать!
И вы снова бьёте по артериям новой порцией вредной еды, отчего многие американцы постоянно находятся в опасной зоне хронического вялотекущего воспаления.
Нездоровая еда не просто вызывает внутреннее повреждение когда-нибудь через 10 лет, а делает это прямо здесь и сейчас, спустя несколько часов после попадания в рот.
Первоначально учёные возлагали всю вину на животный жир или белок, но недавно внимание переключилось на бактериальные токсины, известные как «эндотоксины» .
Некоторая пища, такая как мясо, содержит бактерии, которые запускают воспаление вне зависимости от того, живые они или мёртвые, даже после полной тепловой обработки.
Эндотоксины не разрушаются ни при термической обработке, ни кислотой в желудке, ни пищеварительными ферментами; поэтому после употребления животных продуктов эти эндотоксины оказываются в кишечнике. Затем с помощью насыщенных жиров они переносятся через стенку кишечника в кровь, где могут запускать воспалительную реакцию в артериях.
Это явление может объяснить то, почему так быстро пациенты с сердечно-сосудистыми заболеваниями испытывают облечение от перехода на растительную диету, включающую фрукты, овощи, цельные злаки и бобы.
По данным доктора Орниша, в течение нескольких недель после перехода на растительную диету как с физическими упражнениями, так и без них, у пациентов происходит 10-кратное снижение частоты приступов стенокардии. Такое быстрое исчезновение болей в груди происходит гораздо быстрее, чем организм способен очистить артерии от бляшек.
То есть, растительная диета не только помогает очистить артерии, но и улучшает их ежедневную деятельность .
Напротив, в контрольной группе, где пациенты следовали обычным рекомендациям врачей, произошло повышение частоты приступов стенокардии на 186%. Неудивительно, что их состояние ухудшилось: они продолжали употреблять ту же пищу, из-за которой их артерии пришли в плачевное состояние.
Мощное действие смены диеты хорошо известно вот уже много десятилетий. Например, статья под названием «Стенокардия и веганская диета» была опубликована в Американском журнале по сердцу (the American Heart Journal) ещё в 1977 году.
Веганская диета содержит только растительную пищу, исключает мясо, молочные продукты и яйца. Врачи описали случаи типа следующего: мужчина 65 лет с выраженной стенокардией, при ходьбе приходится останавливаться каждые 9-10 шагов. Не может дойти даже до почтового ящика. Перешёл на веганскую диету, и боли уменьшились за несколько дней. Через несколько месяцев мог ходить по горам, боли полностью отсутствуют.
Вы ещё не готовы к здоровому питанию? Для вас есть новый класс антиангинальных лекарств – таких как ранолазин (продаётся как Ранекса, Ranexa). Директор фармкомпании предположил, что его продукт будет использоваться людьми, «неспособными придерживаться значительных изменений в диете, связанных с веганской диетой».
Лекарство стоит более 2 тысяч долларов в год, его побочные эффекты относительно невелики, и оно действительно работает… с технической точки зрения. В наивысшей дозе Ранекса продлевает переносимость физической нагрузки на 33.5 секунд.
Больше чем на полминуты!
Не похоже, чтобы те, кто выберет лекарство вместо диеты, в обозримом будущем сможет гулять по горам.
Бразильские орехи для контроля уровня холестерина?
Может ли одна порция бразильских орехов снизить уровень холестерина быстрее, чем статины, и поддерживать его на низком уровне в течение месяца – всего одна порция?
Это одно из самых сумасшедших исследований, которое я когда-либо видел. Учёные – откуда же ещё? – из Бразилии дали 10 мужчинам и женщинам одну порцию размером от 1 до 8 бразильских орехов. Поразительно, но по сравнению с контрольной группой совсем без орехов, одна порция из 4 бразильских орехов почти мгновенно снизила уровень холестерина. Уровень ЛПНП – «плохого» холестерина – снизился на целых 20 пунктов всего через 9 часов после употребления бразильских орехов. Даже лекарства не работают так быстро.
А вот действительно безумная часть результатов: учёные повторно измерили уровень холестерина у участников через 30 дней. Даже через месяц после употребления одной порции бразильских орехов уровень холестерина оставался низким.
Обычно после публикации в медицинской литературе работы типа вышеописанной, показывающей слишком хорошие результаты, чтобы быть правдой, врачи ждут результатов повторных исследований, а потом меняют свою клиническую практику и начинают рекомендовать новинку своим пациентам – особенно если работа сделана на 10 пациентах и получены невероятные результаты.
Но когда воздействие дёшево, просто, безопасно и полезно – речь идёт о 4 бразильских орехах в месяц – на мой взгляд, нет нужды трудиться над сбором доказательств. Думаю, по умолчанию разумно последовать предложенному методу, пока не доказана его неэффективность.
Однако больше – не значит лучше. Бразильские орехи содержат так много минерала селена, что если их есть по четыре каждый день, можно превысить рекомендуемое суточное потребление селена. Тем не менее, об этом не стоит беспокоиться, если вы едите всего 4 бразильских ореха в месяц.
Следите за деньгами
Исследования, показывающие, что ишемическую болезнь сердца можно излечить с помощью растительной диеты – отдельно или в сочетании с другими факторами здорового образа жизни – публиковались в течение десятилетий в наиболее престижных медицинских журналах мира. Почему они не привели к формированию новой политики в области общественного здоровья?
В 1977 году комитет Сената США по питанию и человеческим потребностям попробовал это сделать. Этот комитет, известный как Комитет МакГоверна, выпустил Цели в области питания для США – доклад, рекомендующий американцам сократить потребление животных продуктов и увеличить потребление растительных продуктов. Как вспоминает основатель факультета питания Гарвардского университета, «производители мяса, молока и яиц были очень расстроены». И это слабо сказано.
Под давлением представителей бизнеса не только из доклада была удалена цель «снизить потребление мяса», но и весь сенатский Комитет по питанию был расформирован. Из-за поддержки этого доклада несколько известных сенаторов впоследствии потеряли свои места в сенате.
Не так давно было выявлено, что многие из членов Совещательного совета по разработке Директив по питанию в США имели финансовые связи в бизнесе – от производителей сладких батончиков до Совета МакДональда по здоровому образу жизни и Института Кока-кола по здоровью и благополучию. Один из членов комитета служил «лицом бренда» для производителя смесей для тортов, а затем в компании Crisco – перед тем, как заняться написанием официальных Директив по питанию для жителей США.
Один из комментаторов отметил в Журнале по законодательству в сфере пищевых продуктов и лекарств (the Food and Drug Law Journal), что отчёты Совещательного комитета по разработке Директив по питанию:
«не содержали обсуждения всех научных исследований по влиянию употребления мяса на здоровье. Если бы Комитет обсудил эти исследования, он не мог бы обосновать свои рекомендации есть мясо, так как исследования показывали, что мясо повышает риск хронических заболеваний – что противоречило целям Директив. Таким образом, просто проигнорировав упомянутые исследования, Комитет пришёл к тем выводам, которые в иных обстоятельствах выглядели бы неправильными».
А как же медики? Почему мои коллеги не восприняли упомянутые исследования, демонстрирующие силу правильного питания? Печально, но история медицины содержит массу примеров, когда медицинские круги отвергали убедительные научные данные, если они противоречили преобладающей точке зрения.
Для этого явления даже есть название «Эффект томатов». Термин был изобретён Журналом Американской медицинской ассоциации как отражение того факта, что однажды томаты были отнесены к ядовитым продуктам, отчего в течение нескольких веков в Северной Америке избегали их употребления, несмотря на многочисленные свидетельства их пользы.
Очень прискорбно, что большинство медицинских институтов не требует прохождения курса по питанию. Но ещё хуже то, что официальные медицинские организации активно лоббируют ограничение образования в области питания для врачей.
При этом Американская академия семейных врачей (AAFP) была известна своим сотрудничеством с компаниями Пепсико и Макдональдс. А до этого она имела финансовые связи с производителем сигарет Филип Моррис.
А вот о чём гласит официальная позиция Американской диетической ассоциации: «Нет хороших или плохих продуктов, есть хорошие или плохие диеты» .
Нет плохих продуктов? Неужели? Табачная промышленность в своё время утверждала нечто похожее: «Плохо не само по себе курение, а «чрезмерное» курение» . Похоже, не правда ли? Всё дело в умеренности.
Американская диетическая ассоциация (АДА), вырабатывающая информационные листки к пищевым продуктам и рекомендации по здоровой диете, имеет свои корпоративные связи. Кто пишет эти информационные листки? Пищевая промышленность платит АДА по 20000 долларов за листок, чтобы принимать участие в этом процессе. Поэтому мы можем получать информацию о яйцах от Американского совета по производству яиц, а о пользе жвачки – от Научного института Wrigley.
В 2012 году Американская диетическая ассоциация сменила название на Академию питания и диететики, но не изменила свою политику. Она продолжает ежегодно принимать миллионы долларов от производителей искусственной низкокачественной пищи, мяса, молочных продуктов, газировки и конфет.
Взамен академия позволяет им проводить официальные образовательные семинары, на которых диетологов учат, что говорить своим клиентам. Когда вы видите титул «зарегистрированный диетолог» - значит, он прошёл такие курсы.
К счастью, внутри сообщества диетологов существует движение по преодолению этих тенденций, пример – организация «Диетологи за профессиональную целостность».
А что можно сказать об отдельных врачах?
Почему все мои коллеги не убеждают своих пациентов отказаться от куриных грудок?
Самое распространённое оправдание – недостаток времени во время приёма; однако главная причина, почему врачи не дают рекомендации по здоровому питанию пациентам с высоким уровнем холестерина такова: они думают, что пациенты могут «испугаться лишений, связанных с советом по питанию».
Иными словами, врачи думают, что пациенты почувствуют себя необоснованно лишёнными всего мусора, что они едят.
Можете себе представить, как врач говорит: «Я хотел бы посоветовать моим пациентам бросить курить, но не знаю, насколько им это понравится»?
Доктор Нил Бэрнард (Neal Barnard), президент Комитета врачей за ответственную медицину, недавно написал интересную передовицу в Журнале по этике Американской медицинской ассоциации, где описал, как врачи прошли путь от зрителей или даже пособников курения до борцов против табака.
Доктора осознали, что эффективнее рекомендовать пациентам отказ от курения. Сегодня доктор Бэрнард говорит так: «Переход на растительную диету – это то же самое, что отказ от курения, в части питания» .
Резюме переводчика
Ишемическая болезнь сердца (ИБС) – главная причина смертности. В основе ИБС лежит атеросклероз коронарных сосудов (снабжающих кровью сердечную мышцу) – образование под внутренней оболочкой сосуда бляшки из холестерина. Этот процесс долгое время течёт без симптомов, а затем проявляется приступами болей в груди при физической нагрузке. Нередко болезнь впервые проявляет себя в виде внезапной остановки сердца.
ИБС не является обязательным атрибутом старения: в некоторых странах её частота традиционно была очень низкой (в 100 раз ниже, чем в США), особенно до широкого распространения в мире «западной» диеты. В центральной Африке ИБС была настолько редкой, что убивала менее 1 из тысячи.
При переходе на «западную» диету у выходцев из этих стран частота ИБС резко повышается. Защитным действием обладает диета, основанная на цельных растительных продуктах. Она обеспечивает низкий уровень холестерина в крови. ИБС – это результат выбора диеты.
Атеросклероз коронарных сосудов у людей, придерживающихся «западной» диеты, начинается уже в детстве (в возрасте 10 лет), а к 20 годам он уже явно выражен, хотя до 40-50 лет он чаще всего не вызывает никаких симптомов.
Главным фактором риска развития атеросклероза является повышение уровня в крови «плохого» холестерина. Выраженность атеросклеротического поражения сосудов коррелирует с уровнем холестерина (ХС) в крови.
Источником повышения ХС в крови являются 3 группы веществ: транс-жиры; насыщенные жиры; холестерин (все содержатся преимущественно в животных продуктах и обработанной искусственной пище).
Диета на основе цельных растительных продуктов защищает от повышения уровня холестерина в крови и, соответственно, от атеросклероза.
Целевым уровнем общего холестерина для популяции должен быть 150 мг/дл и ниже. Это возможно только при условии перехода на растительную диету (отказе от продуктов животного происхождения).
Статины – препараты, снижающие уровень холестерина – оказывают токсическое действие на печень и мышцы (у пожилых людей это повышает риск падений и травм), побочные эффекты в виде потери памяти и спутанности, а также повышают риск развития сахарного диабета, вдвое – риск агрессивного рака молочой железы.
Растительная диета снижает уровень холестерина столь же эффективно, как лучшие статины, но без всякого риска.
Рыбий жир и жирная рыба не снижают смертность от ИБС (по некоторым данным – повышают). Широко распространённые рекомендации на этот счёт должны быть пересмотрены.
Растительная диета не только предупреждает прогрессирование атеросклероза, но и приводит к излечению от ИБС за счёт рассасывания атеросклеротических бляшек в артериях.
Отрицательное действие животных продуктов на артерии обусловлено не только повышением уровня холестерина, но и с быстрым (в течение нескольких часов) снижением эластичности сосудов за счёт воспалительной реакции в стенке сосуда. Этот эффект может быть связан с бактериальными токсинами (эндотоксинами), содержащимися в животных продуктах и не разрушающимися в желудке и кишечнике.
При отказе от животных продуктов происходит быстрое снижение уровня эндотоксинов в крови , чем можно объяснить быстрое (в течение нескольких недель) восстановление функций сосудов у больных ИБС при переходе на растительную диету.
Этот лечебный эффект перехода на растительную диету известен с 1977 года. Растительная диета несравнимо более эффективна в части восстановления переносимости физических нагрузок, чем новейшие препараты для лечения ИБС.
Перспективным способом снижения уровня холестерина в крови является бразильский орех: порция из 4 орехов быстро (через несколько часов) и надолго (до 30 дней) снижает уровень «плохого» холестерина.
Широкое внедрение растительной диеты затруднено конфликтом интересов представителей регулирующих органов, влияющих на подготовку официальных рекомендаций по питанию.
Пример – США: в 1977 году был подготовлен доклад Сената, рекомендовавший сократить потребление животных продуктов и увеличить – растительных. Под давлением представителей бизнеса доклад был жёстко отредактирован, а соответствующий комитет Сената – распущен.
Медицинское сообщество плохо осведомлено о реальных возможностях профилактики ИБС с помощью коррекции диеты – из-за недостаточного образования в этой области и из-за конфликта интересов профессиональных медицинских организаций, сотрудничающих с производителями вредных продуктов питания. опубликовано . Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта .
31873 0
ССЗ в год становятся причиной более 4,3 млн смертей в Европейском регионе (48% всех смертей) и 2,0 млн смертей в 27 субъектах Европейского союза (42%). В настоящее время в Европе свыше 800 000 человек старше 65 лет ежегодно умирают от ССЗ, в том числе свыше 230 000 в странах Европейского союза.
ИБС - наиболее распространенная причина смерти в Европе (на нее приходится каждая пятая смерть). В странах Европейского союза от ИБС умирают 16% мужчин и 15% женщин (рис. 1, 2). Инсульт в Европе занимает второе место и чаще возникает у женщин: на его долю приходится 17% смертей среди женщин и 11% - среди мужчин (соответствующие для стран Европейского союза составляют соответственно 12 и 9%).
Рис. 1. Распределение причин смертности мужчин и женщин всех возрастов в Европейском союзе за последний доступный год. Адаптировано с разрешения Британской ассоциации сердца. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
Рис. 2. Распределение причин смертности мужчин и женщин всех возрастов в Европейском союзе за последний доступный год. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
В различных странах и регионах Европы статистика ССЗ варьирует. Наблюдается четкий градиент стандартизованного по возрасту показателя смертности с северо-востока на юго-запад Европы, что представлено на рис. 3, 4. В частности, в странах Центральной и Восточной Европы смертность выше, чем в других европейских государствах. Самые низкие показатели смертности зафиксированы во Франции, Португалии, Италии, Испании, Швейцарии и Нидерландах. Заметная вариация по территории отмечена в Германии, Великобритании и Польше.
Рис. 3. Смертность от ИБС в регионах Европы, стандартизированная по возрасту (мужчины 45-74 лет, 2000 год). Источник (с разрешения): Müller-Nordhorn J., Binting S., Roll S. et al. An update on regional variation in cardiovascular mortality within // Eur. Heart J. - 2008. - Vol. 29. - P. 1316-1326.
Рис. 4. Смертность от ИБС в регионах Европы, стандартизированная по возрасту (женщины 45-74 лет, 2000 год). Источник (с разрешения): Müller-Nordhorn J., Binting S., Roll S. et al. An update on regional variation in cardiovascular mortality within // Eur. Heart J. - 2008. - Vol. 29. - P. 1316-1326.
Самая высокая смертность от ИБС среди мужчин старше 65 лет на данный момент наблюдается в Российской Федерации (242 на 100 000), самая низкая - во Франции (17 на 100 000), что представлено на рис. 5. Соответствующие значения для женщин старше 65 лет составляют 74 (Украина) и 3 (Франция) на 100 000 (рис. 6). Соотношение наибольшей и наименьшей смертности от ИБС в странах Европейского союза составляет 7,1 (95% ДИ 6,6-7,6) для мужчин (Латвия/Франция) и 9,9 (95% ДИ 8,5-11,5) для женщин (Эстония/Франция).
Рис. 5. Стандартизированная по возрасту смертность от ИБС в европейских странах среди мужчин моложе 65 лет. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
Рис. 6. Стандартизированная по возрасту смертность от ИБС в европейских странах среди женщин моложе 65 лет. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
Помимо обозначенных региональных различий, зафиксированы также быстрые и выраженные изменения с течением времени. Традиционно, риск для жителей стран Средиземноморского побережья был меньше, чем для жителей государств севера и запада Европы. Однако в результате снижения смертности от ИБС в последних различия между странами Европейского союза стали намного меньше (рис. 7, 8).
Рис. 7. Показатели смертности от ИБС в некоторых европейских странах для мужчин старше 65 лет. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
Рис. 8. Показатели смертности от ИБС в некоторых европейских странах для женщин старше 65 лет. Изменено (с разрешения): European Cardiovascular Disease Statistics, 2008. - London: British Heart Foundation.
Среди лиц моложе 65 лет различия между Велико-британией, ранее считавшейся страной высокого риска, и средиземноморской Грецией невелики. В Скандинавских странах, таких как Дания, Норвегия и Швеция, показатель смертности от ИБС в настоящее время ниже, чем в Греции, и приближается к исключительно низкому показателю Франции.
В попытке объяснить наблюдаемое снижение смертности от ИБС исследователи использовали модели разной степени сложности. Главные достижения связаны с лечением ОКС, артериальной гипертензии и СН, а также с улучшением вторичной профилактики. В эпидемиологических моделях для упрощения и объяснения сложной реальной ситуации обобщали данные об основных факторах риска в популяции (концентрация ХС в плазме крови, величина АД, диабет, ожирение, отсутствие физической активности) с данными о лечении и оперативных вмешательствах. Согласно большинству моделей, управление факторами риска играет большую роль в снижении смертности, чем лечение, варьируя от 44% в США до 72% в Финляндии (рис. 9). Однако неизмеренные факторы, такие как когортные эффекты питания в детском и подростковом возрасте или изменение психосоциальных условий, связанное с рабочим местом или социальной средой, также вносят свой вклад.
Рис. 9. Относительные последствия изменений в лечении и факторах риска для риска смерти от ССЗ в моделях IMPACT в различных странах.
Хотя в европейских странах смертность от ССЗ, особенно от ИБС и инсульта, значительно снизилась, нельзя говорить о снижении заболеваемости. Заболеваемость можно определить различными способами, например по числу госпитализаций (или, что более точно, по числу выписок), а также по общему числу лет (продолжительности) здоровой жизни, потерянных в результате ССЗ. Последний критерий применяют в проекте ВОЗ по оценке заболеваемости. В 2002 году в Европе этот показатель для заболеваний сердца и сосудов составил 23%, в то время как для рака - лишь 11%, а для нервно-психических расстройств - 20%. В странах Европейского союза этот показатель оказался ниже - 19% (16% для рака и 25% для нервно-психических расстройств). Количество выписок после госпитализаций не может служить надежным индикатором заболеваемости, так как подвержено влиянию административных процедур, квот на количество пациентов и др. Однако даже с учетом этих факторов примечательно, что во многих странах, где смертность быстро снижается, количество госпитализаций по причине ССЗ не уменьшается пропорционально.
ССЗ приводят к инвалидизации и потере трудоспособности, а также значительному увеличению расходов на здравоохранение. Несмотря на снижение во многих европейских странах на протяжении последних десятилетий стандартизованного по возрасту показателя смертности от заболеваний сердца, распространенность их растет вследствие улучшения методов лечения, повышения выживаемости и увеличения доли пожилого населения в популяции. Растет и число пациентов с риском повторного обострения болезни (повторный ИМ, инсульт, остановка сердца, ВСС). Более того, ССЗ, с учетом наблюдаемой пандемии ожирения у детей и подростков, могут распространиться и на более молодые группы людей, а следовательно, они будут оставаться крупнейшей проблемой здравоохранения в Европе на протяжении ближайших десятилетий.
Annika Rosengren, Joep Perk и Jean Dallongeville
Профилактика сердечно-сосудистых заболеваний
- Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире: ни по какой другой причине ежегодно не умирает столько людей, сколько от ССЗ.
- По оценкам, в 2016 году от ССЗ умерло 17,9 миллиона человек, что составило 31% всех случаев смерти в мире. 85% этих смертей произошло в результате сердечного приступа и инсульта.
- Более 75% случаев смерти от ССЗ происходят в странах с низким и средним уровнем дохода.
- Из 17 миллионов случаев смерти от неинфекционных заболеваний в возрасте до 70 лет 82% случаев приходятся на страны с низким и средним уровнем дохода, а причиной 37% являются ССЗ.
- Большинство сердечно-сосудистых заболеваний можно предотвратить путем принятия мер в отношении таких факторов риска, таких как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребления алкоголя, с помощью стратегий, охватывающих все население.
- Люди, страдающие ССЗ или подвергающиеся высокому риску таких заболеваний (в связи с наличием одного или нескольких факторов риска, таких как повышенное кровяное давление, диабет, гиперлипидемия, или уже развившегося заболевания), нуждаются в раннем выявлении и оказании помощи путем консультирования и, при необходимости, приема лекарственных средств.
Что такое сердечно-сосудистые заболевания?
Сердечно-сосудистые заболевания представляют собой группу болезней сердца и кровеносных сосудов, в которую входят:
- ишемическая болезнь сердца - болезнь кровеносных сосудов, снабжающих кровью сердечную мышцу;
- болезнь сосудов головного мозга - болезнь кровеносных сосудов, снабжающих кровью мозг;
- болезнь периферических артерий - болезнь кровеносных сосудов, снабжающих кровью руки и ноги;
- ревмокардит - поражение сердечной мышцы и сердечных клапанов в результате ревматической атаки, вызываемой стрептококковыми бактериями;
- врожденный порок сердца - существующие с рождения деформации строения сердца;
- тромбоз глубоких вен и эмболия легких - образование в ножных венах сгустков крови, которые могут смещаться и двигаться к сердцу и легким.
Инфаркты и инсульты обычно являются острыми заболеваниями и происходят, главным образом, в результате закупоривания сосудов, которое препятствует току крови к сердцу или мозгу. Самой распространенной причиной этого является образование жировых отложений на внутренних стенках кровеносных сосудов, снабжающих кровью сердце или мозг. Кровотечения из кровеносного сосуда в мозге или сгустки крови могут также быть причиной инсульта. Причиной инфаркта миокарда и инсульта обычно является наличие сочетания таких факторов риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребление алкоголя, повышенное кровяное давление, диабет и гиперлипидемия.
Каковы факторы риска сердечно-сосудистых заболеваний?
Основными факторами риска болезней сердца и инсульта являются неправильное питание, физическая инертность, употребление табака и вредное употребление алкоголя.
Воздействие поведенческих факторов риска на человека может проявляться в виде повышения кровяного давления, повышения уровня глюкозы в крови, повышения уровня липидов в крови, а также избыточной массы тела и ожирения. Оценка этих «промежуточных факторов риска» может проводиться в учреждениях первичной медико-санитарной помощи, и они могут указывать на повышенный риск развития инфаркта миокарда, инсульта, сердечной недостаточности и других осложнений.
Доказано, что прекращение употребления табака, уменьшение потребления соли, потребление фруктов и овощей, регулярная физическая активность и предотвращение вредного употребления алкоголя снижают риск развития сердечно-сосудистых заболеваний. Кроме того, для снижения риска развития ССЗ и профилактики инфаркта и инсульта при диабете, повышенном кровяном давлении и повышенном уровне липидов может быть необходима лекарственная терапия. В целях усиления мотивации людей в отношении выбора и поддержания здоровых форм поведения необходима политика в области здравоохранения, обеспечивающая создание благоприятной среды для возможности здорового выбора и его приемлемости по стоимости.
Для того чтобы люди выбирали и поддерживали здоровые формы поведения, необходима политика по созданию окружающей среды, благоприятной для обеспечения здорового выбора, его доступности и приемлемости по стоимости.
Существует также целый ряд факторов, влияющих на развитие хронических болезней, или основополагающих причин. Они являются отражением основных движущих сил, приводящих к социальным, экономическим и культурным изменениям — это глобализация, урбанизация и старение населения. Другими определяющими факторами для ССЗ являются нищета, стресс и наследственные факторы.
Каковы общие симптомы сердечно-сосудистых заболеваний?
Симптомы инфаркта и инсульта
Зачастую лежащая в основе заболевания болезнь кровеносных сосудов протекает бессимптомно. Инфаркт или инсульт могут быть первыми предупреждениями о заболевании. Симптомы инфаркта включают:
- боль или неприятные ощущения в середине грудной клетки;
- боль или неприятные ощущения в руках, левом плече, локтях, челюсти или спине.
Кроме того, человек может испытывать затруднения в дыхании или нехватку воздуха; тошноту или рвоту; чувствовать головокружение или терять сознание; покрываться холодным потом и становиться бледным. Женщины чаще испытывают нехватку дыхания, тошноту, рвоту и боли в спине и челюсти.
Наиболее распространенным симптомом инсульта является внезапная слабость в лице, чаще всего с какой-либо одной стороны, руке или ноге. Другие симптомы включают неожиданное онемение лица, особенно с какой-либо одной стороны, руки или ноги; спутанность сознания; затрудненную речь или трудности в понимании речи; затрудненное зрительное восприятие одним или двумя глазами; затрудненную походку, головокружение, потерю равновесия или координации; сильную головную боль без определенной причины, а также потерю сознания или беспамятство.
Люди, испытывающие эти симптомы, должны немедленно обращаться за медицинской помощью.
Что такое ревмокардит?
Ревмокардит — это повреждение сердечных клапанов и сердечной мышцы в результате воспаления и рубцевания, вызванного ревматической лихорадкой. Причиной ревматической лихорадки является аномальная реакция организма на стрептококковую инфекцию. Заболевание вначале обычно проявляется в виде ангины или тонзиллита у детей.
Ревматическая атака поражает, в основном, детей в развивающихся странах, особенно в условиях широко распространенной нищеты. Во всем мире с ревмокардитом связано почти 2% всех случаев смерти от сердечно-сосудистых заболеваний.
Симптомы ревмокардита
- Симптомы ревмокардита включают: нехватку дыхания, усталость, нерегулярные сердцебиения, боли в груди и потерю сознания.
- Симптомы ревматической атаки включают: повышенную температуру, боль и опухание суставов, тошноту, желудочные спазмы и рвоту.
Почему сердечно-сосудистые заболевания являются вопросом развития в странах с низким и средним уровнем дохода?
- Как минимум, 75% случаев смерти от ССЗ в мире происходят в странах с низким и средним уровнем дохода.
- Люди в странах с низким и средним уровнем дохода нередко не могут пользоваться преимуществами программ по оказанию комплексной первичной медико-санитарной помощи для раннего выявления и лечения лиц с факторами риска, в отличие от людей в странах с высоким уровнем дохода.
- Люди в странах с низким и средним уровнем дохода, страдающие от ССЗ и других неинфекционных болезней, имеют меньший доступ к эффективным и справедливым медико-санитарным службам, отвечающим их потребностям (включая службы раннего выявления). В результате многие люди умирают в более молодом возрасте от ССЗ и других неинфекционных заболеваний, часто в самые продуктивные годы жизни.
- Особенно страдают самые бедные люди в странах с низким и средним уровнем дохода. На уровне отдельных семей появляется достаточно фактических данных, свидетельствующих о том, что ССЗ и другие неинфекционные заболевания способствуют дальнейшему обнищанию семей из-за катастрофических расходов на медицинскую помощь и высокой доли расходов из собственных средств.
- На макроэкономическом уровне ССЗ накладывают тяжелое бремя на экономику стран с низким и средним уровнем дохода.
Каким образом можно уменьшить бремя сердечно-сосудистых заболеваний?
Для профилактики сердечно-сосудистых заболеваний и борьбы с ними ВОЗ определила ряд «наиболее выгодных» или высокоэффективных с точки зрения затрат мероприятий, практически осуществимых даже в условиях низкой обеспеченности ресурсами. Они включают меры вмешательства 2 видов — для всего населения и индивидуальные меры, которые могут использоваться в сочетании друг с другом для снижения высокого бремени сердечно-сосудистых заболеваний.
Примерами мер, которые могут осуществляться для снижения ССЗ на общенациональном уровне, являются следующие:
- всесторонняя политика борьбы против табака;
- налогообложение с целью снижения потребления продуктов с высоким содержанием жиров, сахара и соли;
- строительство пешеходных и велосипедных дорожек для повышения уровня физической активности;
- стратегии, направленные на снижение вредного употребления алкоголя;
- обеспечение правильного питания детей в школах.
Для профилактики первых инфарктов миокарда и инсультов медико-санитарные меры индивидуального характера должны быть ориентированы на лиц со средним или высоким уровнем общего сердечно-сосудистого риска или тех, у кого отдельные факторы риска, такие как диабет, гипертония и гиперхолестеринемия, превышают уровни, рекомендованные для проведения лечения.
Первые меры (комплексный подход с учетом всех факторов риска) более эффективны с точки зрения затрат, чем вторые, и они способны значительно снизить частоту случаев сердечно-сосудистых нарушений. Этот подход практически осуществим в условиях низкой обеспеченности ресурсами, включая использование неврачебного медицинского персонала.
Для вторичной профилактики ССЗ у лиц с уже имеющимся заболеванием, включая диабет, необходимо проведение лечения с использованием следующих лекарственных средств:
- аспирин;
- бета-блокаторы;
- ингибиторы ангиотензинпревращающего фермента;
- статины.
Полученные положительные результаты, в основном, не связаны друг с другом, однако, если они применяются в сочетании с прекращением курения, можно предотвратить почти 75% повторных сосудистых нарушений. В настоящее время имеются значительные недостатки в осуществлении этих мер, особенно на уровне первичной медико-санитарной помощи.
Кроме того, для лечения ССЗ иногда требуются дорогостоящие хирургические операции. К ним относятся:
- аортокоронарное шунтирование;
- баллонная ангиопластика (при которой через артерию вводится небольшой баллонный катетер для восстановления просвета закупоренного сосуда);
- пластика и замена клапана;
- пересадка сердца;
- операции с использованием искусственного сердца.
Для лечения некоторых ССЗ требуются медицинские устройства. К таким устройствам относятся кардиостимуляторы, искусственные клапаны и заплаты для закрытия отверстий в сердце.
Деятельность ВОЗ
Под руководством ВОЗ в 2013 году все государства-члены (194 страны) достигли согласия в отношении глобальных механизмов для снижения бремени предотвратимых НИЗ, включая «Глобальный план действий по профилактике НИЗ и борьбе с ними на 2013-2020 годы». Этот план направлен на сокращение числа случаев преждевременной смерти от НИЗ на 25% к 2025 году с помощью 9 добровольных глобальных целей. 2 из этих глобальных целей непосредственно направлены на профилактику ССЗ и борьбу с ними.
Шестая цель Глобального плана действий в отношении НИЗ предусматривает снижение распространенности случаев повышенного кровяного давления в мире на 25%. Повышенное кровяное давление является одним из основных факторов риска сердечно-сосудистых заболеваний. Уровень распространенности повышенного кровяного давления (определяемого как систолическое и/или диастолическое давление ≥140/90 мм. рт.ст.) в мире среди лиц в возрасте 18 лет и старше в 2014 году составлял около 22%.
Для достижения этой цели необходимо снизить частоту случаев гипертонии путем осуществления общенациональных мер политики, направленных на борьбу с поведенческими факторами риска, включая вредное употребление алкоголя, отсутствие физической активности, избыточную массу тела, ожирение и высокий уровень потребления соли. Для раннего выявления и экономически эффективного ведения случаев гипертонии в целях профилактики инфаркта миокарда, инсульта и других осложнений необходим подход с учетом всех факторов риска.
Восьмая цель Глобального плана действий в отношении НИЗ предусматривает обеспечение, по крайней мере, для 50% людей, имеющих соответствующие показания, лекарственной терапии и консультирования (включая контроль гликемии) для профилактики инфаркта миокарда и инсульта. Профилактика инфаркта и инсульта с помощью комплексного подхода с учетом общего сердечно-сосудистого риска является более эффективной с точки зрения затрат мерой, чем проведение лечения на основе только пороговых значений отдельных факторов риска, и она должна являться частью базового пакета услуг для обеспечения всеобщего охвата медико-санитарной помощью. Для достижения этой цели потребуется укрепление основных компонентов системы здравоохранения, включая финансирование служб медицинской помощи для обеспечения доступа к основным технологиям здравоохранения и основным лекарственным средствам для лечения НИЗ.
В 2015 году страны приступят к установлению национальных целевых ориентиров и оценке достигнутого прогресса в отношении базовых показателей 2010 года, указанных в «Докладе о ситуации в области неинфекционных заболеваний в мире, 2014 год». Генеральная Ассамблея ООН проведет в 2018 году третье совещание высокого уровня по НИЗ для рассмотрения прогресса в достижении странами добровольных глобальных целей к 2025 году.
Catad_tema Сердечная недостаточность - статьи
Catad_tema ИБС (ишемическая болезнь сердца) - статьи
Ишемическая болезнь сердца. Современная реальность по данным всемирного регистра CLARIFY
Кардиология (Kardiologia), 8, 2013 С.А. Шальнова, Р.Г. Оганов, Ф.Г. Стэг, Й. Форд от имени участников регистра CLARIFYФГБУ Государственный научно-исследовательский центр профилактической медицины Минздрава РФ, 101990 Москва, Петроверигский пер., 10; INSERM U698, Paris, France; University Paris Diderot, Paris, France; AP-HP, Hopital Bichat, Paris, France; University of Glasgow, Glasgow, UK
Представлены особенности клинической картины и лечения ишемической болезни сердца в России в сравнении с другими странами по результатам всемирного регистра CLARIFY. Российские участники регистра CLARIFY из 43 регионов включили в регистр 2249 больных в соответствии с критериями включения и исключения. Оказалось, что российские больные моложе и характеризуются более высокой распространенностью факторов риска и коморбидностью. Так, у них достоверно чаще отмечается отягощенный по сердечно-сосудистым заболеваниям анамнез, они чаше курят (20,9% против 11,8%; р<0,0001), чаше имеют нарушения липидного обмена (77,8% против 74,6%; р<0,0001) и артериальную гипертонию (79,6% против 70,3%; р<0,0001), у них выше частота сердечных сокращений (р<0,0001). Следует отметить, что при достоверно более высокой частоте развития инфаркта миокарда по данным анамнеза (78,3% против 58,4%; р<0,0001), у них в 2,5 раза реже проводятся процедуры чрескожного коронарного вмешательства. Особенно существенные различия получены при сравнении частоты болевого синдрома у больных со стабильной стенокардией и хронической сердечной недостаточностью, которые выше у российских больных в 4,0 и 7,8 раза соответственно, при том, что частота назначения лекарственных препаратов в нашей стране практически такая же, как и в других странах. Полученные результаты должны заставить задуматься российских врачей, как преодолеть "особенности национального лечения больных со стабильной формой ишемической болезни сердца".
Ключевые слова: ишемическая болезнь сердца, регистр, факторы риска, диагностика, лечение.
Coronary Artery Disease in Russia: Today"s Reality Evidenced by the International CLARIFY Registry
S.A. Shalnova, R.G. Oganov, PH. G. Steg, I. FORD on behalf of participants of the CLARIFY registre
Research Center for Preventive Medicine, Petroverigsky per. 10, 101990 Moscow on behalf of participants of the, Russia
This paper presents the specific features of clinical manifestation and treatment of coronary heart disease (CHD) in the Russian Federation and compares them to the data from other countries participating in the international CLARIFY (Prospective observational LongitudinAl Registry oF patients with stable coronary arterY disease) Registry. In accordance with the exclusion and inclusion criteria, 2249 patients from 43 Russian regions were included in the Registry. Russian patients were younger and had a higher prevalence of risk factors and comorbidities, compared to patients from other countries. In particular, the former more often had cardiovascular disease in family history, smoked (20.9% vs. 11.8%; p<0.0001), and had dyslipidemia (77.8% vs. 74.6%; p<0.0001) or hypertension (79.6% vs. 70.3%; p<0.0001).They also had a higher heart rate (p<0.0001). While the incidence of myocardial infarction, based on medical history, was significantly higher than in patients from other countries (78.3% vs. 58.4%; p<0.0001), percutaneous coronary intervention (PCI) was performed 2.5 times less often. Particularly striking differences were observed for the prevalence of stable angina and heart failure, which was, respectively, 4.0 and 7.8 times higher in Russian patients, despite the fact that the prescription frequency was similar in the Russian Federation and other countries. These findings should focus Russian doctors" attention on the potential ways to solve the problem of "national features" in the treatment of stable CHD.
Key words: coronary heart disease; Registry; risk factors; diagnostics; treatment.
Сердечно-сосудистые заболевания (ССЗ) остаются главной причиной смерти населения во всем мире. В то же время в последние десятилетия прошлого века в экономически развитых странах наблюдалось отчетливое снижение смертности от болезней системы кровообращения (БСК), в том числе ишемической болезни сердца (ИБС) . В нашей стране подобная динамика смертности от БСК отмечается лишь в самые последние годы. Самый высокий показатель смертности от БСК в России зарегистрирован в 2003 г. В последующие годы наблюдалось постепенное снижение смертности от БСК, которое в 2011 г. достигло 18,8%. Однако динамика снижения смертности от ИБС была значительно скромнее и составила всего 10%. Следует отметить, что, несмотря на тенденцию, смертность от ИБС в нашей стране превышает аналогичный показатель в США в 3 раза .
Распространенность ИБС в нашей стране составляет 13,5%, в США - почти в 2 раза ниже - 7% . Важно отметить, что ожидается увеличение эпидемии БСК в мире. По данным P. Heidenreich и соавт. (2011), распространенность ИБС к 2030 г. увеличится на 9,3%, а прямые медицинские затраты возрастут на 198% по сравнению с таковыми в 2010 г. . Таким образом, ИБС остается главной причиной смертности и инвалидизации населения. Очевидно, что сложившаяся ситуация обусловливает необходимость улучшения лечебно-профилактических мероприятий при этом заболевании.
Одним из инструментов, позволяющих оценить качество диагностики и лечения больных с той или иной патологией, является регистр. Это организованная система сбора информации о пациентах, имеющих конкретное заболевание.
Регистр проводится в течение продолжительного времени, что позволяет оценить не только качество оказания помощи больным с определенным заболеванием, но и отдаленные результаты.
В 2010 г. стартовал всемирный регистр больных стабильной ИБС (The prospeCtive observational LongitudinAl Registry oF patients with stable coronary arterY disease - CLARIFY), который должен способствовать улучшению наших знаний о больных со стабильной ИБС в различных географических регионах мира. Целями регистра является обеспечение более глубокого понимания процессов, происходящих в реальной клинической практике у больных ИБС; выявление различий между реальным лечением и рекомендациями и, в конечном итоге, улучшение лечения таких больных.
В настоящей работе представлен сравнительный анализ характеристики больных ИБС в России и других странах.
Материал и методы
В данной работе использовали методы описательной статистики: средние и стандартные отклонения (Χ±s), медианы (Ме) и интерквартильные отклонения (QQ) для непрерывных переменных и проценты для категоризованных переменных. Различия оценивали как статистически значимые на уровне 5%. Исследование проведено в соответствии с принципами Хельсинкской декларации и одобрено Национальным этическим комитетом. Все больные подписывали информированное согласие. Регистр CLARIFY зарегистрирован в ISRCTN registry of clinical trials №ISRCTN43070564.
Результаты и обсуждение
Регистр CLARIFY является международным проспективным, основанным на амбулаторной практике, и содержит полный спектр характеристик больных ИБС. Исходная информация включала демографические данные; анамнез заболевания, факторы риска и поведенческие привычки, результаты физикального обследования; клинические симптомы; лабораторные данные (глюкоза натощак, гликированный гемоглобин, холестерин, триглицериды, креатинин сыворотки и гемоглобин) и сведения о лекарственной терапии (если она регулярно использовалась у больного, по крайней мере за 7 дней до включения в регистр). Подробный протокол исследования представлен ранее . Планируемая длительность наблюдения составляет 5 лет.
В регистр включали больных из 45 стран мира. В России в регистре принимают участие 243 врача из 43 регионов страны. Каждый из врачей последовательно включал не менее 10 больных ИБС согласно критериям.
Критерии включения.
Критерии исключения:
Полученные данные собирали централизованно с использованием стандартной международной информационно-регистрационной формы, переведенной на русский язык, и пересылали в электронном виде в общий центр управления, где данные проверяли на полноту и правильность заполнения. Собранные данные анализировали в независимом статистическом центре биостатистики Робертсона Университета Глазго (Великобритания).
Всего в России включены в регистр 2249 больных. Сравнительный анализ первичных результатов регистра показал, что в выборке российских больных представлено больше женщин, чем в других странах (26,9% против 22,2%; р<0,0001) (табл. 1).
Таблица 1. Социально-демографические и поведенческие характеристики пациентов, включенных в исследование
| Показатель | Россия (n=2249) | Другие страны (n=31 034) | P |
| Средний возраст, годы | 59,2 | 64,5 | <0,0001 |
| Мужчины, % | 73,1 | 77,8 | <0,0001 |
| Образование выше среднего | 44,4 | 26,0 | <0,0001 |
| Курение в настоящее время, % | 20,9 | 11,8 | <0,0001 |
| Алкоголь, порций*/нед | <0,0001 | ||
| 0 | 43,8 | 48,7 | |
| >0 <20 | 5,0 | 3,1 | |
| 20-40 | 50,8 | 47,9 | |
| >40 | 0,4 | 0,3 | |
| Физическая активность | |||
| нет | 4,6 | 17,1 | <0,0001 |
| легкая почти каждый день | 67,1 | 50,2 | |
| средней интенсивности почти каждый день | 20,7 | 16,5 | |
| >20 мин интенсивная 1-2 раза в неделю | 7,6 | 16,2 | |
| Индекс массы тела, кг/м 2 ** | 28,6 (26-31,6) | 27,2 (24,1-30,1) | <0,0001 |
| Окружность талии, см** | 97 (90-105) | 96,5 (88-105) | 0,08 |
Примечание. * - одна порция = 12 г чистого алкоголя; ** - данные представлены в виде Ме (Q 1 -Q 3).
Российские пациенты достоверно моложе (на 5,3 года); это означает, что дебют ИБС у них происходит значительно раньше, чем у больных в других странах. Следует отметить, что российские больные более образованы: среди них почти в 2 раза чаще наблюдаются лица с высшим образованием по сравнению с остальными странами.
Как и ожидалось, российские больные почти в 2 раза чаще курят, что отражает популяционный уровень курения в России, которая является одной из самых курящих стран Европы . Больные ИБС в России несколько чаще употребляют алкоголь, однако число лиц, чрезмерно употребляющих его, не существенно отличается от такого в других странах (5,4% против 3,4%). Российские пациенты физически более активны, хотя реже выполняют интенсивные физические нагрузки.
Различий между группами больных по величине окружности талии не обнаружено (97 см - в России против 96,5 см в остальных странах), тогда как средний индекс массы тела (рост/масса тела 2) достоверно выше у наших больных: 28,7 (26:31,6) против 27,2 (24,7:30,1; p<0,0001).
Важно отметить, что наши пациенты имеют более отягощенный личный и семейный анамнез (табл. 2).
Таблица 2. Анамнестические данные больных ИБС в России и в других странах, %
| Показатель | Россия (n=2249) | Другие страны (n=31 034) | P |
| Семейный анамнез ранних ССЗ | 37,5 | 27,8 | <0,0001 |
| АГ | 79,6 | 70,3 | <0,0001 |
| СД | 16,7 | 30,1 | <0,0001 |
| ИБС | 0,2 | 1,3 | <0,0001 |
| Дислипидемия | 77,8 | 74,6 | 0,0001 |
| Инфаркт миокарда в анамнезе | 78,3 | 58,4 | <0,0001 |
| ЧКВ в анамнезе | 28,6 | 60,8 | <0,0001 |
| АКШ в анамнезе | 22,9 | 23,5 | <0,0001 |
| Заболевание периферических артерий | 13,9 | 9,5 | <0,0001 |
| Инсульт в анамнезе | 4,3 | 4,0 | 0,4189 |
| ТИА в анамнезе | 2,4 | 3,1 | 0,08 |
| Госпитализация по поводу ХСН | 7,8 | 4,4 | <0,0001 |
| Бронхиальная астма, ХОБЛ | 5,6 | 7,5 | 0,0011 |
Примечание. ИБС - ишемическая болезнь сердца; ССЗ - сердечно-сосудистые заболевания; АГ - артериальная гипертония; СД - сахарный диабет; ЧКВ - чрескожное коронарное вмешательство; АКШ - аортокоронарное шунтирование; ТИА - транзиторная ишемическая атака; ХСН - хроническая сердечная недостаточность; ХОБЛ - хроническая обструктивная болезнь легких.
Исключением является сахарный диабет (СД), который достоверно чаще наблюдается в других странах (30,1% против 16,7%; p<0,0001). Так, в исследовании EUROASPIRE III (2009) СД выявлялся у 25% больных ИБС , тогда как по данным российских исследований, включавших аналогичных больных, частота развития СД варьирует от 14,1% в исследовании ПРИМА до 22% в исследовании ОСКАР . Обращает внимание, что при более частом ИМ в анамнезе ангиопластика (чрескожное коронарное вмешательство - ЧКВ) таким больным в нашей стране выполнялась почти в 2 раза реже, чем в других странах (28,6% против 60,8%), хотя аортокоронарное шунтирование (АКШ) проводилось так же часто, как и зарубежным больным. Действительно, ангиопластика существенно реже используется в практике российского кардиолога, чем хотелось бы. Так, Ю.А. Васюк и соавт. (2008), анализируя результаты исследования ПРИМА, показали, что в аналогичной когорте больных ИБС ЧКВ проводилось лишь у 5,6% , а по данным М.Г. Бубновой и соавт. (2009), изучавших подобных больных, этот показатель составил 6,9% . В то же время, по данным С.А. Бойцова и соавт. (2010), в 2009 г. доля больных с острым коронарным синдромом, подвергнутых ЧКВ, составила 19,8%, а результаты регистра РЕКОРД продемонстрировали, что в стационарах, где имеется возможность инвазивного вмешательства, эта доля в 2010 г. составляла 35% . Такое разнообразие данных объясняется критериями отбора больных для исследования. Однако, безусловно, российские больные ИБС существенно реже подвергаются ЧКВ.
В то же время, несмотря на более высокое артериальное давление (АД), частота развития мозгового инсульта и транзиторных ишемических атак в анамнезе у наших больных практически не отличается от таковой в других станах. Эти результаты весьма схожи с данными, полученными в других исследованиях. Так, в исследовании ПРЕМЬЕРА (2007) у больных артериальной гипертонией (АГ) и ИБС инсульт в анамнезе выявлялся у 7,6% мужчин и 7,1% женщин , а в исследовании ОРИГИНАЛ (2011), в которое включались больные АГ, инсульт или ТИА в анамнезе были выявлены у 5% . Обращает внимание более частая, чем в других странах, госпитализация по поводу прогрессирования хронической сердечной недостаточности (ХСН).
Для России характерна значительная распространенность АГ, поэтому более высокое АД у наших больных не вызывает удивления (табл. 3).
Таблица 3. Результаты клинических и лабораторных исследований у больных ИБС в России и других странах
| Показатель | Россия (n=2249) | Другие страны (n=31 034) | P |
| Систолическое АД, мм рт.ст. | 133,7 | 130,8 | <0,0001 |
| Диастолическое АД, мм рт.ст. | 82,7 | 76,8 | <0,0001 |
| Пульс на а. radialis, уд/мин | 70,0 | 68,2 | <0,0001 |
| Пульса на электрокардиограмме, уд/мин | 69,0 | 67,0 | <0,0001 |
| Кардиостимулятор, % | 0.8 | 2.5 | <,0001 |
| Мерцание/трепетание предсердий, % | 3,0 | 3,5 | |
| Полная блокада левой ножки пучка Гиса, % | 3,2 | 5,0 | |
| Фракция выброса левого желудочка, % | 56,7 | 56,0 | <0,0001 |
| Гликированный гемоглобин, % | 6,8 | 6,8 | 0,95 |
| Креатинин, ммоль/л | 0,090 | 0,088 | <0,0001 |
| Гемоглобин, ммоль/л | 8,8 | 8,7 | <0,0001 |
| Глюкоза, ммоль/л | 5,2 | 5,7 | <0,0001 |
| Общий холестерин, ммоль/л | 5,0 | 4,2 | <0,0001 |
| ХС ЛВП, ммоль/л | 1,2 | 1,1 | 0,01 |
| ХС ЛНП, ммоль/л | 3,0 | 2,3 | 0,08 |
| Триглицериды, ммоль/л | 1,6 | 1,4 | 0,4169 |
Примечание. ИБС - ишемическая болезнь сердца; АД - артериальное давление; ХС - холестерин; ЛВП - липопротеиды высокой плотности; ЛНП - липопротеиды низкой плотности.
Частота сердечных сокращений (ЧСС) также в среднем на 2 уд/мин выше, чем у жителей других стран. Оба эти показателя являются независимыми факторами риска смерти от ССЗ в российской популяции .
Интересно, что фракция выброса левого желудочка у российских больных достоверно выше, чем у аналогичных больных в других странах. Вместе с тем клиническое значение этого различия не столь очевидно, оно может объясняться большим объемом выборки.
Анализ биохимических параметров показал, что по сравнению с жителями других стран для отечественных больных характерен более высокий уровень общего холестерина - 5,0 ммоль/л против 4,2 ммоль/л (р<0,0001) и более низкий уровень глюкозы в крови - 5,2 ммоль/л и 5,7 ммоль/л (р<0,0001). Последний соответствует более низкой частоте развития СД в нашей стране.
Наиболее существенные различия обнаружены при сравнении симптомов стабильной стенокардии и ХСН. Так, в российской популяции больных ИБС, включенных в регистр, симптомы стабильной стенокардии имеются у 75,4%, тогда как в остальных странах - всего у 18,1% (р<0,0001) (рис. 1, А).
Рис. 1.
Симптомы стенокардии и ХСН у больных ИБС в России и других странах по данным регистра.
А - стенокардия; Б - хроническая сердечная недостаточность (ХСН); здесь и на рис. 2: ИБС - ишемическая болезнь сердца.
Более того, больных со стабильной стенокардией II и III функционального класса (ФК) по классификации Канадской ассоциации кардиологов в нашей выборке выявлено соответственно в 4,7 и 6,9 раза больше, чем в других странах. Подобные различия впервые показаны и в крупном многоцентровом исследовании ATP (Angina Тreatment Patterns)-Survey . Оно проведено в начале 2000-х годов в 9 странах Европы, в том числе в 18 центрах России, где было показано, что среди российских больных со стабильной стенокардией было примерно в 2 раза больше больных, чем со стенокардией III ФК. К сожалению, за прошедшие годы этот разрыв только увеличился. Анализ отечественных исследований показал, что число больных со стенокардией II и III ФК в настоящее время составляет соответственно 60 и 31% по данным исследования ПРИМА и 65,8 и 25,2% - по данным исследования ПЕРСПЕКТИВА . Аналогичные данные приводят Ю.А. Карпов и А.Д. Деев в исследовании АЛЬТЕРНАТИВА . Следует с сожалением признать, что высокая распространенность симптомов стенокардии является характерной для российской клинической практики.
У российских больных ИБС осложняется ХСН в 77,5% случаев, т. е. в 7,7 раза чаще, чем в других странах (рис.1, Б). У отечественных больных более чем в 8 раз чаще регистрируется ХСН II ФК по классификации Нью-Йоркской ассоциации сердца (NYHA) и в 2 раза чаще - III ФК. Такая высокая частота ХСН в российской клинической практике подтверждается в других российских исследованиях, где ХСН имеется примерно у 76% больных ИБС . Это заставляет сомневаться в правильности диагностики ХСН, хотя приведенные цифры повторяются практически во всех отечественных клинических исследованиях.
Столь значительная распространенность симптомов стенокардии и ХСН заставляет задуматься о том, правильно ли лечатся наши пациенты. Однако анализ терапии, назначаемой в российской практике, показал, что частота назначения ацетилсалициловой кислоты, β-адреноблокаторов, ингибиторов ангиотензинпревращающего фермента достоверно превышает таковую в других странах (рис. 2).
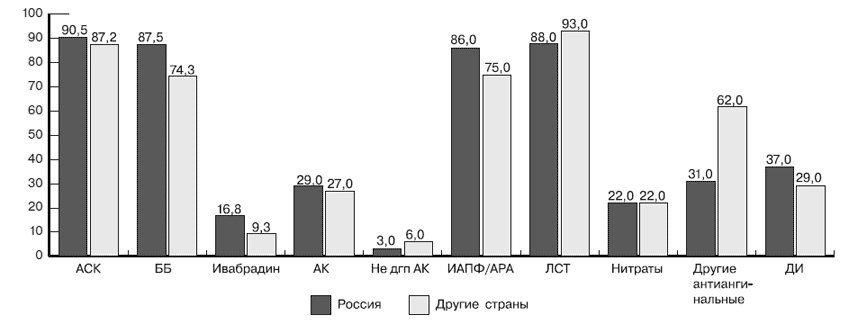
Рис. 2.
Медикаментозное лечение больных ИБС в России и других странах по данным регистра.
АСК - ацетилсалициловая кислота; ББ - β-адреноблокаторы; АК - антагонисты кальция не дгп АК - недигидропиридиновые антагонисты кальция; ЛСТ - липидснижающая терапия; ДИ - диуретики.
Несколько реже назначаются липидснижающие препараты (88% против 93%) и другие антиангинальные средства (31% против 62%).
Напрашивается очевидный вывод, что наши врачи достаточно квалифицированы и знакомы с российскими и международными рекомендациями по лечению ИБС и назначают правильное лечение, однако симптомы сохраняются, возможно, за счет того, что либо больные плохо соблюдают схему назначенного лечения, либо назначаемые врачами дозы препаратов далеки от оптимальных . Еще в исследовании ATP отмечалась недостаточная эффективность лечения российских больных по сравнению с европейскими больными. Таким образом, основная особенность клинической практики ИБС в нашей стране заключается в чрезвычайно высокой частоте симптомов стенокардии и ХСН при адекватной частоте назначения современных лекарственных средств. Исключение составляет недостаточное использование ЧКВ.
Каковы же возможности улучшения лечебных мероприятий у больных ИБС? Первое - неуклонное увеличение приверженности к лечению. Работа должна проводиться постоянно, врач должен разъяснять больному необходимость следовать врачебным рекомендациям. Второе - правильный режим дозирования лекарственных препаратов. Кроме того, возможно, следует более тщательно оценивать симптомы стенокардии и ХСН.
Важнейшей возможностью является уменьшение ЧСС у больных стабильной ИБС. Так, анализируя данные регистра CLARIFY, P. Steg и соавт. сделали заключение, что несмотря на высокую частоту использования β-адреноблокаторов, ЧСС в покое меньше 70 уд/мин была у 41,1% больных ИБС , а это, как показано ранее, ассоциируется с общим худшим состоянием здоровья: у таких больных чаще регистрируются симптомы стенокардии и ишемии. Очевидно, что имеются перспективы по дальнейшему снижению ЧСС у многих пациентов с ИБС. В настоящее время проводится крупное исследование, которое представит доказательства, приведет ли это к улучшению симптоматики и прогноза у таких пациентов .
Список участников регистра CLARIFY.
Мордвинова Н.И., Рудакова Д.М., Жеребцова А.Г., Федоскин В.Н., Гурьянова Н.Б., Лопатин Ю.М. (Волгоград);
Болотова Н.И., Князева В.В., Спицина Т.Ю., Сытилина Н.Н., Атаманчук Н.М., Гиоргадзе М.Л. (Воронеж);
Заречнова С.В., Кутузова С.А., Шарапова Ю.А., Фрейдлина М.С. (Екатеринбург);
Синюкова О.Л., Ростик С.М., Евтухова Л.Г., Суханова Л.В., Махиева Т.Н., Ежов А.В. (Ижевск);
Терешко С.В., Колесников В.Ф., Кочуров Е.П., Марченко Б.И., Нургалиева С.Ю., Галявич А.С. (Казань);
Галеева З.М., Андреичева Е.Н., Закирова В.Б., Балеева Л.В., Минсафина А.Р., Скибицкий В.В. (Краснодар);
Бородина Н.П., Архипова Ю.В., Кречунова Т.Н., Щербак М.Ф., Мерхи А.В., Никулина С.Ю. (Красноярск);
Аксютина Н.В., Ратовская О.В., Суглобова Е.А., Кожеленко Ю.А., Потапова Е.Н., Гинзбург М.Л. (Московская область);
Полуянова Г.Е., Белоусова Н.П., Брагинская Л.М., Атуева Х.С., Царябина Л.В., Курехян А.С., Санина Н.П. Хишова Н.Н., Дубинина Е.Б., Демина О.В., Мочкина П.М., Буканина Е.И., Марцевич С.Ю. Толпыгина С.Н., Полянская Ю.Н., Малышева А.М., Холия Т.Г., Серажим А.А., Воронина В.П., Лукина Ю.В., Дубинская Р.Э., Дмитриева Н.А., Байчоров И.Х., Кузякина М.В., Хартова Н.В., Бокучава Н.В., Смирнова Е.В., Есенокова А.К., Павлова Ю.Ю. Смирнова О.Л., Астраханцева П.В., Быковская С.А., Чарикова О.Ф., Жабина Л.И., Бердник К.В., Карасева Т.М., Олейникова Н.В., Джха О.О., Григорян С.А., Яковенко Е.И., Иващенко Т.Н., Киселева И.В. (Москва);
Шокина Т.В., Новикова М.В., Никитин Ю.П. Ходанов А.И., Попова Л.В., Латынцева Л.Д., Килаберия О.Х., Макаренкова К.В., Мезенцева Н.Г. (Новосибирск);
Носова Н.П., Герасимова Т.П., Бойкова Л.Г., Шарапова Н.Я., Куликова Ю.Г., Кореннова О.Ю. (Омск);
Пасечная Н.А., Булахова Е.Ю., Курочкина С.Д., Братишко И.А., Лихобабина О.Г., Козиолова Н.А. (Пермь);
Панова Е.Е., Воронина Н.В., Бизяева Н.Н., Гусев О.Л., Неволина Н.Г., Чесникова А.И. (Ростов-на-Дону);
Арсентьева Т.В., Буданова О.В., Лондон Е.М., Мельникова Е.Г., Хрипун А.В., Кузьмин В.П. Поляева Л.В., Осадчук Е.А., Краснослободская О.В., Якимова Н.Н., Лугин А.П., Дупляков Д.В. (Самара);
Соснова Ю.Г., Андронова С.И., Косицына Г.В., Шанина И.Ю., Костомарова С.В., Бондаренко Б.Б.; Мингалева С.В., Зацарина Е.П., Козлов Д.Н., Давыдова Н.А., Ларина О.В., Бобошина Н.С.; Мингалева С.В., Зацарина Е.П., Козлов Д.Н., Давыдова Н.А., Ларина О.В., Бобошина Н.С. (Санкт-Петербург);
Мальгина М.П., Омельченко М.Ю., Горлова И.А., Орлова О.В., Васильева Т.А., Эйдельман С.Е., Салахова А.Р., Катанская Л.А., Дрягина Э.В., Соколов И.М. (Саратов);
Кузьмичева М.Д., Николаева Л.Ю., Варежникова О.В., Дмитриева Т.С., Михайлова Е.А., Феоктистова И.В. (Тольятти);
Янина Ю.А., Капустина Л.А., Важдаева З.И., Головина Г.А., Федорова Н.И., Карамова И.М. (Уфа);
Николаева И.Е., Филлипова О.А., Гареева Л.Н., Туктарова Ф.С., Хмелевских Н.А., Шапошник И.И. (Челябинск);
Карнот В.И., Голуб М.В., Суровцева И.В., Кулыгина В.Е., Шеломова Н.Н., Ерёгин С.Я. (Ярославль);
Круглова И.В., Покровская И.В., Хлудеева Е.А. (Владивосток);
Родина О.Г., Полькина Л.Н., Бирюкова Н.Б., Филиппова Е.А., Котова Е.В., Черкашина А.Л. (Иркутск);
Игнатьева Т.Г., Алексеева Т.П., Грузных Л.В., Мозерова Е.М., Моксюта Е.В., Петричко Т.А. (Хабаровск);
Косачек Е.М., Струмиленко Н.Г., Баранова О.В., Воронова Т.А., Баяхчан Л.С., Огарков М.Ю. (Новокузнецк);
Мильяшенко С.В., Елгина Е.В., Шамсутдинова О.Ю., Шаповалова Е.В., Попова Н.И., Райх О.И., Шалаев С.В. (Тюмень);
Карнаухова Н.Ш., Ротенбергер В.Р., Исаева Л.И., Лебищак Г.П., Рыжкова В.А., Барбараш О.Л. (Кемерово);
Печерина Т.Б., Шафранская К.С., Зыков М.В., Беленькова Ю.А., Бочкарева Ю.В. (Пенза);
Косарева Л.А., Гречишкина О.А., Никишина С.Ю., Илюхина А.А., Гуреева О.В., Гомова Т.А. (Тверь);
Соин И.Ан., Ерофеев С.Н., Лебедев С.В., Кудрявцев Л.Н., Гамзатов Э.А., Тарловская Е.И. (Киров);
Максимчук Н.С., Грехова Л.В., Колеватова Л.А., Казаковцева М.В., Якушин СС. (Рязань);
Колесова О.Н., Жарикова Л.В., Кукалева В.И., Старостина Н.Н., Грушецкая И.С., Гольтяпин Д.Б. (Ставрополь);
Казачкова В.Ю., Пашенцева И.Е., Шимоненко С.Э., Мартюшов С.И., Сиразов И.М., Черноземова А.В., Голубева О.Б., Мотылев И.М. (Нижний Новгород).
ЛИТЕРАТУРА
1. Ford E.S., Ajani U.A., Croft J.B. et al. Explanation of decrease in US deaths from coronary heart disease, 1980-2000. N Engl J Med 2007;356:2388- 2398.
2. To J.V., Nardi L., Fang J. National trends in rates of death and hospital admissions related in acute myocardial infarction, heart failure and stroke, 1994-2004. CMAJ 2009;180:E118-E125.
3. Roger V.L., Go A.S., Lloyd-Jones D.M. et al. Heart disease and stroke statistics 2012 update: a report from the American Heart Association. Circulation 2012;124:e2-e220.
4. Шальнова С.А., Деев А.Д. Ишемическая болезнь сердца в России: распространенность и лечение (по данным клинико-эпидемиологических исследований). Тер арх 2011;1:7-12.
5. Heidenreich P.A., Trogdon J.G., Khavjou O.A. et al. Forecasting the Future of Cardiovascular Disease in the United States A Policy Statement From the American Heart Association. Circulation 2011;123:933-944.
6. Steg P.G. Heart rate management in coronary artery disease: the CLARIFY registry. Eur Heart J 2009;11:D13-D18.
7. Шальнова С.А., Деев А.Д., Оганов Р.Г. Распространенность курения в России. Результаты обследования национальной представительной выборки населения. Проф забол и укреп здор 1998;3:9-12.
8. Kotseva K, Wood D., De Backer G. et al., EUROASPIRE Study Group. EUROASPIRE III: a survey on the lifestyle, risk factors and use of cardioprotective drug therapies in coronary patients from 22 European countries. Eur J Cardiovasc Prev Rehabil 2009;16:121 - 137.
9. Васюк Ю.А., Шальнова С.А., Школьник Е.Л., Куликов К.Г. Исследование ПРИМА: триметазидин с модифицированным высвобождением действующего вещества в лечении пациентов со стабильной стенокардией, перенесших инфаркт миокарда. Эпидемиологический и клинический этапы. Кардиология 2008;12:10-13.
10. Шальнова С.А., Деев А.Д. Характеристика пациентов высокого риска. Результаты эпидемиологической части научно-образовательной программы ОСКАР. Кардиоваск тер и проф 2006;6:58-63.
11. Бубнова М.Г., Аронов Д.М., Оганов Р.Г. и др. Клиническая характеристика и общие подходы к лечению пациентов со стабильной стенокардией в реальной практике. Российское исследование ПЕРСПЕКТИВА (часть I). Кардиоваск тер и проф 2010;6:47-56.
12. Бойцов С.А., Кривонос О.В., Ощепкова Е.В. и др. Оценка эффективности реализации мероприятий, направленных на снижение смертности от сосудистых заболеваний в регионах, включенных в программу в 2008 году, по данным мониторинга Минздравсоцразвития России и Регистра ОКС за период с 01.01.2009 по 31.12.2012. cardioweb.ru/files/any/articles/articles_3.pdf:
13. Эрлих А.Д., Грацианский Н.А. от имени участников регистра РЕКОРД. Острый коронарный синдром без подъемов сегмента ST в практике российских стационаров: сравнительные данные регистров РЕКОРД-2 и РЕКОРД. Кардиология 2012;10:9-16.
14. Шальнова С.А., Деев А.Д., Карпов Ю.А. Артериальная гипертония и ишемическая болезнь сердца в реальной практике врача-кардиолога. Кардиоваск тер и проф 2006;1:73-80.
15. Карпов Ю.А., Недогода С.В., Кисляк О.А., Деев А.Д. от имени врачей - участников программы ОРИГИНАЛ Основные результаты программы ОРИГИНАЛ. Кардиология 2011;3:38-43.
16. Оганов Р.Г., Шальнова С.А., Деев А.Д. и др. Артериальная гипертония, смертность от сердечно-сосудистых заболеваний и вклад в продолжительность жизни населения. Проф забол и укреп здор 2001;3:8-11.
17. Деев А.Д., Оганов Р.Г., Константинов В.В. и др. Частота пульса и смертность от сердечно-сосудистых заболеваний у российских мужчин и женщин. Результаты эпидемиологического исследования. Кардиология 2005;10:45-50.
18. Оганов Р.Г., Лепахин В.К., Фитилев С.Б. и др. Особенности диагностики и терапии стабильной стенокардии в Российской Федерации (международное исследование АТР - Angina Treatment Pattern). Кардиология 2003;5:9-15.
19. Eastaugh J.L., Calvert M.J., Freemantle N. Highlighting the need for better patient care in stable angina: results of the international Angina Treatment Patterns (ATP) Survey in 7074 patients. Family Practice 2005;22:43-50.
20. Карпов Ю.А., Деев А.Д. Программа АЛЬТЕРНАТИВА - исследование антиангинальной активности и переносимости кораксана (ивабрадина) и оценка качества жизни пациентов со стабильной стенокардией: результаты эпидемиологического этапа. Кардиология 2008;5:30-35.
21. Steg P.G., Ferrari R., Ford I. et al. Heart Rate and Use of Beta-Blockers in Stable Outpatients with Coronary Artery Disease. PLoS ONE 2012;7:e36284. doi:10.1371/journal.pone.0036284
22. Ferrari R. A step further with ivabradine: SIGNIfY (Study assessInG the morbidity-mortality beNefits of the If inhibitor ivabradine in patients with coronarY artery disease). Eur Heart J 2009;11:D19-D27.




